Отделение интенсивной терапии - Intensive care unit
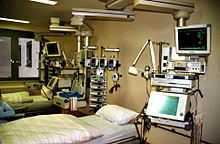
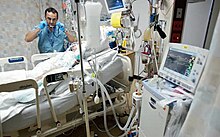
An отделение интенсивной терапии (ICU), также известный как отделение интенсивной терапии или же отделение интенсивной терапии (ITU) или же отделение интенсивной терапии (CCU) - это специальное отделение больницы или медицинского учреждения, обеспечивающее медицина интенсивной терапии.
Отделения интенсивной терапии обслуживают пациентов с тяжелый или опасный для жизни заболевания и травмы, которые требуют постоянного ухода, пристального наблюдения со стороны оборудования жизнеобеспечения и лекарств, чтобы гарантировать нормальные функции организма. Они укомплектованы высококвалифицированными врачи, медсестры и респираторные терапевты которые специализируются на уходе за тяжелобольными. Отделения интенсивной терапии также отличаются от отделений больниц общего профиля более высоким соотношением персонала и пациентов и доступом к современным медицинским ресурсам и оборудованию, которые обычно не доступны в других местах. Общие состояния, которые лечат в отделениях интенсивной терапии, включают острый респираторный дистресс-синдром, септический шок и другие опасные для жизни состояния.
Пациентов можно направить прямо из отделение неотложной помощи или из палаты, если они быстро ухудшаются, или сразу после операции, если операция очень инвазивная и у пациента высокий риск осложнений.[1]
История
В 1854 г. Флоренс Найтингейл ушел для Крымская война, куда сортировка использовался для отделения тяжелораненых солдат от солдат с неопасными для жизни условиями.
До не давнего времени,[когда? ] сообщалось, что Соловей снизил смертность на поле боя с 40% до 2%. Хотя это было не так, ее опыт во время войны лег в основу ее более позднего открытия о важности санитарных условий в больницах, критически важном компоненте интенсивной терапии.
В 1950 г. анестезиолог Питер Сафар установила концепцию усовершенствованного жизнеобеспечения, сохраняя пациенты седативный и вентилируемый в условиях интенсивной терапии. Сафар считается первым специалистом в области интенсивной терапии.
В ответ на полиомиелит эпидемия (где многим пациентам требовалась постоянная вентиляция и наблюдение), Бьорн Ааге Ибсен открыли первое отделение интенсивной терапии в Копенгаген в 1953 г.[2][3]
Первое применение этой идеи в Соединенных Штатах было в 1955 году Уильямом Мозенталем, хирургом из Медицинский центр Дартмута-Хичкока.[4] В 1960-х годах важность сердечные аритмии как источник болезненность и смертность в инфаркты миокарда (сердечные приступы) были распознаны. Это привело к регулярному использованию кардиомониторинга в отделениях интенсивной терапии, особенно после сердечных приступов.[5]
Кадровое обеспечение
- Большинство исследований, посвященных укомплектованию персоналом отделений интенсивной терапии, имели значительные ограничения, и эта литература еще не дает последовательного представления о наилучшей модели для использования. Эта тема осложняется тем фактом, что оптимальное укомплектование персоналом интенсивной терапии может зависеть от характеристик реанимации.
- Несмотря на призывы ко всем отделениям интенсивной терапии работать как закрытые модели с реаниматологами в качестве основных зарегистрированных врачей, доказательства, подтверждающие эту точку зрения, противоречивы. Точно так же исследования круглосуточного присутствия реаниматологов не всегда показали, что это связано с лучшими результатами.
- Эти данные не дают однозначного ответа на вопрос, добьются ли отделения интенсивной терапии лучших результатов, если в них будут добавлены медсестры для уменьшения соотношения пациентов и медсестер.
- Все чаще нефизические поставщики играют инновационную роль в отделениях интенсивной терапии, и помощь, оказываемая бригадами, в том числе практикующими медсестрами или фельдшерами, кажется безопасной и сопоставимой с услугами, предоставляемыми другими моделями кадрового обеспечения.
- Условия укомплектования персоналом отделений интенсивной терапии будут и дальше меняться под воздействием нехватки различных медицинских работников, имеющих отношение к отделению интенсивной терапии, и увеличения ограничений по продолжительности рабочего времени для врачей-стажеров. Поставщики услуг нефизического профиля, инновационные модели укомплектования персоналом, телемедицина и другие технологии будут все чаще использоваться, чтобы справиться с этими реалиями.
- Поскольку только количественная оценка может сказать нам, лучше ли одна модель укомплектования персоналом, чем другая, нам нужно больше исследований с нескольких сайтов, чтобы выработать последовательное и комплексное понимание этой сложной темы.[6]
Специальности



В больницах могут быть отделения интенсивной терапии, которые обслуживают определенные медицинские требования или пациентов, например, перечисленные ниже:
- Отделение интенсивной терапии новорожденных (ОИТН). Это специализированное отделение заботится о новорожденных, которые не выписывались из роддома. Часто требующие лечения состояния включают недоношенность и связанные с ними осложнения, врожденные нарушения, такие как врожденная диафрагмальная грыжа, или осложнения, возникшие в процессе родов.
- Детское отделение интенсивной терапии (ОИТ). Педиатрические пациенты проходят лечение в этом отделении интенсивной терапии от таких опасных для жизни состояний, как астма, грипп, диабетический кетоацидоз или травматические неврологические повреждения. Хирургические случаи также могут быть переданы в PICU после операции, если у пациента есть возможность быстрого ухудшения или если пациенту требуется наблюдение, например, спинномозговые инфузии или операции с участием дыхательной системы, такие как удаление миндалин или аденоидов. В некоторых учреждениях также есть специализированные детские кардиологические отделения интенсивной терапии, где лечат пациентов с врожденными пороками сердца. Эти отделения также обычно обслуживают пациентов с трансплантацией сердца и послеоперационной катетеризацией сердца, если эти услуги предлагаются в больнице.
- Гериатрическое отделение интенсивной терапии (GICU), специальное отделение интенсивной терапии, предназначенное для ведения тяжелобольных пожилых людей.
- Психиатрическое отделение интенсивной терапии (ОИТН). Сюда доставляют пациентов, которые могут добровольно причинить себе вред, для более тщательного наблюдения.
- Отделение коронарной терапии (CCU): Также известное как отделения интенсивной терапии сердца (CICU) или отделение интенсивной терапии сердечно-сосудистых заболеваний (CVICU), это отделение интенсивной терапии обслуживает пациентов, специально врожденные пороки сердца или опасные для жизни сердечные заболевания, такие как инфаркт миокарда или остановка сердца.
- Отделение неврологической интенсивной терапии (NeuroICU). Пациенты проходят лечение от аневризм головного мозга, опухолей головного мозга, инсульта, укусов гремучей змеи, а также послеоперационных пациентов, перенесших различные неврологические операции, выполненные опытными нейрохирурги требуют постоянных неврологических осмотров. Медсестры, работающие в этих отделениях, имеют неврологические сертификаты. Когда пациенты стабилизируются и их снимают с аппарата ИВЛ, их переводят в неврологическое отделение.
- Отделение интенсивной терапии травм (TICU). Они находятся в больницах, сертифицированных для лечения травм / заболеваний, и для этого требуется специальная бригада неотложной помощи, имеющая опыт лечения серьезных осложнений. Команда специалистов по травмам включает хирургов, медсестер, респираторных терапевтов и радиологов.
- Отделение постанестезиологической помощи (PACU): Также известное как послеоперационное отделение восстановления или комната восстановления, PACU обеспечивает немедленное послеоперационное наблюдение и стабилизацию пациентов после хирургических операций и анестезии. Пациенты обычно содержатся в таких учреждениях в течение ограниченного времени и должны физиологический аспекты, прежде чем быть переведенным обратно в палату в сопровождении квалифицированной медсестры. Из-за большого потока пациентов в отделениях восстановления и управление кроватью цикл, если пациент нарушает временные рамки и слишком нестабилен, чтобы быть переведенным обратно в палату, его обычно переводят в отделение интенсивной терапии (HDU) или послеоперационное отделение интенсивной терапии (POCCU) для получения прогрессивного лечения.
- Блок с высокой степенью зависимости (HDU): В объединенное Королевство и в других местах (известных в Северной Америке как ступенчатое отделение или отделение прогрессивной помощи) в большинстве больниц неотложной помощи есть переходное отделение высокой степени зависимости (HDU) для пациентов, которым требуется тщательное наблюдение, лечение и уход, которые не могут быть предоставлены в отделении общего профиля, но уход за которыми не находится на критической стадии, чтобы гарантировать (ICU) кровать. Эти отделения также называются понижающими или прогрессивными отделениями интенсивного восстановления и используются до тех пор, пока состояние пациента не стабилизируется, чтобы его можно было выписать в общую палату или отделение восстановления.[7]
- Хирургическое отделение интенсивной терапии (SICU): Также известное как хирургическое отделение интенсивной терапии, SICU - это специализированная служба в крупных больницах, которая обеспечивает стационарную помощь тяжелобольным пациентам в хирургических службах. В отличие от других отделений интенсивной терапии, лечение осуществляется хирургами или анестезиологами, прошедшими подготовку в области интенсивной терапии.
Мобильное отделение интенсивной терапии
- Мобильное отделение интенсивной терапии (MICU)
Специализированный скорая помощь с командой и оборудованием для обеспечения расширенного жизнеобеспечения на месте происшествия и интенсивной терапии во время транспортировки. Эти типы отделений интенсивной терапии обычно используются для людей, которых переводят из больниц и из дома в больницу. В англо-американской модели оказания догоспитальной помощи в ОПКМ обычно работают (Практикующие ЭСТ) или высококвалифицированные фельдшеры жизнеобеспечения. В европейской модели бригады мобильной реанимации обычно управляются медсестрой интенсивной терапии и терапевтом / врачом скорой медицинской помощи (M.D).
Оборудование и системы
Общее оборудование в отделении интенсивной терапии включает: механические вентиляторы чтобы помочь дыханию через эндотрахеальная трубка или трахеостомическая трубка; кардиомониторы для наблюдения за состоянием сердца; оборудование для постоянного мониторинг телесных функций; сеть внутривенные линии, питательные трубки, назогастральный зонд, всасывающие насосы, дренажные системы и катетеры, шприцевые насосы; и широкий спектр наркотики для лечения основных состояний госпитализации. Медикаментозная кома, анальгетики, и индуцированная седация являются общими инструментами интенсивной терапии, необходимыми и используемыми для уменьшения боль и предотвратить вторичные инфекции.
Качество ухода
Имеющиеся данные позволяют предположить связь между объемом интенсивной терапии и качеством помощи пациентам с механической вентиляцией легких.[8] После корректировки на тяжесть болезней, демографический переменных и характеристик различных отделений интенсивной терапии (включая укомплектование персоналом реаниматологов), более высокая укомплектованность персоналом отделений интенсивной терапии достоверно ассоциировалась с более низким уровнем отделений интенсивной терапии и больницы уровень смертности. Для медицинского отделения интенсивной терапии рекомендуется соотношение 2 пациентов на 1 медсестру, что контрастирует с соотношением 4: 1 или 5: 1, которое обычно наблюдается на медицинских этажах. Однако это варьируется от страны к стране; например, в Австралазии и Соединенном Королевстве большинство отделений интенсивной терапии укомплектовано персоналом в соотношении 2: 1 (для пациентов с высокой степенью зависимости, которым требуется более тщательный мониторинг или более интенсивное лечение, чем может предложить палата) или на основе 1: 1 для пациентов, которым требуется экстремально интенсивная поддержка и мониторинг; например, пациент на аппарате искусственной вентиляции легких с анестетиками или седативными средствами, такими как пропофол, мидазолам и использование сильных анальгетиков, таких как морфий, фентанил и / или ремифентанил.
Международные руководящие принципы рекомендуют, чтобы каждый пациент ежедневно проверялся на наличие делирия (обычно дважды или чаще) с использованием проверенных клинических инструментов. Двумя наиболее широко используемыми являются Метод оценки путаницы для ОИТ (CAM-ICU) и Контрольный список для скрининга делирия интенсивной терапии (ICDSC). Эти инструменты переведены более чем на 20 языков, и они используются во многих отделениях интенсивной терапии по всему миру.[9]
Оперативная логистика
В США до 20% больничных коек можно отнести к койкам интенсивной терапии; в Соединенном Королевстве отделения интенсивной терапии обычно составляют до 2% от общего числа коек. Такое большое несоответствие объясняется тем, что в Великобритании пациенты поступают только в тех случаях, когда они считаются наиболее тяжелобольными.[10]
Интенсивная терапия - дорогостоящая медицинская услуга. Недавнее исследование, проведенное в Соединенных Штатах, показало, что пребывание в больнице с использованием услуг интенсивной терапии было в 2,5 раза дороже, чем пребывание в другой больнице.[11]
В Соединенном Королевстве в 2003–2004 годах средняя стоимость финансирования отделения интенсивной терапии составляла:[12]
- 838 фунтов стерлингов за койко-место в отделении интенсивной терапии новорожденных
- 1702 фунта стерлингов за койку в день для педиатрического отделения интенсивной терапии
- 1328 фунтов стерлингов за койку в день в отделении интенсивной терапии для взрослых
Системы удаленного сотрудничества
В некоторых больницах установлены системы телеконференцсвязи, которые позволяют врачам и медсестрам в центральном учреждении (либо в том же здании, в центральном месте, обслуживающем несколько местных больниц, либо в сельской местности, в другом, более городском учреждении) сотрудничать с персоналом на месте и разговаривать с ним. пациенты (форма телемедицина ). Это по-разному называется eICU, виртуальное отделение интенсивной терапии, или же Tele-ICU. Удаленный персонал обычно имеет доступ к показателям жизнедеятельности из систем мониторинга в реальном времени и к электронным медицинским картам, поэтому они могут иметь доступ к более широкому обзору истории болезни пациента. Часто прикроватный и удаленный персонал встречаются лично и могут чередовать обязанности. Такие системы полезны для отделений интенсивной терапии, чтобы гарантировать соблюдение правильных процедур для пациентов, уязвимых к ухудшению, для удаленного доступа к показателям жизненно важных функций, чтобы удержать пациентов, которых пришлось бы переводить в более крупное учреждение, если он / она продемонстрировали значительное снижение стабильности.[13][14][15][16]
Смотрите также
- Инструменты качества и управления ICU
- Фонд интенсивной терапии, благотворительная организация в Австралии и Новой Зеландии
- Интенсивная терапия (журнал)
- Вентилятор с открытым исходным кодом
Рекомендации
- ^ Смит, С. Э. (24 марта 2013 г.). Бронуин Харрис (ред.). «Что такое отделение интенсивной терапии». мудрый. Спаркс, Невада: Conjecture Corporation. Получено 2012-06-15.
- ^ Рейснер-Сенелар, Л. (2009), "Der dänische Anästhesist Björn Ibsen ein Pionier der Langzeitbeatmung über die oberen Luftwege", Докторская диссертация (на немецком языке), Франкфурт-на-Майне, Германия: Университет Иоганна Вольфганга Гете, OCLC 600186486. Перевод введения доступен здесь [1].
- ^ Рейснер-Сенелар, Л. (2009). «Датский анестезиолог был пионером в области длительной вентиляции верхних дыхательных путей» (PDF).[мертвая ссылка ]
- ^ Гроссман, округ Колумбия (весна 2004 г.). «Жизненно важные признаки: Вспоминая доктора Уильяма Мозенталя: простая идея от хирурга-специалиста». Дартмутская медицина. 28 (3). Получено 2007-04-10.
- ^ "História da Terapia Intensiva" [История интенсивной терапии] (видео на английском языке ссылка на веб-сайт). Веб-сайт Бразильского общества интенсивной терапии. Продюсировал Тфран Эдисао де Имадженс. Загружено на YouTube пользователем: Thiago Francisco. 2008-06-06.CS1 maint: другие (связь)
- ^ Гарланд, А (2014). Принципы интенсивной терапии, 4e. Макгроу-Хилл.
- ^ «Опыт пациентов интенсивной терапии: отделения с высокой зависимостью» (составлены отзывы пациентов), healthtalkonline.org, Оксфорд, Англия: DIPEx, Ноябрь 2012 г.
- ^ Kahn, J.M .; Goss, C.H .; Heagerty, P.J .; Kramer, A.A .; и другие. (2006-07-06). «Больничный объем и результаты ИВЛ». Медицинский журнал Новой Англии. 355 (1): 41–50. Дои:10.1056 / NEJMsa053993. PMID 16822995.
- ^ Эли, EW; и другие. (2001-12-05). «Делирий у пациентов на ИВЛ: валидность и надежность метода оценки спутанности сознания для отделения интенсивной терапии (CAM-ICU)». JAMA. 286 (21): 2703–10. Дои:10.1001 / jama.286.21.2703. PMID 11730446.
- ^ Bennett, D .; Бион, Дж. (1999). «Организация интенсивной терапии». BMJ (под ред. Клинических исследований). 318 (7196): 1468–70. Дои:10.1136 / bmj.318.7196.1468. ЧВК 1115845. PMID 10346777.
- ^ Барретт М.Л., Смит М.В., Элизаузер А., Хонигман Л.С., Пайнс Дж. М. (декабрь 2014 г.). «Использование услуг интенсивной терапии, 2011 г.». Статистический отчет HCUP # 185. Роквилл, Мэриленд: Агентство медицинских исследований и качества.
- ^ Уинтертон, Р. (2005-06-15), "Текст письменных ответов: Управление стратегического здравоохранения Трента", Хансард - дебаты в палате общин, Вестминстер, Англия: Канцелярские товары, Парламент, Том 435, часть 87, столбец 520W, заархивировано из оригинал на 2011-06-05, получено 2009-01-17.
- ^ «Больницы контролируют пациентов реанимации практически за много миль». WFAE. 2013-05-06. Получено 2017-03-16.
- ^ «Tele-ICU: эффективность и рентабельность удаленного управления интенсивной медицинской помощью | перспективы». Perspectives.ahima.org. 2014-06-20. Получено 2017-03-16.
- ^ «Новые передовые методы оказания помощи Tele-ICU». CHCF.org. Получено 2017-03-16.
- ^ Горан, Сьюзан Ф. (1 августа 2010 г.). «Вторая пара глаз: введение в Tele-ICU». Критическая медсестра. 30 (4): 46–55. Дои:10.4037 / ccn2010283. PMID 20675821.
дальнейшее чтение
- Лоис Рейнольдс; Тилли Тэнси, ред. (2011), История британской интенсивной терапии, c. 1950 – c. 2000 г., Добро пожаловать, свидетели современной медицины, История современной исследовательской группы биомедицины, ISBN 978-0-902238-75-6, Викиданные Q29581786
внешняя ссылка
- «Интенсивная терапия». Выбор NHS. ВЕЛИКОБРИТАНИЯ: Национальный центр здоровья. 2017-10-18.
- «Реанимационная помощь». MedlinePlus. НАС: Национальная медицинская библиотека, Национальные институты здоровья.
- Общество интенсивной терапии
- ICUsteps - благотворительный фонд поддержки пациентов интенсивной терапии
- Организация по транспортировке реанимации
- Reynolds, H.N .; Rogove, H .; Bander, J .; McCambridge, M .; и другие. (Декабрь 2011 г.). «Рабочий лексикон для отделения дистанционной интенсивной терапии: нам нужно определить отделение дистанционной интенсивной терапии, чтобы расти и понимать его» (PDF). Телемедицина и электронное здравоохранение. 17 (10): 773–783. Дои:10.1089 / tmj.2011.0045. HDL:2027.42/90470. PMID 22029748.
- Олсон, Терра Дж. Пол; Brasel, Karen J .; Редманн, Эндрю Дж .; Александр, Г. Калеб; Шварце, Маргарет Л. (январь 2013 г.). «Конфликт хирурга с реаниматологом по поводу послеоперационных целей лечения». JAMA Хирургия. 148 (1): 29–35. Дои:10.1001 / jamasurgery.2013.403. ЧВК 3624604. PMID 23324837.

