Холецистэктомия - Википедия - Cholecystectomy
| Холецистэктомия | |
|---|---|
 Хирург общего профиля ВМС США и медсестра операционной выполняют лапароскопическую холецистэктомию. | |
| Произношение | /ˌkɒлəsɪsˈтɛkтəмя/ |
| МКБ-9-СМ | 575.0 |
| MeSH | D002763 |
Холецистэктомия это хирургическое удаление желчный пузырь. Холецистэктомия - распространенное лечение симптоматического камни в желчном пузыре и другие состояния желчного пузыря.[1] В 2011 году холецистэктомия заняла восьмое место по популярности в операционных, выполняемых в больницах США.[2] Холецистэктомию можно выполнять либо лапароскопически, с помощью видеокамеры или через открыто хирургическая техника.[3][страница нужна ]
Операция обычно помогает облегчить симптомы, но до 10% людей могут продолжать испытывать аналогичные симптомы после холецистэктомии, состояния, называемого постхолецистэктомический синдром.[4] Осложнения холецистэктомии включают: повреждение желчного протока, раневая инфекция, кровотечение, оставшиеся камни в желчном пузыре, абсцесс формирование и стеноз (сужение) желчного протока.[4]
Медицинское использование

Боль и осложнения, вызванные камни в желчном пузыре являются наиболее частыми причинами удаления желчного пузыря.[5] Желчный пузырь также можно удалить для лечения дискинезия желчевыводящих путей или же рак желчного пузыря.[6]
Желчные камни очень распространены, но 50–80% людей с камнями в желчном пузыре протекают бессимптомно и не нуждаются в хирургическом вмешательстве; их камни случайно обнаруживаются при визуализации брюшной полости (например, УЗИ или же CT ) сделано по другой причине.[7] Из более чем 20 миллионов человек в США, страдающих желчными камнями, только около 30% в конечном итоге потребуют холецистэктомии для облегчения симптомов (боли) или лечения осложнений.[8]
Желчная колика
Желчная колика или боль, вызванная камни в желчном пузыре, возникает, когда желчный камень временно блокирует желчный проток, дренирующий желчный пузырь.[9] Обычно боль от желчной колики ощущается в правой верхней части брюшная полость, от умеренной до тяжелой и проходит сама по себе через несколько часов, когда камень смещается.[10] Желчная колика обычно возникает после еды, когда желчный пузырь сокращается, чтобы вытолкнуть желчь в пищеварительный тракт. После первого приступа желчной колики более 90% людей будут повторять приступ в следующие 10 лет.[1] Повторные приступы желчной колики являются наиболее частой причиной удаления желчного пузыря и приводят к примерно 300 000 холецистэктомий в США ежегодно.[8][11]
Острый холецистит
Холецистит, или же воспаление Желчный пузырь, вызванный нарушением нормального оттока желчи, является еще одной причиной холецистэктомии.[12] Это наиболее частое осложнение, связанное с камнями в желчном пузыре; 90-95% случаев острого холецистита вызвано желчными камнями, блокирующими отток желчного пузыря.[13] Если закупорка неполная и камень проходит быстро, человек испытывает желчную колику. Если желчный пузырь полностью заблокирован и остается таковым в течение длительного периода, у человека развивается острый холецистит.[14]
Боль при холецистите аналогична боли при желчной колике, но длится более шести часов и возникает вместе с признаками инфекционное заболевание Такие как высокая температура, озноб, или повышенное количество лейкоцитов.[1] Люди с холециститом также обычно имеют положительный Знак Мерфи при физическом осмотре - это означает, что, когда врач просит пациента сделать глубокий вдох, а затем надавливает на верхнюю правую часть живота, пациент прекращает вдох из-за боли от давления на воспаленный желчный пузырь.[1]
От пяти до десяти процентов острого холецистита возникает у людей без камней в желчном пузыре, и по этой причине он называется бесчисленный холецистит. Обычно он развивается у людей с аномальным оттоком желчи, вызванным серьезным заболеванием, например, у людей с полиорганной недостаточностью, серьезной травмой, недавней серьезной операцией или после длительного пребывания в отделении интенсивной терапии.[14]
У людей с повторяющимися эпизодами острого холецистита может развиться хронический холецистит из-за изменений нормальной анатомии желчного пузыря.[14] Это также может быть показанием к холецистэктомии, если у человека продолжаются боли.
Холангит и желчнокаменный панкреатит
Холангит и желчнокаменный панкреатит являются более редкими и более серьезными осложнениями желчнокаменной болезни. Оба могут возникнуть, если желчные камни выходят из желчного пузыря, проходят через пузырный проток, и застрять в общий желчный проток. Общий желчный проток дренирует печень и поджелудочную железу, и его закупорка может привести к воспалению и инфекции как поджелудочной железы, так и желчевыводящей системы. Хотя холецистэктомия обычно не является немедленным выбором для лечения любого из этих состояний, часто рекомендуется предотвратить повторные эпизоды из-за застревания дополнительных желчных камней.[12]:940,1017
Рак желчного пузыря
Рак желчного пузыря (также называемый карциномой желчного пузыря) - редкое показание для холецистэктомии. При подозрении на рак обычно проводят открытую холецистэктомию.[11]
Трансплантация печени
В трансплантация печени от живого донора между взрослыми донору проводят холецистэктомию, поскольку желчный пузырь препятствует удалению правой (боковой) доли печени и предотвращает образование желчных камней у реципиента.[15][16] Желчный пузырь не удаляется педиатрический вместо трансплантации используется левая доля печени.[17]
Противопоказания
Для холецистэктомии нет особых противопоказаний, и в целом она считается операцией с низким уровнем риска. Однако любому, кто не переносит операцию под общим наркозом, не следует делать холецистэктомию. Людей можно разделить на группы высокого и низкого риска с помощью такого инструмента, как Система классификации физического состояния ASA. В этой системе люди, относящиеся к категориям III, IV и V ASA, считаются пациентами с высоким риском холецистэктомии. Обычно это очень пожилые люди и люди с сопутствующими заболеваниями, такими как терминальная стадия заболевания печени с портальная гипертензия и чья кровь не свертывается должным образом.[6] Ниже кратко описаны альтернативы хирургическому вмешательству.
Риски
Любая операция сопряжена с риском серьезных осложнений, включая повреждение близлежащих структур, кровотечение, инфекцию,[18] или даже смерть. Уровень операционной смертности при холецистэктомии составляет около 0,1% среди людей в возрасте до 50 лет и около 0,5% среди людей старше 50 лет.[8] Наибольший риск смерти связан с сопутствующими заболеваниями, такими как болезнь сердца или легких.[19]
Билиарная травма
Серьезным осложнением холецистэктомии является желчная травма, или повреждение желчных протоков.[20] Лапароскопическая холецистэктомия имеет более высокий риск повреждения желчных протоков, чем открытый доступ, при этом повреждение желчных протоков происходит в 0,3–0,5% лапароскопических случаев и в 0,1–0,2% открытых случаев.[21] При лапароскопической холецистэктомии примерно 25-30% повреждений желчевыводящих путей выявляются во время операции; остальное проявляется в раннем послеоперационном периоде.[3][страница нужна ]
Повреждение желчных протоков очень серьезно, так как оно вызывает утечку желчи в брюшную полость. Признаки и симптомы утечки желчи включают боль в животе, болезненность, жар и признаки сепсис через несколько дней после операции или в результате лабораторных исследований по мере увеличения общий билирубин и щелочная фосфатаза.[20] Осложнения от утечки желчи могут преследовать человека годами и могут привести к смерти. У любого пациента, который не выздоравливает после холецистэктомии, всегда следует учитывать утечку желчи.[20] Большинство повреждений желчных путей требует ремонта хирургом, имеющим специальную подготовку в области восстановления желчных протоков. Если травмы желчевыводящих путей лечить и восстанавливать должным образом, более 90% пациентов могут выздороветь в долгосрочной перспективе.[21]
Повреждение желчных протоков можно предотвратить и лечить с помощью рутинного рентгеновского исследования желчных протоков (интраоперационная холангиография (IOC)).[22] Этот метод был оценен шведскими СБУ и повседневное использование, как считается, снижает риск травм и заболеваемости в результате нереагированных травм, в то же время увеличивая заболеваемость раком из-за воздействия радиации на меньшую долю.[22]
Прочие осложнения
Обзор данных по безопасности лапароскопической холецистэктомии показал, что наиболее распространенными являются следующие осложнения:
| Осложнение | Распространенность |
|---|---|
| Заражение раны | 1.25% |
| Задержка мочи | 0.90% |
| Кровотечение | 0.79% |
| Оставленный камень в общем желчном протоке | 0.50% |
| Респираторный | 0.48% |
| Сердечный | 0.36% |
| Внутрибрюшный абсцесс | 0.34% |
| Грыжа | 0.21% |
В том же исследовании была обнаружена распространенность повреждений кишечника, сепсиса, панкреатита и других заболеваний. глубокие венозные тромбы /легочная эмболия около 0,15% каждый.[23]
Утечка из культи пузырного протока является осложнением, которое чаще встречается при лапароскопическом доступе, чем при открытом доступе, но все же встречается редко и встречается менее чем в 1% процедур; лечится дренированием с последующим введением желчного протока стент.[24]
Переход на открытую холецистэктомию
Эксперты сходятся во мнении, что многие травмы желчевыводящих путей в лапароскопических случаях вызваны трудностями при видении и четком определении анатомии. Если у хирурга есть проблемы с определением анатомических структур, ему может потребоваться перейти от лапароскопической к открытой холецистэктомии.[25]
Техника пероперационной эндоскопической ретроградной холангиопанкреатикографии (ЭРХПГ) / лапаро-эндоскопической рандеву (LERV)
CBDS обнаруживаются у 10-15% пациентов во время холецистэктомии, когда обычно выполняется интраоперационная холангиография (IOC).[26][27] Существует несколько стратегий лечения холедохолитиаза, но оптимальный метод, а также время лечения все еще обсуждаются.[28]
В последние годы методика LERV, при которой доступ к общему желчному протоку с помощью ERCP облегчается антеградным проводником, который вводится во время рентгеноскопии во время операции и продвигается через пузырный проток к двенадцатиперстной кишке, была разработана как альтернатива лечению распространенных заболеваний. камни желчных протоков, обнаруженные при лапароскопической холецистэктомии. Этот метод был впервые описан в 1993 г. Deslandres et al.[29] и в нескольких исследованиях было показано, что у него высокий уровень выведения камней CBD и меньшее количество осложнений, особенно панкреатита после ERCP, по сравнению с традиционным ERCP.[30][31] Вероятно, это связано с облегчением доступа к общему желчному протоку с меньшей степенью манипуляции и травмирования сосочка Ватери. В исследовании Swahn et al. Было показано, что метод рандеву снижает риск ПКП с 3,6–2,2% по сравнению с традиционной канюляцией желчных протоков.[32] Сообщается, что вероятность успешного проведения транскистозного проводника в двенадцатиперстную кишку составляет более 80%.[33]
Процедура



Предоперационная подготовка
Перед операцией полный анализ крови и функциональные пробы печени обычно получаются.[34] Профилактическое лечение дается для предотвращения тромбоза глубоких вен.[34] Использование профилактических антибиотиков вызывает споры; тем не менее, доза может быть введена до операции, чтобы предотвратить инфицирование некоторых людей из группы высокого риска.[35][36] Газ можно удалить из желудка с помощью Трубка OG или NG.[34] А Катетер Фолея может использоваться для опорожнения мочевого пузыря пациента.[34]
Лапароскопическая холецистэктомия
Лапароскопический При холецистэктомии используется несколько (обычно 4) небольших разреза в брюшной полости, чтобы можно было ввести операционные порты, небольшие цилиндрические трубки диаметром примерно 5-10 мм, через которые хирургические инструменты вводятся в брюшную полость. брюшная полость. В лапароскоп, инструмент с видеокамерой и источником света на конце, освещает брюшную полость и отправляет увеличенное изображение изнутри брюшной полости на видеоэкран, давая хирургу четкое представление о органах и тканях. В пузырный проток и кистозная артерия идентифицируются и расчленяются, затем перевязанный зажимами и разрезать, чтобы удалить желчный пузырь. Затем желчный пузырь удаляется через один из портов.[37]
По состоянию на 2008 год 90% холецистэктомий в США выполнялись лапароскопически.[38] Считается, что лапароскопическая хирургия имеет меньше осложнений, более короткое пребывание в больнице и более быстрое восстановление, чем открытая холецистэктомия.[39]
Один разрез
Лапароскопическая хирургия с одним разрезом (SILS ) или лапароэндоскопическая операция на одном участке (LESS) - это метод, при котором один разрез делается через пупок вместо 3-4 небольших разрезов, используемых в стандартной лапароскопии. По-видимому, есть косметическое преимущество по сравнению с традиционной лапароскопической холецистэктомией с четырьмя отверстиями и отсутствие преимущества в отношении послеоперационной боли и пребывания в больнице по сравнению со стандартными лапараскопическими процедурами.[40] Нет научного консенсуса относительно риска повреждение желчного протока с SILS по сравнению с традиционной лапароскопической холецистэктомией.[40]
Транслюминальное отверстие с естественным отверстием
Транслюминальная эндоскопическая хирургия естественного отверстия (ПРИМЕЧАНИЯ ) представляет собой экспериментальный метод, при котором лапароскоп вводится через естественные отверстия и внутренние разрезы, а не через разрезы кожи, чтобы получить доступ к брюшной полости.[41] Это дает возможность устранить видимые шрамы.[42] С 2007 года холецистэктомия по NOTES проводится анекдотически через желудочный и трансвагинальный пути.[41] По состоянию на 2009 год риск желудочно-кишечная утечка, трудности с визуализацией брюшной полости и другие технические ограничения ограничивали дальнейшее применение ПРИМЕЧАНИЯ к холецистэктомии.[42]
Открытая холецистэктомия
При открытой холецистэктомии делается хирургический разрез примерно на 8-12 см ниже края правой грудной клетки, и желчный пузырь удаляется через это большое отверстие, обычно с использованием электрокаутеризация.[37] Открытая холецистэктомия часто выполняется, если во время лапараскопической холецистекомии возникают трудности, например, у пациента необычная анатомия, хирург не может достаточно хорошо видеть через камеру или у пациента обнаружен рак.[37] Это также можно сделать, если у пациента тяжелая форма холецистит, эмфизематозный желчный пузырь, свищи желчного пузыря и кишечная непроходимость, холангит, цирроз или же портальная гипертензия, и дискразии крови.[37]
Биопсия
После удаления желчный пузырь следует отправить на патологическое обследование для подтверждения диагноза и поиска случайного рака. Случайный рак желчного пузыря встречается примерно в 1% холецистэктомий.[12]:1019 Если рак присутствует в желчном пузыре, обычно необходимо повторить операцию, чтобы удалить части печени и лимфатических узлов и проверить их на наличие дополнительного рака.[43]
Послеоперационное ведение
После операции большинство пациентов попадают в больницу для планового наблюдения. При неосложненной лапароскопической холецистэктомии пациенты могут быть выписаны в день операции после адекватного контроля боли и тошноты.[36] Пациенты из группы высокого риска, которым потребовалась экстренная операция и / или перенесшие открытую холецистэктомию, обычно должны оставаться в больнице через несколько дней после операции.[19]
Долгосрочный прогноз
У 95% людей, перенесших холецистэктомию в качестве лечения простой желчной колики, удаление желчного пузыря полностью устраняет их симптомы.[8]
До 10% людей, перенесших холецистэктомию, заболевают заболеванием, которое называется постхолецистэктомический синдром.[4] Симптомы обычно похожи на боль и дискомфорт при желчной колике с постоянной болью в правом верхнем углу живота и обычно включают желудочно-кишечные расстройства (диспепсия ).[4]
У некоторых людей после холецистэктомии может развиться понос.[6] Причина неясна, но предполагается, что это связано с нарушениями в желчевыводящей системе, которые ускоряют энтерогепатический переработка желчные соли. В терминальная подвздошная кишка, часть кишечника, где эти соли обычно реабсорбируются, становится перегруженной, не всасывает все, и у человека развивается понос.[6] Большинство случаев разрешается в течение недель или нескольких месяцев, хотя в редких случаях состояние может длиться годами. Это можно контролировать с помощью лекарств, таких как холестирамин.[требуется медицинская цитата ]
Соображения
Беременность
Обычно лапароскопическая холецистэктомия для беременных безопасна в любом триместре беременности.[7] Раннее плановое хирургическое вмешательство рекомендуется женщинам с симптоматическими камнями в желчном пузыре для снижения риска самопроизвольного аборта и преждевременных родов.[7] Без холецистэктомии более половины таких женщин будут иметь рецидивирующие симптомы во время беременности, и почти у каждой четвертой разовьется осложнение, такое как острый холецистит, которое потребует срочного хирургического вмешательства.[7] Острый холецистит - вторая по частоте причина острый живот у беременных после аппендэктомии.[14]
Фарфоровый желчный пузырь
Фарфоровый желчный пузырь (PGB), состояние, при котором стенка желчного пузыря показывает кальцификацию при визуализации, ранее считалось причиной для удаления желчного пузыря, потому что считалось, что люди с этим заболеванием имеют высокий риск развития рака желчного пузыря.[1] Однако недавние исследования показали, что нет сильной связи между раком желчного пузыря и фарфоровым желчным пузырем, и что только PGB не является достаточно сильным показанием для профилактической холецистэктомии.[7]
Альтернативы операции
Есть несколько альтернатив холецистэктомии для людей, которые не хотят хирургического вмешательства или для которых польза от операции не перевешивает риски.
Консервативный менеджмент
Консервативное лечение желчной колики включает подход «смотри и жди» - при необходимости устраняя симптомы пероральными препаратами. Эксперты сходятся во мнении, что это предпочтительный метод лечения людей с камнями в желчном пузыре, но без симптомов.[7] Консервативное лечение также может быть подходящим для людей с легкой желчной коликой, так как боль от колик можно контролировать с помощью обезболивающих, таких как НПВП (например, кеторолак) или опиоиды.[1]
Консервативное лечение острого холецистита предполагает лечение инфекции без хирургического вмешательства. Обычно это рассматривается только у пациентов с очень высоким риском хирургического вмешательства или других вмешательств, перечисленных ниже. Он состоит из лечения внутривенными антибиотиками и жидкостями.[44]
ERCP

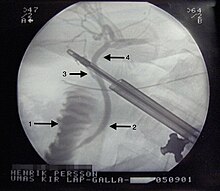
ERCP, сокращение от эндоскопическая ретроградная холангиопанкреатография, является эндоскопический Процедура, которая может удалить камни в желчном пузыре или предотвратить закупорку путем расширения частей желчного протока, в которых часто застревают камни. ERCP часто используется для извлечения камней, застрявших в общем желчном протоке у пациентов с желчнокаменным панкреатитом или холангитом. В этой процедуре эндоскоп или небольшая длинная тонкая трубка с камерой на конце проводится через рот и вниз по глотке. Врач продвигает камеру через желудок в первую часть тонкой кишки, чтобы достичь отверстия желчного протока. Врач может ввести специальный рентгеноконтрастный краситель через эндоскоп в желчный проток, чтобы увидеть на рентгеновском снимке камни или другие закупорки.[45] ЭРХПГ не требует общей анестезии и может проводиться вне операционной. Хотя ЭРХПГ может использоваться для удаления определенного камня, который вызывает закупорку, чтобы обеспечить дренаж, он не может удалить все камни в желчном пузыре. Таким образом, это не считается окончательным лечением, и людям с рецидивирующими осложнениями, связанными с камнями, все же, вероятно, потребуется холецистэктомия.
Холецистостомия
Холецистостомия дренирование желчного пузыря посредством введения небольшой трубки через брюшную стенку. Обычно это делается с помощью сканирования изображений, чтобы найти правильное место для вставки трубки. Холецистостомия может использоваться для людей, которым требуется немедленное дренирование желчного пузыря, но которые имеют высокий риск осложнений после операции под общей анестезией, например, пожилым людям и людям с сопутствующими заболеваниями.[44] Слив гноя и инфицированного материала через трубку уменьшает воспаление в желчном пузыре и вокруг него. Это может быть процедура для спасения жизни, не требуя от человека срочной операции.[46]
Процедура сопряжена со значительными рисками и осложнениями - в одном ретроспективном исследовании пациентов, которым была выполнена чрескожная холецистостомия по поводу острого холецистита, у 44% развился холедохолитиаз (один или несколько камней застряли в общем желчном протоке), у 27% наблюдалось смещение трубки и у 23% развился послеоперационный абсцесс.[46]
Некоторым людям достаточно дренажа с холецистостомией, и им не нужно удалять желчный пузырь позже. По мнению других, чрескожная холецистостомия позволяет им выздоравливать достаточно быстро, чтобы они могли перенести операцию позже.[44] Нет четких доказательств того, что хирургическое удаление после холецистостомии лучше всего подходит для хирургических пациентов высокого риска с острым холециститом.[44]
Частота использования
Около 600 000 человек в США ежегодно проходят холецистэктомию.[12]:855
В исследовании пребывания в больницах США, покрываемых и не застрахованных Medicaid, в 2012 году холецистэктомия была наиболее распространенной операцией в операционной.[47]
История

Карл Лангенбух выполнила первую успешную холецистэктомию в больнице Лазарус в г. Берлин 15 июля 1882 г.[48] До этого хирургическое лечение симптоматических камней в желчном пузыре ограничивалось холецистостомия, или удаление желчного камня.[48] Обоснование Лангенбуха для разработки новой техники связано с исследованиями 17-го века на собаках, которые продемонстрировали, что желчный пузырь несущественен, и медицинское мнение его коллег о том, что желчные камни образуются в желчном пузыре.[48] Хотя методика изначально вызывала споры, к 20-му веку холецистэктомия стала менее смертной процедурой, чем холецистостомия.[48]
Лапароскопическая техника
Эрих Мюэ выполнила первую лапароскопическую холецистэктомию 12 сентября 1985 г. в г. Бёблинген, Германия.[49] На разработку техники лапароскопической холецистэктомии Мюэ вдохновила первая лапароскопическая аппендэктомия в исполнении гинеколог Курт Семм в 1980 г.[50] Впоследствии он сконструировал оптический лапароскоп с рабочим каналом, достаточно большим, чтобы соответствовать растянутому желчному пузырю.[50] Мюэ представил свою технику на Конгрессе Немецкого хирургического общества в 1986 году, заявив, что он уменьшает послеоперационную боль и сокращает время госпитализации.[51] Его работа встретила сильное сопротивление со стороны немецкого хирургического истеблишмента, и ему было трудно передать ее по-английски. Следовательно, это было проигнорировано.[50] Работа Мюэ была подвергнута дальнейшему осуждению в 1987 году, когда ему было предъявлено обвинение в непредумышленном убийстве из-за послеоперационной смерти пациента, которую ошибочно приписали его новаторской технике.[52] Он был реабилитирован в 1990 году после дальнейшего расследования.[52] Его новаторская работа была в конечном итоге признана Конгрессом Немецкого хирургического общества в 1992 году.[50]
Филипп Муре провел лапароскопическую холецистэктомию 17 марта 1987 г. в г. Лион, Франция.[50] Его техника была быстро принята и усовершенствована во Франции.[50] Впоследствии его представили остальному миру в течение следующих трех лет.[50] Из-за популярности среди пациентов лапараскопическая техника стала предпочтительнее открытой хирургии и неинвазивных методов лечения желчных камней.[50]
К 2013 г. лапароскопический холецистэктомия заменила открытую холецистэктомию в качестве лечения первого выбора для людей с неосложненным камни в желчном пузыре и острый холецистит.[37][53]
К 2014 году лапароскопическая холецистэктомия стала Золотой стандарт для лечения симптоматических камни в желчном пузыре.[34][54]
Смотрите также
Рекомендации
- ^ а б c d е ж Абрахам С., Риверо Х.Г., Эрлих И.В., Гриффит Л.Ф., Кондамуди В.К. (май 2014 г.). «Хирургическое и нехирургическое лечение камней в желчном пузыре». Американский семейный врач. 89 (10): 795–802. PMID 24866215.
- ^ «Характеристики процедур в операционных в больницах США, 2011 г. - Статистический отчет №170». www.hcup-us.ahrq.gov. Получено 2018-01-24.
- ^ а б Mulholland MW, Lillemoe KD, Doherty GM, Upchurch GR, Alam HB, Pawlik TM (декабрь 2016 г.). Хирургия Гринфилда: научные принципы и практика (Шестое изд.). Филадельфия. ISBN 978-1-4698-9001-2. OCLC 933274207.
- ^ а б c d Джауну С.С., Мохандас С., Миндаль Л.М. (2010). «Постхолецистэктомический синдром (ПКС)». Международный журнал хирургии. 8 (1): 15–7. Дои:10.1016 / j.ijsu.2009.10.008. PMID 19857610.

- ^ "Консенсусная программа развития Национального института здравоохранения (NIH): камни в желчном пузыре и лапароскопическая холецистэктомия". connsus.nih.gov. Получено 2018-03-20.
- ^ а б c d Townsend CM, Evers BM, Mattox KL, Beauchamp RD (июнь 2016 г.). Учебник хирургии Сабистона: биологические основы современной хирургической практики (20-е изд.). Филадельфия, Пенсильвания. ISBN 978-0-323-29987-9. OCLC 951748294.
- ^ а б c d е ж Agresta F, Campanile FC, Vettoretto N, Silecchia G, Bergamini C, Maida P, Lombari P, Narilli P, Marchi D, Carrara A, Esposito MG, Fiume S, Miranda G, Barlera S, Davoli M (май 2015 г.). «Лапароскопическая холецистэктомия: рекомендации, согласованные на конференции». Архив хирургии Лангенбека. 400 (4): 429–53. Дои:10.1007 / s00423-015-1300-4. PMID 25850631.
- ^ а б c d Доэрти GM (2015). «Желчные пути». В Doherty GM (ред.). ТЕКУЩИЕ Диагностика и лечение: хирургия (14-е изд.). Нью-Йорк, Нью-Йорк: Образование Макгроу-Хилл.
- ^ «Камни в желчном пузыре». NIDDK. Ноябрь 2013. Архивировано с оригинал 28 июля 2016 г.. Получено 27 июля 2016.
- ^ Группа внутренних клинических рекомендаций (Великобритания) (октябрь 2014 г.). «Желчнокаменная болезнь: диагностика и лечение холелитиаза, холецистита и холедохолитиаза. Клинические рекомендации 188». PMID 25473723. Цитировать журнал требует
| журнал =(помощь) - ^ а б Веласко Дж. М. (октябрь 2015 г.). Основные хирургические процедуры. Филадельфия, Пенсильвания. ISBN 978-0-323-37567-2. OCLC 949278311.
- ^ а б c d Гольдман Л (2011). Goldman's Cecil Medicine (24-е изд.). Филадельфия: Эльзевьер Сондерс. ISBN 978-1-4377-2788-3.
- ^ Kimura Y, Takada T, Strasberg SM, Pitt HA, Gouma DJ, Garden OJ, Büchler MW, Windsor JA, Mayumi T, Yoshida M, Miura F, Higuchi R, Gabata T, Hata J, Gomi H, Dervenis C, Lau WY , Белли Дж., Ким М.Х., Хилвано С.К., Ямасита Ю. (январь 2013 г.). «Текущая терминология, этиология и эпидемиология острого холангита и холецистита в TG13». Журнал гепато-билиарно-панкреатических наук. 20 (1): 8–23. Дои:10.1007 / s00534-012-0564-0. PMID 23307004.
- ^ а б c d Кимура Ю., Такада Т., Каварада Ю., Нимура Ю., Хирата К., Секимото М., Йошида М., Маюми Т., Вада К., Миура Ф, Ясуда Х, Ямасита Й, Нагино М., Хирота М., Танака А., Цуюгути Т., Страсберг С. М. , Гадач Т.Р. (2007). «Определения, патофизиология и эпидемиология острого холангита и холецистита: Токийские рекомендации». Журнал гепато-билиарной-панкреатической хирургии. 14 (1): 15–26. Дои:10.1007 / s00534-006-1152-y. ЧВК 2784509. PMID 17252293.
- ^ Чего ожидать после трансплантации печени
- ^ Пересадка печени от живого донора
- ^ Часто задаваемые вопросы о донорах печени: донорская хирургия
- ^ «Холецистэктомия». Johns Hopkins Medical.
- ^ а б «Лечение камней в желчном пузыре и заболеваний желчного пузыря». Общество хирургии пищеварительного тракта. Получено 2018-03-27.
- ^ а б c Abbasolu O, Tekant Y, Alper A, Aydın Ü, Balık A, Bostancı B, Coker A, Doanay M, Gündodu H, Hamalolu E, Kapan M, Karademir S, Karayalçın K, Kılıçturgay S, are M, Yacümer AR, are M, Yacümer AR, (2016). «Профилактика и неотложное лечение повреждений желчевыводящих путей во время лапароскопической холецистэктомии: консенсусное заключение экспертов». Улусал Черрахи Дергиси. 32 (4): 300–305. Дои:10.5152 / UCD.2016.3683. ЧВК 5245728. PMID 28149133.
- ^ а б Стюарт Л. (апрель 2014 г.). «Ятрогенные поражения желчевыводящих путей: идентификация, классификация, лечение». Хирургические клиники Северной Америки. 94 (2): 297–310. Дои:10.1016 / j.suc.2014.01.008. PMID 24679422.
- ^ а б «Интраоперационная холангиография при холецистэктомии». www.sbu.se. Шведское агентство по оценке технологий здравоохранения и оценке социальных услуг (СБУ). 2018-08-17. Получено 2019-09-02.
- ^ а б Пучер PH, Брант Л.М., Дэвис Н., Линск А., Мунши А., Родригес А.А., Фингерхат А., Фанелли Р.Д., Асбун Х., Аггарвал Р. (март 2018 г.). «Тенденции результатов и меры безопасности после 30 лет лапароскопической холецистэктомии: систематический обзор и анализ объединенных данных». Хирургическая эндоскопия. 32 (5): 2175–2183. Дои:10.1007 / s00464-017-5974-2. ЧВК 5897463. PMID 29556977.
- ^ Siiki A, Rinta-Kiikka I, Sand J, Laukkarinen J (май 2015 г.). «Биоразлагаемый билиарный стент в эндоскопическом лечении утечки пузырного протока после холецистэктомии: первое клиническое наблюдение и обзор литературы». Журнал лапароэндоскопических и передовых хирургических методов. Часть А. 25 (5): 419–22. Дои:10.1089 / Lap.2015.0068. PMID 25853929.
- ^ Малик А.М., Лагари А.А., Талпур А.Х., Хан А. (октябрь 2008 г.). «Ятрогенные повреждения желчевыводящих путей во время лапароскопической холецистэктомии. Постоянная угроза». Международный журнал хирургии. 6 (5): 392–5. Дои:10.1016 / j.ijsu.2008.07.005. PMID 18823829.
- ^ Persson G, Enochsson L, Sandblom G. Årsrapport for Svenskt Kvalitetsregister for gallstenskirurgi. Сайт ГаллРикс. http://www.ucr.uu.se/gallriks/. Опубликовано 8 августа 2017 г. Проверено 6 июля 2018 г. 2016 г.
- ^ Moller M, Gustafsson U, Rasmussen F, Persson G, Thorell A. Естественное течение по сравнению с вмешательствами по удалению камней из общего желчного протока: данные Шведского регистра хирургии желчных камней и эндоскопической ретроградной холангиопанкреатографии (GallRiks). JAMA Surg. 2014; 149 (10): 1008-13.
- ^ Rabago LR, Vicente C, Soler F, Delgado M, Moral I, Guerra I, et al. Двухэтапное лечение с предоперационной эндоскопической ретроградной холангиопанкреатографией (ЭРХПГ) по сравнению с одноэтапным лечением с интраоперационной ЭРХПГ для пациентов с симптоматической холелитиазом с возможным холедохолитиазом. Эндоскопия. 2006; 38 (8): 779-86.
- ^ Десландрес Э., Гагнер М., Помп А., Рео М., Ледук Р., Клермон Р. и др. Интраоперационная эндоскопическая сфинктеротомия по поводу камней общего желчного протока при лапароскопической холецистэктомии. Gastrointest Endosc. 1993; 39 (1): 54-8.
- ^ Сван Ф., Регнер С., Енохссон Л., Лунделл Л., Пермерт Дж., Нильссон М. и др. Эндоскопическая ретроградная холангиопанкреатография с рандеву-канюляцией снижает повреждение поджелудочной железы. Мир Дж. Гастроэнтерол. 2013; 19 (36): 6026-34.
- ^ Цоварас Г., Балойаннис И., Захари Э., Симеонидис Д., Захарулис Д., Капсоритакис А. и др. Лапароэндоскопическое рандеву по сравнению с предоперационной ЭРХПГ и лапароскопической холецистэктомией для лечения холецистохоледохолитиаза: промежуточный анализ контролируемого рандомизированного исследования. Ann Surg. 2012; 255 (3): 435-9.
- ^ Сван Ф., Нильссон М., Арнело Ю., Лор М., Перссон Дж., Энохссон Л. Техника канюляции рандеву снижает пост-ЭРХПГ панкреатит: проспективное общенациональное исследование 12718 процедур ЭРХПГ. Am J Gastroenterol. 2013; 108 (4): 552-9.
- ^ Томмази С., Бенчини Л., Бернини М., Наспетти Р., Каваллина Г., Манетти Р. и др. Регулярное использование одновременного лапароэндоскопического доступа у пациентов с подтвержденными камнями желчного пузыря и желчных протоков: подходит для лапароскопии, подходит для «рандеву». Мир J Surg. 2013; 37 (5): 999-1005.
- ^ а б c d е Бруникарди, Андерсен Д.К., Данн Д.Л., Хантер Дж. Г., Мэтьюз Дж. Б., Поллок Р. Е., Биллиар Т. Р. (2014). Принципы хирургии Шварца (Десятое изд.). ISBN 978-0-07-179674-3.
- ^ Санабрия А., Домингес Л.С., Вальдивьесо Э., Гомес Дж. (Декабрь 2010 г.). «Антибиотикопрофилактика пациентов, перенесших плановую лапароскопическую холецистэктомию». Кокрановская база данных систематических обзоров (12): CD005265. Дои:10.1002 / 14651858.CD005265.pub2. PMID 21154360.
- ^ а б Оверби Д.В., Апельгрен К.Н., Ричардсон В., Фанелли Р. (октябрь 2010 г.). «Руководство SAGES по клиническому применению лапароскопической хирургии желчных путей». Хирургическая эндоскопия. 24 (10): 2368–86. Дои:10.1007 / s00464-010-1268-7. PMID 20706739.
- ^ а б c d е Йео, Чарльз Дж. (2018). Хирургия пищеварительного тракта Шекелфорда. Йео, Чарльз Дж. (Восьмое изд.). Филадельфия, Пенсильвания. ISBN 978-0323402323. OCLC 1003489504.
- ^ Ingraham AM, Cohen ME, Ko CY, Hall BL (август 2010 г.). «Текущий профиль и оценка холецистэктомии в Северной Америке: результаты национальной программы повышения качества хирургии Американского колледжа хирургов». Журнал Американского колледжа хирургов. 211 (2): 176–86. Дои:10.1016 / j.jamcollsurg.2010.04.003. PMID 20670855.
- ^ Ямасита Й, Такада Т, Каварада Й, Нимура Й, Хирота М, Миура Ф, Маюми Т, Йошида М, Страсберг С., Питт Х.А., де Сантибейнес Э, Белгити Дж., Бюхлер М. В., Гума DJ, Fan ST, Хильвано СК, Лау Дж. У., Ким С. В., Белли Дж., Виндзор Дж. А., Ляу К. Х., Сачакул В. (январь 2007 г.). «Хирургическое лечение пациентов с острым холециститом: Токийские рекомендации». Журнал гепато-билиарной-панкреатической хирургии. 14 (1): 91–7. Дои:10.1007 / s00534-006-1161-x. ЧВК 2784499. PMID 17252302.
- ^ а б Лиричи М.М., Тьерно С.М., Понцано С. (октябрь 2016 г.). «Лапароскопическая холецистэктомия с одним разрезом: работает? Систематический обзор». Хирургическая эндоскопия. 30 (10): 4389–99. Дои:10.1007 / s00464-016-4757-5. PMID 26895901.
- ^ а б Гайяр М., Транчарт Х, Лайнас П., Дагер I (октябрь 2015 г.). «Новые минимально инвазивные подходы к холецистэктомии: обзор литературы». Всемирный журнал желудочно-кишечной хирургии. 7 (10): 243–8. Дои:10.4240 / wjgs.v7.i10.243. ЧВК 4621474. PMID 26523212.
- ^ а б Чемберлен Р.С., Сакпал С.В. (сентябрь 2009 г.). «Всесторонний обзор методов лапароскопической хирургии с одним разрезом (SILS) и транслюминальной эндоскопической хирургии с естественным отверстием (NOTES) при холецистэктомии». Журнал желудочно-кишечной хирургии. 13 (9): 1733–40. Дои:10.1007 / s11605-009-0902-y. PMID 19412642.
- ^ Капур В.К. (март 2001 г.). «Случайный рак желчного пузыря». Американский журнал гастроэнтерологии. 96 (3): 627–9. PMID 11280526.
- ^ а б c d Гурусамы К.С., Росси М., Дэвидсон Б.Р. (август 2013 г.). «Чрескожная холецистостомия для хирургических больных высокого риска с острым калькулезным холециститом». Кокрановская база данных систематических обзоров (8): CD007088. Дои:10.1002 / 14651858.CD007088.pub2. PMID 23939652.
- ^ «ERCP: Медицинская энциклопедия MedlinePlus». medlineplus.gov. Получено 2018-03-19.
- ^ а б Фуртадо Р., Ле Паж П., Данн Дж., Фальк Г.Л. (февраль 2016 г.). «Высокая частота камней в общем желчном протоке и послеоперационного абсцесса после чрескожной холецистостомии». Летопись Королевского колледжа хирургов Англии. 98 (2): 102–6. Дои:10.1308 / rcsann.2016.0004. ЧВК 5210469. PMID 26741665.
- ^ Лопес-Гонсалес Л., Пикенс Г. Т., Вашингтон Р., Вайс А. Дж. (Октябрь 2014 г.). «Характеристики госпитализаций по программе Medicaid и без страховки, 2012 г.». Статистический отчет HCUP № 183. Роквилл, Мэриленд: Агентство медицинских исследований и качества.
- ^ а б c d Ярнагин В. Р., Белгити Дж., Блюмгарт Л. Х. (2012). Хирургия Блюмгарта печени, желчных путей и поджелудочной железы (5-е изд.). Филадельфия: Эльзевьер Сондерс. п. 6. ISBN 978-1-4557-4606-4.
- ^ Рейнольдс, Уокер-младший (2001). «Первая лапароскопическая холецистэктомия». Журнал Общества лапароэндоскопических хирургов. 5 (1): 89–94.
- ^ а б c d е ж грамм час Polychronidis A, Laftsidis P, Bounovas A, Simopoulos C (2008). "Двадцать лет лапароскопической холецистэктомии: Филипп Муре - 17 марта 1987 г.". JSLS. 12 (1): 109–11. ЧВК 3016026. PMID 18402752.
- ^ Литинский Г.С. (1998). «Эрих Мюэ и отказ от лапароскопической холецистэктомии (1985): хирург, опередивший свое время». JSLS. 2 (4): 341–6. ЧВК 3015244. PMID 10036125.
- ^ а б Штерн V (10 июня 2013 г.). "Первый Lap Chole в Европе:" преступник "оправдан". Новости общей хирургии. Получено 4 октября 2017.
- ^ Coccolini F, Catena F, Pisano M, Gheza F, Fagiuoli S, Di Saverio S, Leandro G, Montori G, Ceresoli M, Corbella D, Sartelli M, Sugrue M, Ansaloni L (июнь 2015 г.). «Сравнение открытой и лапароскопической холецистэктомии при остром холецистите. Систематический обзор и метаанализ». Международный журнал хирургии. 18: 196–204. Дои:10.1016 / j.ijsu.2015.04.083. PMID 25958296.

- ^ Агреста, Фердинандо; Кампаниле, Фабио Чезаре; Ветторетто, Нерео (2014). Лапароскопическая холецистэктомия: научно обоснованное руководство. Агреста, Фердинандо, Кампаниле, Фабио Чезаре, Ветторетто, Нерео. Чам [Швейцария]. ISBN 9783319054070. OCLC 880422516.
дальнейшее чтение
«Брошюры по операциям для пациентов: холецистэктомия». Американский колледж хирургов.
«Удаление желчного пузыря». NHS. Получено 4 января 2020.
