Развитие сердца - Heart development
| Развитие сердца | |
|---|---|
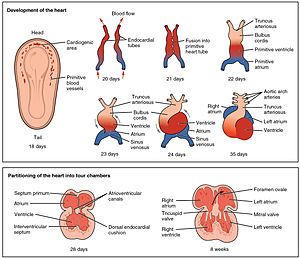 Развитие человеческого сердца в течение первых восьми недель (вверху) и формирование камер сердца (внизу). На этом рисунке синий и красный цвета представляют приток и отток крови (не венозную и артериальную кровь). Первоначально вся венозная кровь течет от хвоста / предсердий к желудочкам / голове, что сильно отличается от такового у взрослого человека.[1] [2] | |
| Подробности | |
| Дает начало | Сердце |
| Система | Кровообращение плода, сердечно-сосудистая система |
| Анатомическая терминология | |
Развитие сердца (также известен как кардиогенез) относится к внутриутробное развитие из сердце. Это начинается с образования двух эндокардиальные трубки которые сливаются, чтобы сформировать трубчатое сердце, также называемый примитивная сердечная трубка. Сердце - первый функциональный орган в позвоночное животное эмбрионов, а у человека - спонтанно к 4-й неделе разработка.[3]
Трубчатое сердце быстро дифференцируется на артериальный ствол, Bulbus cordis, примитивный желудочек, примитивный атриум, а венозный синус. Артериальный ствол разделяется на восходящая аорта и легочный ствол. Bulbus cordis является частью желудочков. Венозный синус соединяется с кровообращение плода.
Сердечная трубка удлиняется с правой стороны, образуя петлю и становясь первым визуальным признаком лево-правая асимметрия тела. Септа форма в предсердие и желудочки чтобы разделить левую и правую части сердца.[4]
Ранняя разработка
Сердце происходит из эмбрионального мезодермальный клетки зародышевого листка который различать после гаструляция в мезотелий, эндотелий, и миокард. Мезотелиальный перикард образует внешнюю оболочку сердца. Внутренняя оболочка сердца - эндокард лимфатические и кровеносные сосуды развиваются из эндотелия.[5][2]
Эндокардиальные трубки
в спланхноплеврическая мезенхима по обе стороны от нервная пластинка, подковообразная область развивается как кардиогенная область. Это образовалось из сердечного миобласты и острова крови как предшественники клеток крови и сосудов.[6] К 19 дню эндокардиальная трубка начинает развиваться с каждой стороны этого региона. Эти две трубки растут и к третьей неделе сошлись друг к другу, чтобы слиться, используя запрограммированная гибель клеток в виде единой трубки - трубчатого сердца.[7]
От спланхноплеврической мезенхимы кардиогенная область развивается краниально и латерально к нервная пластинка. В этом районе два отдельных ангиогенный кластеры клеток образуются с обеих сторон и сливаются, образуя эндокардиальные трубки. По мере продолжения складывания эмбриона две эндокардиальные трубки проталкиваются в грудную полость, где они начинают сливаться вместе, и это завершается примерно через 22 дня.[8][2]
Примерно через 18-19 дней после оплодотворения сердце начинает формироваться. Это раннее развитие имеет решающее значение для последующего эмбрионального и пренатального развития. Сердце - первый развивающийся функциональный орган, который начинает биться и качать кровь примерно на 22-й день.[1] Сердце начинает развиваться около головы эмбриона в кардиогенной области.[1] Следующий клеточная сигнализация, две нити или тяжи начинают формироваться в кардиогенной области[1] По мере того, как они формируются, внутри них развивается просвет, в результате чего они называются эндокардиальными трубками.[1] Одновременно с формированием трубок формируются и другие основные компоненты сердца.[7] Две трубки мигрируют вместе и сливаются, образуя единую примитивную сердечную трубку, трубчатое сердце который быстро формирует пять отдельных регионов.[1] От головы до хвоста это артериальный ствол, Bulbus cordis, примитивный желудочек, примитивный атриум, а венозный синус.[1] Первоначально вся венозная кровь течет в венозный синус, и сокращения продвигают кровь от хвоста к голове или от венозного синуса к артериальному стволу.[1] Артериальный ствол разделится, образуя аорту и легочную артерию; bulbus cordis разовьется в правый желудочек; примитивный желудочек образует левый желудочек; примитивное предсердие станет передними частями левого и правого предсердий и их придатками, а венозный синус разовьется в заднюю часть правого предсердия, синоатриальный узел и коронарный синус.[1]
Положение сердечной трубки
Центральная часть кардиогенной области находится перед ротоглоточной оболочкой и нервной пластинкой. Рост головного мозга и головных складок выталкивает ротоглоточную перепонку вперед, в то время как сердце и полость перикарда перемещаются сначала в шейную область, а затем в грудную клетку. Изогнутая часть области в форме подковы расширяется, образуя будущий желудочковый воронка и желудочковые области, поскольку сердечная трубка продолжает расширяться. В каудальном полюсе трубки начинает поступать венозный дренаж, и она откачивает кровь из первой трубки. дуга аорты и в спинную аорту через полярную головку. Первоначально трубка остается прикрепленной к дорсальной части полость перикарда складкой мезодермальной ткани, называемой дорсальной мезодермой. Эта мезодерма исчезает, образуя два пазухи перикарда то поперечный и косой пазухи перикарда, которые соединяют обе стороны полости перикарда.[6]
В миокард утолщает и выделяет толстый слой богатого внеклеточный матрикс содержащий гиалуроновая кислота который разделяет эндотелий. Затем мезотелиальные клетки образуют перикард и мигрируют, образуя большую часть эпикарда. Затем сердечная трубка образована эндокард, который представляет собой внутреннюю эндотелиальную выстилку сердца, и стенку мышцы миокарда, которая является эпикардом, покрывающим внешнюю часть трубки.[6]
Складывание сердца
Сердечная трубка продолжает растягиваться, и к 23-му дню этот процесс называется морфогенез, начинается сердечная петля. Головная часть изгибается вперед по часовой стрелке. Предсердная часть начинает двигаться в цефальном направлении, а затем перемещается влево от исходного положения. Эта изогнутая форма приближается к сердцу и завершает свой рост на 28 день. Канал образует соединения предсердий и желудочков, которые соединяют общее предсердие и общий желудочек у раннего эмбриона. Артериальная луковица образует трабекулярную часть правого желудочка. Конус сформирует воронки крови обоих желудочков. Артериальный ствол и корни образуют проксимальную часть аорты и легочную артерию. Соединение между желудочком и артериальной луковицей будет называться первичным внутрижелудочковым отверстием. Трубка разделена на сердечные области вдоль краниокаудальной оси: первичный желудочек, называемый примитивным левым желудочком, и трабекулярный проксимальный артериальный бульбус, называемый примитивным правым желудочком.[9] На этот раз в сердце нет перегородки.
Камеры сердца
Венозный синус
В середине четвертой недели в венозный синус поступает венозная кровь от полюсов правого и левого синуса. Каждый полюс получает кровь из трех основных вен: желточной вены, пупочной вены и общей кардинальной вены. Отверстие пазухи перемещается по часовой стрелке. Это движение вызывается в основном шунтом крови слева направо, который происходит в венозной системе на четвертой и пятой неделе развития.[10]
Когда левая общая кардинальная вена исчезает на десятой неделе, остаются только косая вена левого предсердия и коронарный синус. Правый полюс соединяется с правым предсердием, образуя стеночную часть правого предсердия. Правый и левый венозные клапаны сливаются и образуют пик, известный как перегородка spurium. Вначале эти клапаны большие, но со временем левый венозный клапан и spurium перегородки сливаются с развивающейся перегородкой предсердий. Правый верхний венозный клапан исчезает, а нижний венозный клапан превращается в нижний клапан полая вена и клапан коронарного синуса.[10]
Стена сердца
Основные стенки сердца формируются между 27 и 37 днями развития раннего эмбриона. Рост состоит из двух активно растущих масс ткани, которые сближаются друг с другом, пока не сливаются и не разделяют свет на два отдельных канала. Тканевые массы называются эндокардиальные подушки развиваются в атриовентрикулярную и конотрональную области. В этих местах подушки помогают в формировании перегородки предсердий, желудочковых каналов, атриовентрикулярных клапанов, аортальных и легочных каналов.[11]
Атрия

В конце четвертой недели вырастает гребень, покидающий головную часть. Этот герб - первая часть septum primum. Два конца перегородки заходят внутрь эндокардиальные подушки в атриовентрикулярный канал. Отверстие между нижним краем первичной перегородки и эндокардиальной подушечкой является ostium primum (первое открытие). Расширения верхней и нижней подушечки эндокарда растут по краю первичной перегородки и закрывают устье первичной перегородки. Слияние этих перфораций образует ostium secundum (второе отверстие), позволяющее крови свободно течь из правого предсердия в левое.
Когда правая часть предсердия расширяется из-за включения полюса синуса, появляется новая складка, называемая вторая перегородка. На своей правой стороне он сливается с левым венозным клапаном и spurium перегородкой. Затем появится свободное отверстие, которое называется овальное отверстие. Остатки примочки верхней перегородки станут створками овального отверстия. Проход между двумя предсердными камерами представляет собой длинную косую щель, через которую кровь течет из правого предсердия в левое.[11]
Желудочки
Изначально сингл легочная артерия развивается в виде выпуклости на задней стенке левого предсердия. Эта вена будет соединяться с венами развивающегося легочные зачатки. По мере развития легочная вена и ее ветви включаются в левое предсердие, и оба они образуют гладкую стенку предсердия. Эмбриональное левое предсердие остается трабекулярным придатком левого предсердия, а эмбриональное правое предсердие остается как правое предсердие.[12]
Формирование перегородки предсердно-желудочкового канала
В конце четвертой недели появляются две атриовентрикулярные эндокардиальные подушки. Первоначально атриовентрикулярный канал дает доступ к первичному левому желудочку и отделен от артериального луковицы краем желудочкового луковицы. На пятой неделе задний конец заканчивается в центральной части верхней эндокардиальной подушки. Из-за этого кровь может поступать как в левый примитивный желудочек, так и в правый примитивный желудочек. По мере того, как передняя и задняя подушечки выступают внутрь, они сливаются, образуя правое и левое предсердно-желудочковое отверстие.[13]
Атриовентрикулярные клапаны
При образовании внутрипредсердной перегородки предсердно-желудочковые клапаны начинают разрастаться. Мускулистый межжелудочковая перегородка начинает расти от общего желудочка к атриовентрикулярным эндокардиальным валикам. Деление начинается в общем желудочке, где на внешней поверхности сердца появляется борозда, а межжелудочковое отверстие со временем исчезает. Это закрытие достигается за счет дальнейшего роста мышечной межжелудочковой перегородки, вклада гребневой ткани ствола и мембранного компонента.[14]
Клапаны и отводные тракты
Формирование перегородки ствола и артериальный конус
Артериальный конус закрыт инфундибулярными подушками. Колбочки ствола закрываются за счет формирования воронкообразной перегородки, которая состоит из прямой проксимальной части и дистальной спиральной части. Затем самая узкая часть аорты находится в левой и дорсальной части. Дистальный отдел аорты выдвигается вправо вперед. Проксимальная легочная артерия - правая и вентральная, а дистальная часть легочной артерии находится в левой дорсальной части.[11]
Кардиостимулятор и проводящая система
Ритмические волны электрической деполяризации, которые вызывают сокращение миокарда, являются миогенными, что означает, что они спонтанно начинаются в сердечной мышце и затем отвечают за передачу сигналов от клетки к клетке. Миоциты которые были получены в примитивной сердечной трубке, начинают биться, поскольку они соединяются своими стенками в синцитий. Миоциты инициируют ритмическую электрическую активность до слияния эндокардиальные трубки. Сердцебиение начинается в области кардиостимулятор который имеет время спонтанной деполяризации быстрее, чем остальной миокард.[15]
В примитивный желудочек действует как начальный кардиостимулятор. Но на самом деле эта кардиостимуляторная активность создается группой клеток, которые происходят из синоатриального правого венозного синуса. Эти клетки образуют яйцевидную синоатриальный узел (SAN), на левом венозном клапане. После развития SAN верхние эндокардиальные подушки начинают формировать кардиостимулятор, известный как атриовентрикулярный узел. С развитием SAN группа специализированных проводящих клеток начинает формироваться, создавая связка Его который направляет ветвь в правый желудочек, а другую - в левый желудочек. Большинство проводящих путей берут начало в кардиогенной мезодерме, но синусовый узел может происходить из нервного гребня.[15]
Человек эмбриональный сердце начинает биться примерно через 21 день после оплодотворения или через пять недель после последнего нормального менструальный период (LMP), это дата, обычно используемая в медицинском сообществе для определения срока беременности. Электрическая деполяризации, запускающая сердечную миоциты контракта возникают спонтанно в миоцит сам. Сердцебиение инициируется в областях кардиостимулятора и распространяется на остальную часть сердца по проводящим путям. Клетки кардиостимулятора развиваются в примитивном предсердии и венозном синусе, чтобы сформировать синоатриальный узел и атриовентрикулярный узел соответственно. Проводящие клетки развивают связка Его и нести деполяризация в нижнюю часть сердца. Сердечная деятельность проявляется примерно на 5 неделе беременности.
Человеческое сердце начинает биться со скоростью, близкой к материнской, примерно 75-80 ударов в минуту. Затем частота сердечных сокращений эмбриона (EHR) линейно увеличивается в течение первого месяца биений, достигая максимума в 165–185 ударов в минуту в начале 7-й недели (начало 9-й недели после LMP). Это ускорение составляет приблизительно 3,3 ударов в минуту в день, или около 10 ударов в минуту каждые три дня, т.е. увеличение на 100 ударов в минуту в первый месяц.[16]
После достижения пика примерно через 9,2 недели после LMP, он замедляется примерно до 150 ударов в минуту (+/- 25 ударов в минуту) в течение 15-й недели после LMP. После 15-й недели замедление замедляется, достигая средней скорости около 145 (+/- 25 ударов в минуту) ударов в минуту в срок.
Изображения


в первый триместр можно визуализировать сердцебиение, а частота сердцебиения количественно оценивается акушерское ультразвуковое исследование. Исследование 32 нормальных беременностей показало, что сердцебиение плода было заметно в среднем. хорионический гонадотропин человека (ХГЧ) на уровне 10 000 МЕ / л (диапазон 8650-12 200).[17] Акушерское ультразвуковое исследование также может использовать Допплеровская техника на ключевых судах, таких как пупочная артерия для обнаружения аномального потока.
На более поздних сроках беременности простой Допплеровский фетальный монитор может использоваться для количественной оценки частоты сердечных сокращений плода.
В течение роды, параметр является частью кардиотокография, где сердцебиение плода и маточные сокращения записываются непрерывно.
ЧСС
Начиная с 5-й недели частота сердечных сокращений эмбриона увеличивается на 3,3 уд. / Мин в день в течение следующего месяца. До этого у эмбриона есть трубчатое сердце.
Эмбриональное сердце начинает сокращаться примерно с той же скоростью, что и у матери, обычно от 80 до 85 ударов в минуту. Примерная частота сердечных сокращений плода с 5 по 9 неделю (при начальной частоте 80):
- Неделя 5 начинается с 80 и заканчивается 103 ударов в минуту.
- Неделя 6 начинается со 103 и заканчивается со скоростью 126 ударов в минуту.
- Неделя 7 начинается со 126 и заканчивается 149 ударов в минуту.
- Неделя 8 начинается с 149 и заканчивается со 172 ударов в минуту.
- На 9-й неделе сердце эмбриона имеет тенденцию сокращаться в диапазоне от 155 до 195 ударов в минуту.
К концу 9 недели у эмбрионального сердца развиваются перегородки и клапаны, и в нем есть все четыре камеры.
В этот момент частота сердечных сокращений плода начинает снижаться и обычно к 12 неделе находится в диапазоне от 120 до 160 ударов в минуту.[18]

Дополнительные изображения

Сонография в M-режиме измерение частоты сердечных сокращений эмбриона.

Кровоток в новорожденный
Эмбрион человека, 38 мм, вид спереди 8–9 нед, сердце видно.
Рекомендации
- ^ а б c d е ж грамм час я Беттс, Дж. Гордон (2013). Анатомия и физиология. С. 787–846. ISBN 978-1938168130. Получено 11 августа 2014.
- ^ а б c Hosseini, Hadi S .; Гарсия, Кара Э .; Табер, Ларри А. (1 июля 2017 г.). «Новая гипотеза формирования передней кишки и сердечной трубки, основанная на различном росте и сокращении актомиозина». Разработка. 144 (13): 2381–2391. Дои:10.1242 / dev.145193. ЧВК 5536863. PMID 28526751.
- ^ Мурман, А; Уэбб, С; Браун, NA; Ламерс, Вт; Андерсон, Р.Х. (июль 2003 г.). «Развитие сердца: (1) формирование камер сердца и артериальных стволов». Сердце. 89 (7): 806–14. Дои:10.1136 / сердце.89.7.806. ЧВК 1767747. PMID 12807866.
- ^ Андерсон, Р.Х .; Уэбб, С; Браун, NA; Ламерс, Вт; Мурман, А. (август 2003 г.). «Развитие сердца: (2) Перегородка предсердий и желудочков». Сердце. 89 (8): 949–58. Дои:10.1136 / сердце.89.8.949. ЧВК 1767797. PMID 12860885.
- ^ «Ткани животных». Users.rcn.com. 2010-08-13. Архивировано из оригинал на 2009-05-05. Получено 2010-10-17.
- ^ а б c Сэдлер, T.W (2012). Лангман. Embriología Médica. Липпинкотт Уильямс и Уилкинс. п. 165. ISBN 978-84-96921-46-7.
- ^ а б Ларсен, Уильям (2001). Эмбриология человека (3-е изд.). Elsevier Saunders. п. 159. ISBN 978-0-443-06583-5.
- ^ «Основной кадр развития сердца». Meddean.luc.edu. Получено 2010-10-17.
- ^ Роэн, Йоханнес; Лютьен, Эльке (2008). Функциональная эмбриология: una perspectiva desde la biología del desarrollo. Panamericana. п. 70. ISBN 978-84-9835-155-2.
- ^ а б Карлсон, Брюс (2012). Embriología humana y biología del desarrollo. Мосби. п. 451. ISBN 978-84-8174-785-0.
- ^ а б c Фернандес, Патрисия Марта (2002). Manual de biología del desarrollo. Руководство Moderno. п. 243. ISBN 978-968-426-976-7.
- ^ Эйнард, Альдо; Валентич, Мирта; Ровазио, Роберто (2011). Гистология и эмбриология дель сер человеко: основы целюляров и молекул. Panamericana. п. 283. ISBN 978-950-06-0602-8.
- ^ Мур, Кейт Л .; Персо, T.V.N (2008). Embriología Clínica. Elsevier Saunders. п. 245. ISBN 978-84-8086-337-7.
- ^ Теллез де Перальта, Габриэль (2003). Сердечно-сосудистые заболевания Tratado de cirugía. Диас де Сантос. п. 44.
- ^ а б Ларсен, Уильям (2003). Embriología humana. Elsevier Science. п. 177. ISBN 978-968-426-976-7.
- ^ OBGYN.net «Сравнение частоты сердечных сокращений у эмбрионов при вспомогательной и не вспомогательной беременности» В архиве 2006-06-30 на Wayback Machine
- ^ Джакомелло Ф., Мальоккетти П., Лойола Г., Джоварруссио М. (1993). «[Уровни бета-ХГЧ в сыворотке и трансвагинальная эхография на ранних стадиях беременности]». Минерва Гинекол (на итальянском). 45 (7–8): 333–7. PMID 8414139.
- ^ FetalSure. Сердцебиение плода и факты. Доступны на http://www.fetalsure.com/fetal-heart.html В архиве 2017-04-28 в Wayback Machine. Проверено 9 августа 2010 года.
Эта статья включает текст из CC-BY книга: Колледж OpenStax, анатомия и физиология. OpenStax CNX. 30 июля 2014 г.




