Травмы спинного мозга - Spinal cord injury
| Травмы спинного мозга | |
|---|---|
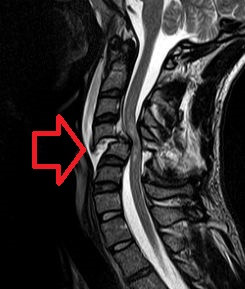 | |
| МРТ сломанного и вывихнутого шейного позвонка, сдавливание спинного мозга | |
| Специальность | Нейрохирургия |
| Типы | Полный, неполный[1] |
| Диагностический метод | На основании симптомов медицинская визуализация[1] |
| Уход | Ограничение движения позвоночника, внутривенные жидкости, вазопрессоры[1] |
| Частота | c. 12000 в год (США)[2] |
А повреждение спинного мозга (SCI) является повреждением спинной мозг что вызывает временные или постоянные изменения в его функции. Симптомы могут включать потерю мышечной функции, ощущение, или же автономный функции частей тела, обслуживаемых спинным мозгом, ниже уровня травмы. Травма может произойти на любом уровне спинного мозга и может быть полный, с полной потерей чувствительности и мышечной функции нижних крестцовых сегментов, или неполный, что означает, что некоторые нервные сигналы могут проходить через поврежденную область спинного мозга до крестцовых сегментов спинного мозга S4-5. В зависимости от локализации и тяжести повреждения симптомы различаются от онемение к паралич, включая кишечник или мочевой пузырь недержание мочи. Долгосрочные результаты также широко варьируются: от полного выздоровления до постоянного. тетраплегия (также называется квадриплегией) или параплегия. Осложнения могут включать: мышечная атрофия, потеря произвольного моторного контроля, спастичность, пролежни, инфекции, и проблемы с дыханием.
В большинстве случаев ущерб возникает в результате физическая травма такие как Авария, огнестрельные ранения, падает, или же спортивные травмы, но это также может быть результатом нетравматических причин, таких как инфекционное заболевание, недостаточный кровоток, и опухоли. Чуть более половины травм поражают шейного отдела позвоночника, а по 15% приходится на каждую из грудной отдел позвоночника, граница между грудным и поясничного отдела позвоночника, и только поясничный отдел.[1] Диагноз обычно основывается на симптомах и медицинская визуализация.[1]
Усилия по предотвращению травмы спинного мозга включают индивидуальные меры, такие как использование защитного оборудования, социальные меры, такие как правила безопасности в спорте и дорожном движении, а также улучшение оборудования. Лечение начинается с ограничение дальнейшего движения позвоночника и поддержание адекватного артериальное давление.[1] Кортикостероиды не были признаны полезными.[1] Другие вмешательства варьируются в зависимости от места и степени травмы, от постельного режима до операции. Во многих случаях травмы спинного мозга требуют длительного лечения. физический и трудотерапия, особенно если это мешает ежедневные занятия.
В Соединенных Штатах около 12 000 человек в год переживают травму спинного мозга.[2] Наиболее часто поражаются группы: молодой взрослый самцы.[2] Начиная с середины 20 века SCI добилась значительных улучшений в своем уходе. Исследования потенциальных методов лечения включают: стволовая клетка имплантация, инженерные материалы для тканевой поддержки, эпидуральная анестезия стимуляция позвоночника, и носимый роботизированные экзоскелеты.[3]
Классификация
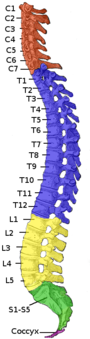 |  |
| Последствия травмы зависят от уровня по позвоночник (осталось). А дерматом это область кожи, которая отправляет сенсорные сигналы определенному спинномозговому нерву (справа). | |
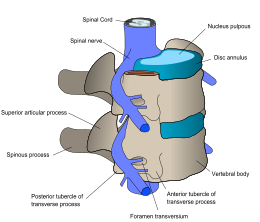 | |
| Спинномозговые нервы выходят из спинного мозга между каждой парой позвонков. | |
Травма спинного мозга может быть травматический или нетравматический,[4] и могут быть разделены на три типа в зависимости от причины: механические силы, токсичность и ишемический (от отсутствия кровотока).[5] Ущерб также можно разделить на первичная и вторичная травма: смерть клетки, которая происходит немедленно в исходной травме, и биохимические каскады которые инициируются исходным повреждением и вызывают дальнейшее повреждение тканей.[6] Эти вторичные пути повреждения включают: ишемический каскад, воспаление, припухлость, клеточное самоубийство, и нейротрансмиттер дисбалансы.[6] Они могут происходить в течение нескольких минут или недель после травмы.[7]
На каждом уровне позвоночника позвоночные нервы ответвляются с обеих сторон спинного мозга и выходят между парой позвонки, чтобы иннервировать определенную часть тела. Область кожи, иннервируемая определенным спинномозговым нервом, называется дерматом, а группа мышц, иннервируемых одним спинномозговым нервом, называется миотом. Поврежденная часть спинного мозга соответствует спинномозговым нервам на этом уровне и ниже. Травмы могут быть шейными 1–8 (C1 – C8), грудными 1–12 (T1 – T12), поясничными 1–5 (L1 – L5),[8] или крестцовый (S1 – S5).[9] Уровень травмы человека определяется как самый низкий уровень полноты ощущений и функций.[10] Параплегия возникает, когда ноги поражены повреждением спинного мозга (при травмах грудной клетки, поясницы или крестца), а тетраплегия возникает при поражении всех четырех конечностей (поражение шейки матки).[11]
ТСМ также классифицируется по степени поражения. В Международные стандарты неврологической классификации травм спинного мозга (ISNCSCI), опубликованный Американская ассоциация травм позвоночника (ASIA), широко используется для документирования сенсорных и моторных нарушений после травмы спинного мозга.[12] Он основан на неврологических реакциях, ощущениях прикосновения и укола булавки, проверенных в каждом дерматоме, и силе мышц, которые контролируют ключевые движения с обеих сторон тела.[13] Сила мышц оценивается по шкале от 0 до 5 в соответствии с таблицей справа, а ощущения оцениваются по шкале от 0 до 2: 0 означает отсутствие ощущения, 1 - изменение или снижение ощущения, а 2 - полное ощущение.[14] Каждая сторона тела оценивается независимо.[14]
| Мышечная сила[15] | Шкала обесценения ASIA для классификации повреждений спинного мозга[13][16] | ||
|---|---|---|---|
| Оценка | Функция мышц | Оценка | Описание |
| 0 | Нет мышечного сокращения | А | Полная травма. В крестцовых сегментах S4 или S5 моторная или сенсорная функция не сохраняется. |
| 1 | Мышцы мерцают | B | Сенсорная неполная. Сенсорная, но не двигательная функция сохраняется ниже уровня травмы, включая крестцовые сегменты. |
| 2 | Полный диапазон движения без гравитации | C | Мотор неполный. Двигательная функция сохраняется ниже уровня травмы, и более половины мышц, протестированных ниже уровня травмы, имеют оценку мышечной массы менее 3 (см. Показатели силы мышц, слева). |
| 3 | Полный диапазон движений против силы тяжести | D | Мотор неполный. Двигательная функция сохраняется ниже уровня травмы, и, по крайней мере, половина ключевых мышц ниже неврологического уровня имеет мышечный уровень 3 или более. |
| 4 | Полный диапазон движения против сопротивления | E | Нормальный. Никаких моторных или сенсорных дефицитов, но дефициты существовали в прошлом. |
| 5 | нормальная сила | ||
Полные и неполные травмы
| Полный | Неполный | |
|---|---|---|
| Тетраплегия | 18.3% | 34.1% |
| Параплегия | 23.0% | 18.5% |
При «полной» травме позвоночника все функции ниже травмированной области теряются, независимо от того, поврежден спинной мозг или нет.[9] «Неполное» повреждение спинного мозга предполагает сохранение моторной или сенсорной функции ниже уровня повреждения спинного мозга.[18] Чтобы быть классифицированным как неполный, должно быть некоторое сохранение ощущений или движения в областях, иннервируемых S4-S5,[19] например добровольный наружный анальный сфинктер сокращение.[18] Нервы в этой области связаны с самой нижней частью спинного мозга, и сохранение чувствительности и функции в этих частях тела указывает на то, что спинной мозг поврежден лишь частично. Неполное повреждение по определению включает явление, известное как сохранение крестца: некоторая степень чувствительности сохраняется в крестцовых дерматомах, даже несмотря на то, что ощущение может быть более нарушено в других, более высоких дерматомах ниже уровня поражения.[20] Сохранение сакрального отдела позвоночника приписывают тому факту, что сакральные спинномозговые пути не так часто, как другие спинномозговые пути, будут сдавлены после травмы из-за расслоения волокон в спинном мозге.[20]
Травма спинного мозга без рентгенологических отклонений
Травма спинного мозга без рентгенологических отклонений существует при наличии травмы спинного мозга, но нет никаких доказательств повреждения позвоночника на рентгенограммы.[21] Травма позвоночника это травма, которая вызывает перелом кости или нестабильность связки в позвоночник; это может сосуществовать или вызывать травму спинного мозга, но каждая травма может происходить без другой.[22] Аномалии могут появиться на магнитно-резонансная томография (МРТ), но этот термин был придуман до того, как МРТ стала широко использоваться.[23]
Синдром центрального пуповины

Синдром центрального пуповины, почти всегда в результате повреждения шейного отдела спинного мозга, характеризуется слабостью в руках с относительной щадью ног и уменьшением чувствительности в областях, обслуживаемых крестцовыми сегментами.[24] Потеря болевых ощущений, температуры, легкого прикосновения и давления ниже уровня травмы.[25] Спинальные тракты, обслуживающие руки, больше страдают из-за их центрального расположения в спинном мозге, в то время как кортикоспинальные волокна, предназначенные для ног, не подвергаются воздействию из-за их более внешнего расположения.[25] Самый распространенный из синдромов неполной травмы спинного мозга, синдром центрального пуповины обычно возникает в результате поражения шеи. гиперэкстензия у пожилых людей со спинальной стеноз. У молодых людей это чаще всего является следствием сгибания шеи.[26] Наиболее частые причины - падения и автомобильные аварии; однако другие возможные причины включают стеноз позвоночного канала и поражение спинного мозга опухолью или позвоночным диском.[27]
Синдром переднего канатика
Синдром переднего канатика, из-за повреждения передней части спинного мозга или снижения кровоснабжения от передняя спинномозговая артерия, может быть вызвано переломами или вывихом позвонков или грыжей дисков.[25] Ниже уровня травмы моторная функция, болевые и температурные ощущения теряются, а осязание и осязание проприоцепция (чувство положения в пространстве) остаются неизменными.[28][26] Эти различия связаны с относительным расположением спинных путей, отвечающих за каждый тип функции.[25]
Синдром Брауна-Секара
Синдром Брауна-Секара возникает, когда спинной мозг травмируется с одной стороны гораздо больше, чем с другой.[29] Спинной мозг редко бывает полностью рассечен (разрезан с одной стороны), но частичные поражения из-за проникающих ран (например, огнестрельных или ножевых ранений), переломов позвонков или опухолей встречаются часто.[30] На ипсилатеральной стороне травмы (та же сторона) тело теряет двигательную функцию, проприоцепция, и чувства вибрации и прикосновения.[29] На контралатеральной (противоположной стороне) травме наблюдается потеря болевых и температурных ощущений.[27][29]
Синдром заднего канатика
Синдром заднего канатика, в котором только спинные колонны спинного мозга, обычно наблюдается при хронических миелопатия но также может возникнуть при инфаркте задняя спинномозговая артерия.[31] Этот редкий синдром вызывает потерю проприоцепции и чувство вибрации ниже уровня травмы.[26] в то время как двигательная функция и ощущение боли, температуры и прикосновения остаются неизменными.[32] Обычно травмы заднего отдела спинного мозга являются результатом таких оскорблений, как болезнь или дефицит витаминов, а не травмы.[33] Tabes dorsalis из-за травмы задней части спинного мозга, вызванной сифилисом, приводит к потере осязания и проприоцептивной чувствительности.[34]
Синдромы мозгового конуса и конского хвоста
Мозговой конус синдром - это повреждение конца спинного мозга, расположенного примерно на уровне T12 – L2 позвонков у взрослых.[29] Эта область содержит сегменты спинного мозга S4 – S5, отвечающие за кишечник, мочевой пузырь и некоторые половые функции, поэтому они могут быть нарушены при травмах этого типа.[29] Кроме того, ощущение и Ахиллов рефлекс может быть нарушен.[29] Причины включают опухоли, физическая травма и ишемия.[35]
Синдром конского хвоста (CES) возникает в результате поражения ниже уровня, на котором спинной мозг разделяется на конский хвост,[33] на уровнях L2 – S5 ниже мозгового конуса.[36] Таким образом, это не настоящий синдром спинного мозга, так как повреждаются нервные корешки, а не сам спинной мозг; тем не менее, часто несколько из этих нервов повреждаются одновременно из-за их близости.[35] CES может возникать сама по себе или одновременно с синдромом мозгового конуса.[36] Это может вызвать боль в пояснице, слабость или паралич нижних конечностей, потерю чувствительности, дисфункцию кишечника и мочевого пузыря и потерю рефлексов.[36] В отличие от синдрома мозгового конуса симптомы часто возникают только на одной стороне тела.[35] Причиной часто является сжатие, например из-за разрыва межпозвоночного диска или опухоли.[35] Поскольку нервы, поврежденные при CES, на самом деле периферические нервы поскольку они уже отошли от спинного мозга, у травмы есть лучший прогноз для восстановления функции: периферическая нервная система обладает большей способностью к исцелению, чем Центральная нервная система.[36]
Признаки и симптомы
| Уровень | Функция двигателя |
|---|---|
| C1 –C6 | Шея сгибатели |
| C1 –Т1 | Шея разгибатели |
| C3, C4, C5 | Поставлять диафрагма (главным образом C4 ) |
| C5, C6 | Шаг плечо, поднять рука (дельтовидный ); согнуть локоть (бицепс ) |
| C6 | внешнее вращение (супинировать ) рука |
| C6, C7 | Расширить локоть и запястье (трицепс и запястье разгибатели ); проната запястье |
| C7, Т1 | Сгибание запястья; снабжать мелкие мышцы рука |
| Т1 –T6 | Межреберные и хобот выше Талия |
| T7 –L1 | Брюшной мышцы |
| L1 –L4 | Flex бедро |
| L2, L3, L4 | Аддукт бедро; Расширить нога на колено (четырехглавая мышца бедра ) |
| L4, L5, S1 | похищать бедро; Согнуть ногу в колене (подколенные сухожилия ); Дорсифлекс оплачивать (передняя большеберцовая мышца ); Расширить пальцы на ногах |
| L5, S1, S2 | Вытянуть ногу в бедро (большая ягодичная мышца ); Подошвенный согните ступню и согните пальцы ног |
Приметы (под наблюдением врача) и симптомы (испытываемый пациентом) различаются в зависимости от места повреждения позвоночника и степени травмы. Участок кожи иннервируемый через определенную часть позвоночника называется дерматом, а также травма этой части позвоночника может вызвать боль, онемение или потерю чувствительности в связанных областях. Парестезия, покалывание или жжение на пораженных участках кожи - еще один симптом.[37] Человек с пониженным уровень сознания может показывать реакцию на болезненный раздражитель выше определенной точки, но не ниже ее.[38] Группа мышц, иннервируемых через определенную часть позвоночника, называется миотом, и травма этой части спинного мозга может вызвать проблемы с движениями, в которых задействованы эти мышцы. Мышцы могут неконтролируемо сокращаться (спастичность ), становиться слабый, или быть полностью парализован. Спинальный шок потеря нервной активности, включая рефлексы ниже уровня травмы, происходит вскоре после травмы и обычно проходит в течение дня.[39] Приапизм, эрекция полового члена может быть признаком острой травмы спинного мозга.[40]
Конкретные части тела, пораженные потерей функции, зависят от уровня травмы. Некоторые признаки, например дисфункция кишечника и мочевого пузыря, могут возникать на любом уровне. Нейрогенный мочевой пузырь включает в себя нарушение способности опорожнять мочевой пузырь и является частым симптомом травмы спинного мозга. Это может привести к высокому давлению в мочевом пузыре, которое может повредить почки.[41]
Пояснично-крестцовый
Последствия травм на уровне или выше поясничный или крестцовый области спинного мозга (поясница и таз) включают снижение контроля над ноги и бедра, мочеполовая система, и анус. Люди, получившие травму ниже уровня L2, могут по-прежнему использовать мышцы-сгибатели бедра и разгибатели колена.[42] Кишечник и мочевой пузырь функции регулируются крестцовый область, край. Это обычное дело сексуальная дисфункция после травмы, а также дисфункции кишечника и мочевого пузыря, в том числе фекальный и недержание мочи.[9]
Грудной
В дополнение к проблемам, обнаруживаемым при травмах нижнего уровня, поражения грудного отдела позвоночника (на уровне груди) могут поражать мышцы туловища. Травмы на уровне от T1 до T8 приводят к неспособности контролировать мышцы живота. Может быть нарушена устойчивость ствола; тем более при травмах более высокого уровня.[43] Чем ниже уровень травмы, тем менее обширны ее последствия. Травмы от Т9 до Т12 приводят к частичной потере контроля над мышцами туловища и брюшной полости. Травмы грудного отдела позвоночника приводят к параплегия, но функции кистей, рук и шеи не нарушаются.[44]
Одно из состояний, которое обычно возникает при поражениях выше уровня Т6, - это вегетативная дисрефлексия (AD), при котором артериальное давление повышается до опасного уровня, достаточно высокого, чтобы вызвать потенциально смертельный исход. Инсульт.[8][45] Это происходит в результате чрезмерной реакции системы на раздражитель, такой как боль, ниже уровня травмы, потому что тормозящие сигналы от мозга не могут пройти через поражение, чтобы ослабить возбуждающее воздействие. Симпатическая нервная система отклик.[5] Признаки и симптомы AD включают беспокойство, Головная боль, тошнота, звон в ушах, помутнение зрения, покраснение кожи и заложенность носа.[5] Это может произойти вскоре после травмы или только спустя годы.[5]
Другие вегетативные функции также могут быть нарушены. Например, проблемы с регуляцией температуры тела чаще всего возникают при травмах на Т8 и выше.[42]Еще одно серьезное осложнение, которое может возникнуть в результате поражения выше T6, - это нейрогенный шок, который возникает в результате прерывания вывода из Симпатическая нервная система отвечает за поддержание мышечный тонус в кровеносных сосудах.[5][45] Без участия симпатии сосуды расслабляются и расширяются.[5][45] Нейрогенный шок проявляется опасно низким кровяным давлением, низкая частота пульса, и скопление крови в конечностях, что приводит к недостаточному притоку крови к спинному мозгу и, возможно, к его дальнейшему повреждению.[46]
Шейный
Повреждения спинного мозга на шейном (шейном) уровне приводят к полному или частичному тетраплегия (также называется квадриплегией).[24] В зависимости от конкретного места и тяжести травмы ограниченная функция может сохраняться. Дополнительные симптомы травм шейки матки включают низкий частота сердцебиения, низкий артериальное давление, проблемы с регулированием температура тела, и нарушение функции дыхания.[47] Если травма шеи достаточно высока, чтобы повредить мышцы, участвующие в дыхании, человек может быть не в состоянии дышать без помощи эндотрахеальная трубка и механический вентилятор.[9]
| Уровень | Функция двигателя | Дыхательная функция |
|---|---|---|
| C1 – C4 | Полный паралич конечностей | Невозможно дышать без искусственной вентиляции легких |
| C5 | Паралич запястий, кистей рук и трицепс | Затрудненный кашель, может потребоваться помощь с удалением выделений |
| C6 | Паралич сгибателей запястья, трицепса и рук | |
| C7 – C8 | Некоторая слабость мышц рук, трудности с захватом и отпусканием |
Осложнения
Осложнения травм спинного мозга включают: отек легких, нарушение дыхания, нейрогенный шок, и паралич ниже места травмы.
В долгосрочной перспективе потеря мышечной функции может иметь дополнительные последствия от неиспользования, в том числе: атрофия мышцы. Неподвижность может привести к пролежни, особенно в костных областях, требующих таких мер предосторожности, как дополнительная амортизация и переворачивание в постели каждые два часа (в острых случаях) для снятия давления.[49] В долгосрочной перспективе люди в инвалидных колясках должны периодически переключаться, чтобы уменьшить давление.[50] Еще одно осложнение - боль, в том числе: ноцицептивная боль (указание на потенциальное или фактическое повреждение тканей) и невропатическая боль, когда нервы, пораженные повреждением, передают ошибочные болевые сигналы в отсутствие вредных раздражителей.[51] Спастичность неконтролируемое напряжение мышц ниже уровня травмы встречается в 65–78% хронических ТСМ.[52] Это происходит из-за отсутствия информации со стороны мозга, подавляющей мышечные реакции на рефлексы растяжения.[53] Его можно лечить с помощью лекарств и физиотерапии.[53] Спастичность увеличивает риск контрактуры (укорочение мышц, сухожилия или связки, возникшие в результате недостаточного использования конечности); эту проблему можно предотвратить, переместив конечность через диапазон движения несколько раз в день.[54] Еще одна проблема, которую может вызвать отсутствие подвижности, - это потеря плотности костей и изменения в структуре костей.[55][56] Потеря плотности костей (деминерализация костей ), которое, как считается, происходит из-за недостаточной активности ослабленных или парализованных мышц, может увеличить риск переломов.[57] И наоборот, плохо изученным явлением является разрастание костной ткани в областях мягких тканей, называемое гетеротопическая оссификация.[58] Это происходит ниже уровня травмы, возможно, в результате воспаления, и в клинически значимой степени встречается у 27% людей.[58]
Люди с ТСМ подвержены особенно высокому риску респираторных и сердечно-сосудистых заболеваний, поэтому персонал больницы должен проявлять осторожность, чтобы избежать их.[59] Респираторные заболевания (особенно пневмония) являются основной причиной смерти людей с травмой спинного мозга, за ними следуют инфекции, обычно пролежни, инфекция мочеиспускательного канала и респираторные инфекции.[60] Пневмония может сопровождаться одышка, лихорадка и беспокойство.[24]
Еще одна потенциально смертельная угроза для дыхания: тромбоз глубоких вен (ТГВ), при котором кровь образует сгусток в неподвижных конечностях; сгусток может оторваться и образовать легочная эмболия, застревая в легком и перекрывая к нему кровоснабжение.[61] ТГВ представляет собой особенно высокий риск при травме, особенно в течение 10 дней после травмы, и встречается более чем в 13% случаев в условиях неотложной помощи.[62] Профилактические меры включают: антикоагулянты, напорный шланг, и движение конечностей пациента.[62] Обычные признаки и симптомы ТГВ и тромбоэмболии легочной артерии могут быть замаскированы в случаях ТСМ из-за таких эффектов, как изменение восприятия боли и функционирования нервной системы.[62]
Инфекция мочевыводящих путей (ИМП) - еще один риск, при котором могут отсутствовать обычные симптомы (боль, позывы к позывам и частота); вместо этого это может быть связано с усилением спастичности.[24] Риск ИМП, которое, вероятно, является наиболее частым осложнением в долгосрочной перспективе, повышается при использовании постоянного мочевые катетеры.[49] Катетеризация может быть необходима, потому что SCI мешает опорожнению мочевого пузыря, когда он становится слишком полным, что может вызвать вегетативную дисрефлексию или навсегда повредить мочевой пузырь.[49] Использование периодическая катетеризация регулярное опорожнение мочевого пузыря в течение дня снизило смертность из-за почечной недостаточности от ИМП в первом мире, но это все еще является серьезной проблемой в развивающихся странах.[57]
По оценкам, 24–45% людей с ТСМ страдают нарушениями депрессия, а уровень самоубийств в шесть раз выше, чем у остальной части населения.[63] Риск самоубийства самый высокий в первые пять лет после травмы.[64] Самоубийство - основная причина смерти молодых людей с травмой спинного мозга.[65] Депрессия связана с повышенным риском других осложнений, таких как ИМП и пролежни, которые чаще возникают при игнорировании ухода за собой.[65]
Причины

Травмы спинного мозга чаще всего вызваны: физическая травма.[21] Вовлеченные силы могут быть гиперфлексия (движение головы вперед); гиперэкстензия (движение назад); боковое напряжение (боковое движение); вращение (закручивание головы); компрессия (сила по оси позвоночника вниз от головы или вверх от таза); или отвлечение (раздвигание позвонков).[66] Травматическая ТСМ может привести к ушиб, сжатие, или травмы растяжения.[4] Это серьезный риск многих типов перелом позвоночника.[67] Существовавшие ранее бессимптомные врожденные аномалии могут вызывать серьезные неврологические нарушения, такие как: гемипарез в результате незначительной травмы.[68]
В США, ДТП являются наиболее частой причиной травм спинного мозга; вторые падает, затем насилие, такое как огнестрельные ранения, затем спортивные травмы.[69] В некоторых странах падения более часты, они даже превосходят автомобильные аварии как ведущую причину ТСМ.[70] Показатели SCI, связанных с насилием, сильно зависят от места и времени.[70] Из всех связанных со спортом травм спинного мозга наиболее частой причиной являются погружения на мелководье; зимние виды спорта и водные виды спорта увеличивались как причины, в то время как ассоциация футбола и батут травмы сокращаются.[71] Висит может вызвать травму шейного отдела позвоночника, что может произойти при попытке самоубийство.[72] Другая причина - военные конфликты, и когда они возникают, они связаны с повышенным уровнем SCI.[73] Другая потенциальная причина ТСМ: ятрогенный травма, вызванная неправильно выполненной медицинской процедурой, например, уколом в позвоночник.[74]
ТСМ также может иметь нетравматическое происхождение. Нетравматические поражения вызывают от 30 до 80% всех ТСМ;[75] процент варьируется в зависимости от региона и зависит от усилий по предотвращению травм.[76] В развитых странах процент ТСМ выше из-за дегенеративных состояний и опухолей, чем в развивающихся странах.[77] В развитых странах наиболее частой причиной нетравматической травмы спинного мозга являются дегенеративные заболевания, за которыми следуют опухоли; во многих развивающихся странах основной причиной являются инфекции, такие как ВИЧ и туберкулез.[78] ТСМ может возникать при заболеваниях межпозвонковых дисков и сосудов спинного мозга.[79] Самопроизвольное кровотечение может происходить внутри или за пределами защитных мембран, выстилающих пуповину, и межпозвоночные диски может грыжа.[11] Повреждение может быть вызвано дисфункцией кровеносных сосудов, например артериовенозная мальформация или когда тромб застревает в кровеносном сосуде и перекрывает кровоснабжение пуповины.[80] Когда системное артериальное давление падает, кровоток в спинном мозге может быть уменьшен, что потенциально может вызвать потерю чувствительности и произвольное движение в областях, снабжаемых пораженным уровнем спинного мозга.[81] Врожденные состояния и опухоли сдавливающие спинной мозг также могут вызвать ТСМ, как и позвоночные спондилез и ишемия.[4] Рассеянный склероз это заболевание, которое может повредить спинной мозг, а также инфекционные или воспалительные состояния, такие как туберкулез, опоясывающий герпес или простой герпес, менингит, миелит, и сифилис.[11]
Профилактика
ТСМ, связанная с транспортным средством, предотвращается с помощью мер, включая общественные и индивидуальные меры по снижению Вождение под воздействием наркотиков или алкоголя, отвлеченное вождение, и сонное вождение.[82] Другие усилия включают увеличение безопасность дорожного движения (например, обозначение опасностей и добавление освещения) и безопасность транспортного средства, как для предотвращения несчастных случаев (например, текущее обслуживание и антиблокировочная система тормозов ) и для уменьшения ущерба в результате столкновения (например, подголовники, подушки безопасности, ремни безопасности и детские сиденья).[82] Падения можно предотвратить, изменив окружающую среду, например, применив нескользящие материалы и поручни в ваннах и душевых, перила для лестниц, детские и защитные ворота для окон.[83] Травмы, связанные с огнестрельным оружием, можно предотвратить с помощью Решение конфликта подготовка, безопасность оружия образовательные кампании и изменения в технологии оружия (например, триггерные замки ) для повышения их безопасности.[83] Спортивные травмы можно предотвратить с помощью изменений в спортивных правилах и оборудовании для повышения безопасности, а также просветительских кампаний, направленных на снижение рискованных практик, таких как ныряние в воду неизвестной глубины или отбор головой вперед в ассоциативном футболе.[84]
Диагностика
Представление человека в контексте травмы или нетравматического фона определяет подозрение на травму спинного мозга. Это паралич, потеря чувствительности или и то, и другое на любом уровне. Другие симптомы могут включать недержание мочи.[86]
Радиографическая оценка с использованием рентгеновский снимок, CT сканировать, или МРТ может определить, есть ли повреждение позвоночника и где оно находится.[9] Рентгеновские снимки широко доступны[85] и может обнаруживать нестабильность или смещение позвоночника, но не дает очень подробных изображений и может пропустить травмы спинного мозга или смещение связки или диски, которые не имеют сопутствующего повреждения позвоночника.[9] Таким образом, когда результаты рентгенологического исследования в норме, но по-прежнему подозревается ТСМ из-за боли или симптомов ТСМ, используются КТ или МРТ.[85] КТ дает большую детализацию, чем рентген, но дает пациенту больше радиация,[87] и он по-прежнему не дает изображений спинного мозга или связок; МРТ показывает структуры тела с максимальной детализацией.[9] Таким образом, это стандарт для всех, у кого есть неврологический дефицит, обнаруженный при травме спинного мозга, или у кого есть подозрение на нестабильную травму позвоночника.[88]
Неврологические обследования, помогающие определить степень нарушения, выполняются первоначально и повторно на ранних этапах лечения; это определяет скорость улучшения или ухудшения и дает информацию о лечении и прогнозе.[89][90] Вышеуказанная шкала ASIA Impairment Scale используется для определения уровня и тяжести травмы.[9]
Управление
Догоспитальное лечение
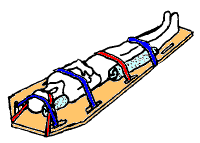
Первый этап лечения подозрения на травму спинного мозга направлен на базовое жизнеобеспечение и предотвращение дальнейших травм: поддержание дыхательных путей, дыхания и кровообращения и ограничение дальнейших движений позвоночника.[23]В условиях чрезвычайной ситуации с большинством людей, которые подверглись воздействию сил, достаточно сильных, чтобы вызвать травму спинного мозга, обращаются так, как если бы они страдали нестабильностью позвоночника и движение позвоночника ограничено для предотвращения повреждения спинного мозга.[91] Предполагается, что травмы или переломы головы, шеи или таза, а также проникающие травмы около позвоночника и падения с высоты связаны с нестабильностью позвоночника, пока они не будут исключены в больнице.[9] ДТП на высокой скорости, спортивные травмы головы или шеи и травмы при нырянии - это другие механизмы, указывающие на высокий риск травмы спинного мозга.[92] Поскольку травмы головы и позвоночника часто сосуществуют, любой, кто находится без сознания или имеет пониженное уровень сознания в результате травмы головы ограничиваются движения позвоночника.[93]
Жесткий шейный воротник прикладывается к шее, голова удерживается блоками с обеих сторон, а человек привязан к щит.[91] Устройства для высвобождения используются для перемещения людей без чрезмерного перемещения позвоночника[94] если они все еще находятся в автомобиле или другом замкнутом пространстве. Было показано, что использование шейного воротника увеличивает смертность у людей с проникающими травмами и поэтому обычно не рекомендуется в этой группе.[95]
Современная помощь при травмах включает этап, называемый очищение шейного отдела позвоночника, что исключает повреждение спинного мозга, если пациент находится в полном сознании и не находится под воздействием наркотиков или алкоголя, не проявляет неврологических нарушений, боли в середине шеи и других болезненных травм, которые могли бы отвлечь от боли в шее.[33] Если все они отсутствуют, ограничение движения позвоночника не требуется.[94]
При перемещении нестабильной травмы позвоночника может произойти повреждение спинного мозга.[96] От 3 до 25% ТСМ возникают не во время первоначальной травмы, а позже во время лечения или транспортировки.[23] Хотя отчасти это связано с характером самой травмы, особенно в случае несколько или массивная травма, некоторые из них отражают неспособность адекватно ограничить движение позвоночника. ТСМ может нарушить способность тела сохранять тепло, поэтому могут потребоваться согревающие одеяла.[97]
Раннее стационарное лечение
Первоначальная помощь в больнице, как и на догоспитальном этапе, направлена на обеспечение адекватных проходимости дыхательных путей, дыхания, сердечно-сосудистой функции и ограничения движений позвоночника.[98] Возможно, потребуется подождать визуализации позвоночника для определения наличия травмы спинного мозга, если потребуется экстренная операция для стабилизации других опасных для жизни травм.[99] Острый SCI заслуживает лечения в отделение интенсивной терапии, особенно травмы шейного отдела спинного мозга.[98] Людям с травмой спинного мозга необходимо повторное неврологическое обследование и лечение у нейрохирургов.[100] Людей следует удалить из позвоночник как можно быстрее, чтобы предотвратить осложнения от его использования.[101]
Если систолический артериальное давление падает ниже 90 мм рт. ст. в течение нескольких дней после травмы кровоснабжение спинного мозга может снизиться, что приведет к дальнейшему повреждению.[46] Таким образом, важно поддерживать кровяное давление, что можно сделать с помощью внутривенные жидкости и вазопрессоры.[102] Используемые вазопрессоры включают: фенилэфрин, дофамин, или же норэпинефрин.[1] Иметь в виду артериальное давление измеряется и поддерживается на уровне от 85 до 90 мм рт. ст. в течение семи дней после травмы.[103] Лечение шок от кровопотери отличается от этого для нейрогенный шок, и может нанести вред людям с последним типом, поэтому необходимо определить, почему кто-то находится в шоке.[102] Тем не менее, обе причины могут существовать одновременно.[1] Еще один важный аспект ухода - профилактика недостаток кислорода в кровотоке, что могло лишить спинной мозг кислорода.[104] Люди с травмами шейки матки или высокой грудной клетки могут испытывать опасные травмы. замедленная частота сердечных сокращений; лечение для ускорения может включать атропин.[1]
В кортикостероид медикамент метилпреднизолон был изучен для использования при травме спинного мозга с надеждой ограничить отек и вторичная травма.[105] Поскольку долгосрочных преимуществ не наблюдается, а лечение связано с такими рисками, как желудочно-кишечное кровотечение и заражение его использование не рекомендуется с 2018 года.[1][105] Его использование в травматическое повреждение мозга тоже не рекомендуется.[101]
Может потребоваться операция, например чтобы снять избыточное давление на спинной мозг, стабилизировать позвоночник или вернуть позвонки на свои места.[103] В случаях, связанных с нестабильностью или сжатием, отказ от работы может привести к ухудшению состояния.[103] Хирургия также необходима, когда что-то давит на пуповину, например, костные фрагменты, кровь, материал из связок или межпозвоночные диски,[106] или поданный предмет из проникающая травма.[85] Хотя идеальное время операции все еще обсуждается, исследования показали, что более раннее хирургическое вмешательство (в течение 24 часов после травмы) связано с лучшими результатами.[103][107] Иногда у пациента слишком много других травм, чтобы быть хирургическим кандидатом на столь раннем этапе.[103] Хирургия вызывает споры, потому что у нее есть потенциальные осложнения (например, инфекция), поэтому в тех случаях, когда она явно не нужна (например, сдавливается пуповина), врачи должны решить, проводить ли операцию, исходя из аспектов состояния пациента и своих собственных убеждений. о его рисках и преимуществах.[108]В случаях, когда выбирается более консервативный подход, постельный режим, шейные воротники, устройства ограничения движения и, по желанию, тяга используются.[109] Хирурги могут предпочесть тракцию позвоночника, чтобы снять давление со спинного мозга, вернув вывихнутые позвонки в правильное положение, но грыжа межпозвонковых дисков может помешать этой технике снизить давление.[110] Щипцы Гарднера-Уэллса являются одним из инструментов, используемых для вытяжения позвоночника, чтобы уменьшить перелом или вывих и уменьшить движение к пораженным участкам.[111]
Реабилитация
Пациентам с травмой спинного мозга часто требуется длительное лечение в специализированном отделении позвоночника или отделение интенсивной терапии.[112] Процесс реабилитации обычно начинается в отделении неотложной помощи. Обычно фаза стационара длится 8–12 недель, а затем фаза амбулаторной реабилитации длится 3–12 месяцев, после чего проводится ежегодное медицинское и функциональное обследование.[8] Физиотерапевты, эрготерапевты, рекреационные терапевты, медсестры, социальные работники, психологи, и другие специалисты здравоохранения работают в команде под руководством физиотерапевта.[9] вместе с пациентом определиться с целями и разработать план выписки, соответствующий его состоянию.

В острой фазе физиотерапевты сосредотачиваются на респираторном статусе пациента, предотвращении косвенных осложнений (таких как пролежни ), поддерживая диапазон движения и поддерживая активную мускулатуру.[113]
Для людей, у которых травмы достаточно высоки, чтобы мешать дыханию, на этом этапе выздоровления большое внимание уделяется очистке дыхательных путей.[114] Слабость дыхательных мышц снижает способность эффективно кашлять, позволяя секретам накапливаться в легких.[115] Поскольку пациенты с травмой спинного мозга страдают сниженным общая емкость легких и дыхательный объем,[116] физиотерапевты обучают их вспомогательным методам дыхания (например, апикальному дыханию, языкоглоточное дыхание ), которым обычно не учат здоровых людей. Физиотерапевтическое лечение для очистки дыхательных путей может включать ручные перкуссии и вибрации, постуральный дренаж,[114] тренировка дыхательной мускулатуры и приемы вспомогательного кашля.[115] Пациентов учат увеличивать внутрибрюшное давление, наклоняясь вперед, чтобы вызвать кашель и удалить легкие выделения.[115] Техника кашля выполняется лежа на спине, когда терапевт оказывает давление на живот в ритме кашля, чтобы увеличить поток выдоха и мобилизовать секрецию.[115] Мануальное сжатие живота - еще один метод, используемый для увеличения потока выдоха, который в дальнейшем улучшает кашель.[114] Другие методы, используемые для лечения респираторной дисфункции, включают стимуляцию дыхательной мускулатуры, использование сужающего брюшного пресса, речь с использованием искусственной вентиляции легких и механическая вентиляция.[115]
Степень функционального восстановления и независимости, достигаемая с точки зрения повседневной деятельности, рекреационных мероприятий и занятости, зависит от уровня и тяжести травмы.[117] В Функциональная независимость (FIM) - это инструмент оценки, целью которого является оценка функций пациентов на протяжении всего процесса реабилитации после травмы спинного мозга или другого серьезного заболевания или травмы.[118] Он может отслеживать прогресс пациента и степень его независимости во время реабилитации.[118] Людям с SCI, возможно, потребуется использовать специализированные устройства и внести изменения в свою среду, чтобы справиться с этим. ежедневные занятия и действовать независимо. Слабые суставы можно стабилизировать с помощью таких устройств, как ортезы на голеностопный сустав (AFO) и колено-AFO, но ходьба может потребовать больших усилий.[119] Повышение активности увеличит шансы на выздоровление.[120]
Прогноз

Травмы спинного мозга обычно приводят по крайней мере к некоторым неизлечимый нарушение даже при самом лучшем лечении. Лучшим предиктором прогноза является уровень и полнота травмы, измеряемая по шкале нарушений ASIA.[121] Неврологический балл при первоначальной оценке, проведенной через 72 часа после травмы, является лучшим предиктором того, сколько функций вернется.[75] Большинство людей с оценкой ASIA A (полные травмы) не имеют функционального двигательного восстановления, но улучшение может произойти.[121][122] У большинства пациентов с неполными травмами восстанавливаются хотя бы некоторые функции.[122] Шансы на восстановление способности ходить улучшаются с каждой оценкой AIS, полученной на начальном экзамене; например оценка ASIA D дает больше шансов на ходьбу, чем оценка C.[75] Симптомы неполных травм могут быть разными, и трудно точно предсказать исход. У человека с легкой и неполной травмой Т5 позвонка будет гораздо больше шансов использовать свои ноги, чем у человека с тяжелой и полной травмой в том же месте. Из неполных синдромов ТСМ наилучший прогноз для выздоровления имеет синдром Брауна-Секарда и синдром центрального пуповины, а худший - синдром переднего спинного мозга.[28]
Было обнаружено, что люди с нетравматическими причинами травмы спинного мозга реже страдают от полных травм и некоторых осложнений, таких как пролежни и тромбоз глубоких вен, а также имеют более короткое пребывание в больнице.[11] Их результаты по функциональным тестам были лучше, чем у людей с травматической травмой спинного мозга при поступлении в больницу, но когда они проходили тестирование при выписке, у людей с травматической травмой спинного мозга улучшились, так что результаты обеих групп были одинаковыми.[11] Помимо полноты и уровня травмы, возраст и сопутствующие проблемы со здоровьем влияют на то, в какой степени человек с ТСМ сможет жить самостоятельно и ходить.[8] Однако в целом люди с травмами L3 или ниже, вероятно, смогут нормально ходить, T10 и ниже - ходить по дому с распорками, а C7 и ниже - жить самостоятельно.[8] Новые методы лечения дают надежду на лучшие результаты у пациентов с травмой спинного мозга, но большинство из них находится на экспериментальной / трансляционной стадии.[3]
Одним из важных показателей восстановления моторики в определенной области является наличие в ней ощущений, особенно восприятия боли.[36] Обычно восстановление моторики происходит в первый год после травмы, но умеренные улучшения могут продолжаться годами; сенсорное восстановление более ограничено.[123] Обычно восстановление происходит быстрее всего в течение первых шести месяцев.[124] Спинальный шок, при котором рефлексы подавлены, возникает сразу после травмы и проходит в основном в течение трех месяцев, но продолжает постепенно разрешаться еще 15.[125]
Сексуальная дисфункция после травмы позвоночника обычное дело. Проблемы, которые могут возникнуть, включают: Эректильная дисфункция, потеря способности к эякуляции, недостаточная смазка влагалища, снижение чувствительности и нарушение способности оргазм.[52] Несмотря на это, многие люди учатся адаптировать свои сексуальные практики, чтобы вести полноценную половую жизнь.[126]
Несмотря на то, что продолжительность жизни увеличилась благодаря лучшим вариантам ухода, она все еще не так хороша, как у здорового населения. Чем выше уровень травмы и чем полнее травма, тем больше сокращается продолжительность жизни.[80] Смертность очень высока в течение года после травмы.[80]
Эпидемиология
Распределение по возрасту на момент травмы в США с 1995 по 1999 год.[127]
Во всем мире количество новых дел с 1995 г. показатель SCI колеблется от 10,4 до 83 человек на миллион в год.[103] Такой широкий диапазон цифр, вероятно, частично объясняется различиями между регионами в том, как сообщать о травмах и как они это делают.[103] В Северной Америке около 39 человек на каждый миллион ежегодно получают травмы травмы спинного мозга, а в Западной Европе заболеваемость составляет 16 на миллион.[107][128] В Соединенных Штатах частота травм спинного мозга оценивается примерно в 40 случаев на 1 миллион человек в год или примерно 12 000 случаев в год.[129] В Китае заболеваемость составляет около 60 000 случаев в год.[130]По оценкам количество людей, живущих с ТСМ в мире колеблется от 236 до 4187 на миллион.[103] Оценки сильно различаются из-за различий в том, как собираются данные и какие методы используются для экстраполяции цифр.[131] Мало информации доступно из Азии и еще меньше из Африки и Южной Америки.[103] В Западной Европе оценочная распространенность составляет 300 на миллион человек, а в Северной Америке - 853 на миллион.[128] По оценкам, он составляет 440 на миллион в Иране, 526 на миллион в Исландии и 681 на миллион в Австралии.[131] В США от 225 000 до 296 000 человек живут с травмами спинного мозга.[132] и различные исследования оценили распространенность от 525 до 906 на миллион.[131]
ТСМ присутствует примерно в 2% всех случаев травм тупым предметом.[96] Любой, кто подвергся воздействию силы, достаточной для травмы грудного отдела позвоночника, подвергается высокому риску и других травм.[99] В 44% случаев ТСМ другие серьезные травмы поддерживаются при этом; 14% пациентов с травмой спинного мозга также страдают травма головы или травма лица.[21] Другие часто ассоциированные травмы включают: травма груди, травма живота, переломы таза и долго переломы костей.[90]
На мужчин приходится четыре из пяти травм спинного мозга.[24] Большинство этих травм происходит у мужчин младше 30 лет.[9] Средний возраст на момент получения травмы постепенно увеличивался с 29 лет в 1970-х годах до 41 года.[24] Самый низкий уровень травм у детей, самый высокий в подростковом возрасте до двадцати пяти лет, а затем он постепенно снижается в старших возрастных группах; однако показатели могут возрасти у пожилых людей.[133] В Швеции от 50 до 70% всех случаев ТСМ происходит у людей моложе 30 лет, а 25% - у людей старше 50 лет.[70] Хотя частота ТСМ наиболее высока среди людей в возрасте 15–20 лет,[134] менее 3% случаев травмы спинного мозга возникают у людей младше 15 лет.[135] Неонатальная травма спинного мозга возникает у одного из 60 000 новорожденных, например от ягодичных родов или травм щипцами.[136] Разница в уровне травм между полами уменьшается в возрасте 3 лет и младше; такое же количество раненых девочек, как и мальчиков, или, возможно, больше.[137] Еще одна причина детской травмы: жестокое обращение с ребенком такие как синдром потрясенного ребенка.[136] У детей наиболее частой причиной травмы спинного мозга (56%) являются автомобильные аварии.[138] Большое количество травм среди подростков в значительной степени связано с дорожно-транспортными происшествиями и спортивными травмами.[139] У людей старше 65 лет падения - самая частая причина травматической травмы спинного мозга.[4] Пожилые люди и люди с тяжелым артрит подвержены высокому риску ТСМ из-за дефектов позвоночника.[140] При нетравматической травме спинного мозга разница между полами меньше, средний возраст возникновения больше и чаще встречаются неполные поражения.[75]
История

SCI, как известно, оказывает разрушительное действие на протяжении тысячелетий; древнеегипетский Эдвин Смит Папирус в первом известном описании травмы от 2500 г. до н.э. говорится, что она «не подлежит лечению».[141] В индуистских текстах, датируемых 1800 годом до нашей эры, также упоминается SCI и описываются техники вытяжения для выпрямления позвоночника.[141] Греческий врач Гиппократ, родившийся в пятом веке до нашей эры, описал SCI в своем Корпус Гиппократа и изобрели тяговые устройства для выпрямления вывихнутых позвонков.[142] Но это было не раньше Авл Корнелий Цельс, родившийся 30 г. до н.э., отметил, что травма шейки матки привела к быстрой смерти, поскольку в это состояние был вовлечен сам спинной мозг.[141] Во втором веке нашей эры греческий врач Гален экспериментировал с обезьянами и сообщил, что горизонтальный разрез спинного мозга заставляет их терять все ощущения и движения ниже уровня разреза.[143] Греческий врач седьмого века Павел Эгинский описал хирургические методы лечения перелома позвонков путем удаления фрагментов кости, а также операции по снятию давления на позвоночник.[141] Во время Средние века в Европе; это не было до эпоха Возрождения что позвоночник и нервы были точно изображены на рисунках анатомии человека Леонардо да Винчи и Андреас Везалий.[143]
В 1762 году хирург по имени Андре Луи удалил пулю из поясничного отдела позвоночника пациента, у которого восстановилась подвижность в ногах.[143] В 1829 году хирург Гилпин Смит выполнил успешный ламинэктомия это улучшило ощущение пациента.[144] Однако идея о том, что ТСМ неизлечима, оставалась преобладающей до начала 20 века.[145] В 1934 г. смертность в первые два года после травмы - более 80%, в основном из-за инфекций мочевыводящих путей и пролежней.[146] Только во второй половине столетия прорывы в визуализации, хирургии, медицинской помощи и реабилитационной медицине способствовали существенному улучшению лечения травм спинного мозга.[145] Относительная частота неполных травм по сравнению с полными с середины 20 века улучшилась, в основном за счет упора на более быстрое и качественное первичное лечение и стабилизацию пациентов с травмой спинного мозга.[147] Создание скорая медицинская помощь профессиональная транспортировка людей в больницу частично способствует улучшению результатов с 1970-х годов.[148] Улучшение ухода сопровождалось увеличением продолжительности жизни людей с травмой спинного мозга; С 1940 года время выживания увеличилось примерно на 2000%.[149] В 2015/2016 23% людей в девяти центрах травм позвоночника в Англии задержали выписку из-за споров о том, кто должен платить за необходимое им оборудование.[150]
Направления исследований
Ученые исследуют различные способы лечения травм спинного мозга. Терапевтические исследования сосредоточены на двух основных направлениях: нейрозащита и нейрорегенерация.[73] Первый направлен на предотвращение вреда, который возникает в результате вторичной травмы в течение нескольких минут или недель после травмы, а второй направлен на восстановление соединения разорванных цепей в спинном мозге, чтобы позволить функции вернуться.[73] Нейропротективные препараты нацелены на вторичные эффекты травмы, включая воспаление, повреждение свободные радикалы, эксайтотоксичность (повреждение нейронов чрезмерным глутамат сигнализация), и апоптоз (клеточное самоубийство).[73] Несколько потенциально нейропротекторных агентов, нацеленных на подобные пути, исследуются на людях. клинические испытания.[73]
Трансплантация стволовых клеток является важным направлением исследований травмы спинного мозга: цель состоит в том, чтобы заменить потерянные клетки спинного мозга, позволить восстановить соединение в сломанных нервных цепях за счет возобновления роста аксонов и создать среду в тканях, благоприятную для роста.[73] Ключевым направлением исследований SCI является исследование стволовые клетки, которые могут различать в другие типы клеток, включая те, которые были потеряны после травмы спинного мозга.[73] Типы клеток, которые исследуются для использования в SCI, включают: эмбриональные стволовые клетки, нервные стволовые клетки, мезенхимальные стволовые клетки, клетки обонятельной оболочки, Клетки Шванна, активирован макрофаги, и индуцированные плюрипотентные стволовые клетки.[151] Сотни исследования стволовых клеток были проведены на людях с многообещающими, но неубедительными результатами.[139] Продолжающийся Фаза 2 испытание в 2016 г. представило данные[152] показывая, что через 90 дней у 2 из 4 субъектов уже улучшились два моторных уровня и, таким образом, они уже достигли своего конечная точка 2/5 пациентов улучшают два уровня в течение 6–12 месяцев. Данные за шесть месяцев ожидаются в январе 2017 года.[153]
Другой тип подхода - тканевая инженерия с использованием биоматериалы чтобы помочь построить каркас и восстановить поврежденные ткани.[73] Биоматериалы исследуемые включают натуральные вещества, такие как коллаген или агароза и синтетические, такие как полимеры и нитроцеллюлоза.[73] Они делятся на две категории: гидрогели и нановолокна.[73] Эти материалы также можно использовать в качестве средства доставки генной терапии в ткани.[73]
Один из способов, позволяющих парализованным людям ходить и помочь в реабилитации людей с некоторой способностью ходить, - это использование носимых устройств. роботизированные экзоскелеты.[154] Устройства с моторизованными суставами надеваются на ноги и служат источником энергии для движения и ходьбы.[154] Несколько таких устройств уже доступны для продажи, но все еще ведутся исследования, как их можно сделать более полезными.[154]
Предварительные исследования эпидуральные стимуляторы спинного мозга для двигательных полных травм продемонстрировали некоторое улучшение.[155]
В 2014 Дарек Фидыка перенес новаторскую операцию на позвоночнике, в которой использовались нервные трансплантаты от лодыжки, чтобы «закрыть разрыв» в перерезанном спинном мозге и клетки обонятельной оболочки (OECs) для стимуляции клеток спинного мозга. Операция была проведена в Польше в сотрудничестве с профессором Джеффом Райсманом, заведующим кафедрой нейронной регенерации Института неврологии Университетского колледжа Лондона, и его исследовательской группой. OEC были взяты из обонятельных луковиц в головном мозге пациента, а затем выращены в лаборатории, эти клетки были затем введены выше и ниже поврежденной ткани позвоночника.[156]
Смотрите также
Рекомендации
- ^ а б c d е ж грамм час я j k ATLS - Продвинутая поддержка жизни при травмах - Пособие для студентов (10-е изд.). Американский колледж хирургов. 2018. С. 129–144. ISBN 9780996826235.
- ^ а б c "Факты и цифры травмы спинного мозга" (PDF). 2012. Получено 16 мая 2018.
- ^ а б Крукофф М.О., Миллер Дж. П., Саксена Т., Белламконда Р., Рахимпур С., Гарвард С.К., Лад С.П., Тернер Д.А. (январь 2019 г.). «На пути к функциональному восстановлению центральной нервной системы: обзор принципов трансляционной нейробиологии». Нейрохирургия. 84 (1): 30–40. Дои:10.1093 / нейрос / nyy128. ЧВК 6292792. PMID 29800461.
- ^ а б c d Сабапати V, Тарион G, Кумар S (2015). «Клеточная терапия усиливает функциональное восстановление после травмы спинного мозга в экспериментальных условиях». Stem Cells International. 2015: 1–12. Дои:10.1155/2015/132172. ЧВК 4512598. PMID 26240569.
- ^ а б c d е ж Ньюман, Флейшер и Финк, 2008 г., п. 348.
- ^ а б Ньюман, Флейшер и Финк, 2008 г., п. 335.
- ^ Yu WY, He DW (сентябрь 2015 г.). «Современные тенденции в восстановлении травм спинного мозга» (PDF). Европейский обзор медицинских и фармакологических наук. 19 (18): 3340–4. PMID 26439026. В архиве (PDF) из оригинала от 08.12.2015.
- ^ а б c d е Cifu & Lew 2013, п. 197.
- ^ а б c d е ж грамм час я j k Управление коммуникаций и связей с общественностью, Национальный институт неврологических расстройств и инсульта, изд. (2013). Травма спинного мозга: надежда благодаря исследованиям. Национальные институты здоровья. Архивировано из оригинал в 2015-11-19.
- ^ Миллер и Марини 2012, п. 138.
- ^ а б c d е Поле-Фоте 2009, п. 5.
- ^ Марино Р.Дж., Баррос Т., Биринг-Соренсен Ф., Бернс С.П., Донован У.Х., Грейвс Д.Е., Хаак М., Хадсон Л.М., Прибе М.М. (2003). «Международные стандарты неврологической классификации повреждений спинного мозга». Журнал медицины спинного мозга. 26 Дополнение 1: S50–6. Дои:10.1080/10790268.2003.11754575. PMID 16296564.
- ^ а б «Стандартная неврологическая классификация травм спинного мозга» (PDF). Американская ассоциация травм позвоночника И ISCOS. Архивировано 18 июня 2011 года.. Получено 5 ноября 2015.CS1 maint: неподходящий URL (ссылка на сайт)
- ^ а б Вайс 2010, п. 307.
- ^ Харви 2008, п. 7.
- ^ Teufack, Harrop & Ashwini 2012, п. 67.
- ^ Field-Fote, стр. 7–8.
- ^ а б Ho CH, Wuermser LA, Priebe MM, Chiodo AE, Scelza WM, Kirshblum SC (март 2007 г.). «Медицина травм спинного мозга. 1. Эпидемиология и классификация». Архивы физической медицины и реабилитации. 88 (3 Дополнение 1): S49–54. Дои:10.1016 / j.apmr.2006.12.001. PMID 17321849.
- ^ Сабхарвал 2014, п. 840.
- ^ а б Lafuente DJ, Эндрю Дж., Джой А (июнь 1985 г.). «Сохранение крестца при компрессии конского хвоста из-за пролапса центрального поясничного межпозвонкового диска». Журнал неврологии, нейрохирургии и психиатрии. 48 (6): 579–81. Дои:10.1136 / jnnp.48.6.579. ЧВК 1028376. PMID 4009195.
- ^ а б c Пайцман, Фабиан и Родос 2012, п. 288.
- ^ Пайцман, Фабиан и Родос 2012 С. 288–89.
- ^ а б c Пайцман, Фабиан и Родос 2012, п. 289.
- ^ а б c d е ж Сабхарвал 2014, п. 839.
- ^ а б c d Снелл 2010, п. 170.
- ^ а б c Namdari, Pill & Mehta 2014, п. 297.
- ^ а б Маркс, Уоллс и Хокбергер, 2013 г., п. 1420.
- ^ а б Поле-Фоте 2009, п. 9.
- ^ а б c d е ж Поле-Фоте 2009, п. 10.
- ^ Снелл 2010, п. 171.
- ^ Roos 2012 С. 249–50.
- ^ Ильяс и Рехман 2013, п. 389.
- ^ а б c Пайцман, Фабиан и Родос 2012, п. 294.
- ^ Снелл 2010, п. 167.
- ^ а б c d Маркс, Уоллс и Хокбергер, 2013 г., п. 1422.
- ^ а б c d е Поле-Фоте 2009, п. 11.
- ^ Августин 2011, п. 199.
- ^ Сабхарвал 2013, п. 39.
- ^ Снелл 2010, п. 169.
- ^ Августин 2011, п. 200.
- ^ Шурч, Бриджит; Тавадрос, Сесиль; Карда, Стефано (2015), «Дисфункция нижних мочевыводящих путей у пациентов с травмой спинного мозга», Справочник по клинической неврологии, Эльзевьер, 130: 247–267, Дои:10.1016 / b978-0-444-63247-0.00014-6, ISBN 9780444632470, PMID 26003248
- ^ а б Вайс 2010, п. 313.
- ^ Вайс 2010 С. 311, 313.
- ^ Вайс 2010, п. 311.
- ^ а б c Димитриадис Ф., Каракициос К., Цунапи П., Цамбалас С., Лутрадис Д., Канакас Н., Ватанабе Н. Т., Сайто М., Миягава И., Софикитис Н. (июнь 2010 г.). «Эректильная функция и мужское воспроизводство у мужчин с травмой спинного мозга: обзор». Андрология. 42 (3): 139–65. Дои:10.1111 / j.1439-0272.2009.00969.x. PMID 20500744.
- ^ а б Хольц и Леви 2010, п. 63.
- ^ Сабхарвал 2013 С. 53–54.
- ^ Сабхарвал 2014, п. 843.
- ^ а б c Хольц и Леви 2010, п. 70.
- ^ Вайс 2010, п. 314–15.
- ^ Поле-Фоте 2009, п. 17.
- ^ а б Hess MJ, Hough S (июль 2012 г.). «Влияние травмы спинного мозга на сексуальность: широкое клиническое вмешательство и практическое применение». Журнал медицины спинного мозга. 35 (4): 211–8. Дои:10.1179 / 2045772312Y.0000000025. ЧВК 3425877. PMID 22925747.
- ^ а б Зельцер, M.E. (январь 2010 г.). Повреждение спинного мозга. ReadHowYouWant.com. С. 23–24. ISBN 978-1-4587-6331-0. В архиве из оригинала от 07.07.2014.
- ^ Вайс 2010, п. 315.
- ^ Фронтера, Сильвер и Риццо 2014, п. 407.
- ^ Цинь В., Бауман В.А., Кардозо С. (ноябрь 2010 г.). «Потеря костей и мышц после травмы спинного мозга: взаимодействия органов». Летопись Нью-Йоркской академии наук. 1211 (1): 66–84. Bibcode:2010 НЯСА1211 ... 66Q. Дои:10.1111 / j.1749-6632.2010.05806.x. PMID 21062296.
- ^ а б Поле-Фоте 2009, п. 16.
- ^ а б Поле-Фоте 2009, п. 15.
- ^ Фелингс М.Г., Кадотт Д.В., Фелингс Л.Н. (август 2011 г.). «Серия систематических обзоров по лечению острой травмы спинного мозга: основа передовой медицинской практики». Журнал нейротравмы. 28 (8): 1329–33. Дои:10.1089 / neu.2011.1955. ЧВК 3143392. PMID 21651382.
- ^ Сабхарвал 2013, п. 26.
- ^ Поле-Фоте 2009, п. 13.
- ^ а б c Хольц и Леви 2010, п. 69.
- ^ Бернс С.М., Махалик Дж. Р., Хаф С., Гринвелл А. Н. (2008). «Адаптация к изменениям в сексуальном функционировании после травмы спинного мозга: вклад мужчин в соблюдение сценариев сексуальной потенции». Сексуальность и инвалидность. 26 (4): 197–205. Дои:10.1007 / s11195-008-9091-у. ISSN 0146-1044.
- ^ Сабхарвал 2013, п. 27.
- ^ а б Поллард С., Кеннеди П. (сентябрь 2007 г.). «Продольный анализ эмоционального воздействия, стратегий совладания и посттравматического психологического роста после травмы спинного мозга: 10-летний обзор». Британский журнал психологии здоровья. 12 (Pt 3): 347–62. Дои:10.1348 / 135910707X197046. PMID 17640451.
- ^ Августин 2011, п. 198.
- ^ Кларк Уэст, Стефан Розендал, Джуст Бот и Фрэнк Смитьюис. «Травма позвоночника - Классификация ТЛИКС». Ассистент радиолога. В архиве из оригинала от 27.10.2017. Получено 2017-10-26.CS1 maint: несколько имен: список авторов (ссылка на сайт)
- ^ Кучнер Э. Ф., Ананд А. К., Кауфман Б. М. (апрель 1985 г.). «Диастематомиелия шейки матки: история болезни с оперативным лечением». Нейрохирургия. 16 (4): 538–42. Дои:10.1097/00006123-198504000-00016. PMID 3990933.
- ^ Сабхарвал 2013 С. 24–25.
- ^ а б c Хольц и Леви 2010, п. 10.
- ^ Сабхарвал 2013, п. 34.
- ^ Brown et al. 2008 г., п. 1132.
- ^ а б c d е ж грамм час я j k Кабу С., Гао Й, Квон Б.К., Лабхасетвар В. (декабрь 2015 г.). «Доставка лекарств, клеточная терапия и тканевая инженерия подходов к повреждению спинного мозга». Журнал контролируемого выпуска. 219: 141–154. Дои:10.1016 / j.jconrel.2015.08.060. ЧВК 4656085. PMID 26343846.
- ^ Фронтера, Сильвер и Риццо 2014, п. 39.
- ^ а б c d Scivoletto G, Tamburella F, Laurenza L, Torre M, Molinari M (2014). «Кто будет ходить? Обзор факторов, влияющих на восстановление ходьбы после травмы спинного мозга». Границы нейробиологии человека. 8: 141. Дои:10.3389 / fnhum.2014.00141. ЧВК 3952432. PMID 24659962.
- ^ Celani MG, Spizzichino L, Ricci S, Zampolini M, Franceschini M (май 2001 г.). «Травма спинного мозга в Италии: многоцентровое ретроспективное исследование». Архивы физической медицины и реабилитации. 82 (5): 589–96. Дои:10.1053 / apmr.2001.21948. PMID 11346833.
- ^ Новый PW, Криппс Р.А., Бонн Ли Б. (февраль 2014 г.). «Глобальные карты эпидемиологии нетравматических повреждений спинного мозга: к живому хранилищу данных». Спинной мозг. 52 (2): 97–109. Дои:10.1038 / sc.2012.165. PMID 23318556.
- ^ Сабхарвал 2013, п. 24.
- ^ ван ден Берг М. Е., Кастеллот Дж. М., де Педро-Куэста Дж., Махильо-Фернандес I. (август 2010 г.). «Выживаемость после травмы спинного мозга: систематический обзор». Журнал нейротравмы. 27 (8): 1517–28. Дои:10.1089 / neu.2009.1138. PMID 20486810.
- ^ а б c Fulk, Behrman & Schmitz, 2013 г., п. 890.
- ^ Мур 2006 С. 530–31.
- ^ а б Сабхарвал 2013, п. 31.
- ^ а б Сабхарвал 2013, п. 32.
- ^ Сабхарвал 2013, п. 33.
- ^ а б c d Wyatt et al. 2012 г., п. 384.
- ^ «Как диагностируется ТСМ?». Национальный институт детского здоровья и развития человека. 2016. Получено 2019-01-01.
- ^ Хольц и Леви 2010, п. 78.
- ^ Деконинг 2014, п. 389.
- ^ Хольц и Леви 2010 С. 64–65.
- ^ а б Сабхарвал 2013, п. 55.
- ^ а б Сабхарвал 2013, п. 38.
- ^ Августин 2011, п. 207.
- ^ Cameron et al. 2014 г..
- ^ а б Сабхарвал 2013, п. 37.
- ^ «Меры предосторожности для позвоночника EMS и использование длинного щита» (PDF). Догоспитальная неотложная помощь. 17 (3): 392–3. 2013. Дои:10.3109/10903127.2013.773115. PMID 23458580.
- ^ а б Ан Х, Сингх Дж., Натенс А., Макдональд Р.Д., Трэверс А., Таллон Дж., Фелингс М.Г., Йи А. (август 2011 г.). «Ведение добольничной помощи пациенту с потенциальной травмой спинного мозга: систематический обзор литературы и научно-обоснованных рекомендаций». Журнал нейротравмы. 28 (8): 1341–61. Дои:10.1089 / neu.2009.1168. ЧВК 3143405. PMID 20175667.
- ^ Кэмерон и Елинек 2014.
- ^ а б Сабхарвал 2013, п. 53.
- ^ а б Бигелоу и Медзон 2011, п. 173.
- ^ Деконинг 2014, п. 373.
- ^ а б Кэмпбелл Дж (2018). Международная помощь при травмах для поставщиков неотложной помощи (8-е глобальное издание). Пирсон. С. 221–248. ISBN 9781292170848.
- ^ а б Хольц и Леви 2010 С. 63–64.
- ^ а б c d е ж грамм час я Witiw CD, Fehlings MG (июль 2015 г.). «Острая травма спинного мозга». Журнал заболеваний и методов позвоночника. 28 (6): 202–10. Дои:10.1097 / BSD.0000000000000287. PMID 26098670.
- ^ Бигелоу и Медзон 2011 С. 167, 176.
- ^ а б Rouanet C, Reges D, Rocha E, Gagliardi V, Silva GS (июнь 2017 г.). «Травматическое повреждение спинного мозга: современные концепции и обновление лечения». Arquivos de Neuro-Psiquiatria. 75 (6): 387–393. Дои:10.1590 / 0004-282X20170048. PMID 28658409.
- ^ Хольц и Леви 2010, п. 65.
- ^ а б Лю Дж. М., Лун XH, Чжоу Y, Пэн Х.В., Лю З.Л., Хуан Ш. (март 2016 г.). «Является ли срочная декомпрессия лучше отсроченной операции по поводу травмы спинного мозга? Метаанализ». Мировая нейрохирургия. 87: 124–31. Дои:10.1016 / j.wneu.2015.11.098. PMID 26724625.
- ^ Хольц и Леви 2010 С. 65–69.
- ^ Хольц и Леви 2010, п. 67.
- ^ Бигелоу и Медзон 2011, п. 177.
- ^ Krag MH, Byrt W, Pope M (март 1989 г.). «Прочность отрыва щипцов Гарднера-Уэллса от трупных черепов». Позвоночник. 14 (3): 247–50. Дои:10.1097/00007632-198903000-00001. PMID 2711238.
- ^ «Ведение острых травм спинного мозга в отделении интенсивной терапии или других контролируемых условиях». Нейрохирургия. 50 (3 Дополнение): S51–7. Март 2002 г. Дои:10.1097/00006123-200203001-00011. PMID 12431287.
- ^ Fulk G; Schmitz T; Берман А (2007). «Травматическое повреждение спинного мозга». В O'Sullivan S; Шмитц Т. (ред.). Физическая реабилитация (5-е изд.). Филадельфия: Ф.А. Дэвис. С. 937–96.
- ^ а б c Рид В.Д., Браун Дж. А., Конню К. Дж., Рурак Дж. М., Сакакибара Б. М. (2010). «Физиотерапевтические методы удаления секрета у людей с травмой спинного мозга: систематический обзор». Журнал медицины спинного мозга. 33 (4): 353–70. Дои:10.1080/10790268.2010.11689714. ЧВК 2964024. PMID 21061895.
- ^ а б c d е Браун Р., ДиМарко А.Ф., Хойт Д.Д., Гаршик Е. (август 2006 г.). «Дисфункция дыхания и лечение при травмах спинного мозга». Респираторная помощь. 51 (8): 853–68, обсуждение 869–70. ЧВК 2495152. PMID 16867197.
- ^ Уинслоу С, Розовский Дж (октябрь 2003 г.). «Влияние травмы спинного мозга на дыхательную систему». Американский журнал физической медицины и реабилитации. 82 (10): 803–14. Дои:10.1097 / 01.PHM.0000078184.08835.01. PMID 14508412.
- ^ Вайс 2010, п. 306.
- ^ а б Чамни Д., Ноллингер К., Шеско К., Скоп К., Спенсер М., Ньютон Р.А. (2010). «Возможность измерения функциональной независимости для точного прогнозирования функционального исхода у пациентов с инсультом: систематический обзор». Журнал исследований и разработок в области реабилитации. 47 (1): 17–29. Дои:10.1682 / JRRD.2009.08.0140. PMID 20437324.
- ^ дель-Ама А.Дж., Кутсу А.Д., Морено Дж. К., де-лос-Рейес А., Гиль-Агудо А., Понс Дж. Л. (2012). «Обзор гибридных экзоскелетов для восстановления походки после травмы спинного мозга». Журнал исследований и разработок в области реабилитации. 49 (4): 497–514. Дои:10.1682 / JRRD.2011.03.0043. PMID 22773254.
- ^ Frood RT (2011). «Использование беговой дорожки для восстановления двигательных способностей у пациентов с травмой спинного мозга». Bioscience Horizons. 4: 108–117. Дои:10.1093 / biohorizons / hzr003.
- ^ а б Пайцман, Фабиан и Родос 2012, п. 293.
- ^ а б Уотерс Р.Л., Адкинс Р.Х., Якура Дж.С. (ноябрь 1991 г.). «Определение полной травмы спинного мозга». Параплегия. 29 (9): 573–81. Дои:10.1038 / sc.1991.85. PMID 1787981.
- ^ Поле-Фоте 2009, п. 8.
- ^ Якура, Дж. (22 декабря 1996 г.). «Восстановление после травмы спинного мозга». Американская реабилитация. Получено 5 ноября 2015.
- ^ Кортуа и Шарвье 2015, п. 236.
- ^ Эллиотт 2010.
- ^ Данные из Национальный статистический центр травм спинного мозга. Комитет по травмам спинного мозга; Совет по неврологии и поведенческому здоровью; Институт медицины (27 июля 2005 г.). Травма спинного мозга: успехи, перспективы и приоритеты. Национальная академия прессы. п. 15. ISBN 978-0-309-16520-4. В архиве из оригинала от 6 ноября 2017 г.
- ^ а б Chéhensse C, Bahrami S, Denys P, Clément P, Bernabé J, Giuliano F (2013). «Пересмотр спинального контроля эякуляции: систематический обзор и метаанализ анэякуляции у пациентов с травмой спинного мозга». Обновление репродукции человека. 19 (5): 507–26. Дои:10.1093 / humupd / dmt029. PMID 23820516.
- ^ «Факты о травмах спинного мозга». Фонд по профилактике, уходу и лечению травм спинного мозга. Июнь 2009 г. В архиве из оригинала 2 ноября 2015 г.. Получено 5 ноября 2015.
- ^ Цю Дж (июль 2009 г.). «Китайская сеть травм спинного мозга: изменения изнутри». Ланцет. Неврология. 8 (7): 606–7. Дои:10.1016 / S1474-4422 (09) 70162-0. PMID 19539234.
- ^ а б c Сингх А., Тетро Л., Калси-Райан С., Нури А., Фелингс М.Г. (2014). «Глобальная распространенность и частота травм спинного мозга». Клиническая эпидемиология. 6: 309–31. Дои:10.2147 / CLEP.S68889. ЧВК 4179833. PMID 25278785.
- ^ Поле-Фоте 2009, п. 3.
- ^ Девиво MJ (май 2012 г.). «Эпидемиология травматических повреждений спинного мозга: тенденции и последствия». Спинной мозг. 50 (5): 365–72. Дои:10.1038 / sc.2011.178. PMID 22270188.
- ^ Пеллок и Майер 2013, п. 124.
- ^ Хаммелл 2013, п. 274.
- ^ а б Сабхарвал 2013, п. 388.
- ^ Schottler J, Vogel LC, Sturm P (декабрь 2012 г.). «Травмы спинного мозга у детей раннего возраста: обзор детей, получивших травмы в возрасте 5 лет и младше». Медицина развития и детская неврология. 54 (12): 1138–43. Дои:10.1111 / j.1469-8749.2012.04411.x. PMID 22998495.
- ^ Августин 2011, п. 197.
- ^ а б Агаян Х.Р., Арджманд Б., Ягуби М., Моради-Лакех М., Кашани Х., Шокранех Ф. (2014). «Клинические результаты трансплантации аутологичных мононуклеарных клеток при повреждении спинного мозга: систематический обзор и метаанализ». Медицинский журнал Исламской Республики Иран. 28: 112. ЧВК 4313447. PMID 25678991.
- ^ Августин 2011 С. 197–98.
- ^ а б c d е Лифшуц Дж., Колохан А. (январь 2004 г.). «Краткий анамнез терапии травматического повреждения спинного мозга». Нейрохирургия. 16 (1): E5. Дои:10.3171 / foc.2004.16.1.6. PMID 15264783.
- ^ Хольц и Леви 2010, стр. 3–4.
- ^ а б c Хольц и Леви 2010, п. 5.
- ^ Хольц и Леви 2010, п. 6.
- ^ а б Морганти-Косманн, Рагхупати и Маас 2012, п. 229.
- ^ Fallah, Dance & Burns 2012, п. 235.
- ^ Сехон Л.Х., Фелингс М.Г. (декабрь 2001 г.). «Эпидемиология, демография и патофизиология острого повреждения спинного мозга». Позвоночник. 26 (24 Suppl): S2–12. Дои:10.1097/00007632-200112151-00002. PMID 11805601.
- ^ Сабхарвал 2013, п. 35.
- ^ Хольц и Леви 2010, п. 7.
- ^ «Выявлено: пациенты месяцами лежали в больнице из-за ссоры чиновников из-за оборудования». Журнал службы здравоохранения. 12 января 2018 г.. Получено 15 февраля 2018.
- ^ Сильва Н.А., Соуза Н., Рейс Р.Л., Сальгадо А.Дж. (март 2014 г.). «От основ до клиники: всесторонний обзор травм спинного мозга». Прогресс в нейробиологии. 114: 25–57. Дои:10.1016 / j.pneurobio.2013.11.002. PMID 24269804.
- ^ Вирт, Эдвард (14 сентября 2016 г.). «Первоначальные клинические испытания клеток-предшественников олигодендроцитов, полученных из hESC, при подострой травме спинного мозга» (PDF). Презентация ISCoS Meeting. Asterias Biotherapeutics. В архиве (PDF) из оригинала 21 сентября 2016 г.. Получено 14 сентября, 2016.
- ^ «Asterias Biotherapeutics объявляет о положительных данных об эффективности у пациентов с полными повреждениями шейного отдела спинного мозга, леченных с помощью AST-OPC1». asteriasbiotherapeutics.com. В архиве из оригинала от 20.09.2016. Получено 2016-09-15.
- ^ а б c Луи Д.Р., Энг Дж. Дж., Лам Т. (октябрь 2015 г.). «Скорость походки с использованием роботизированных экзоскелетов после травмы спинного мозга: систематический обзор и корреляционное исследование». Журнал нейроинженерии и реабилитации. 12: 82. Дои:10.1186 / s12984-015-0074-9. ЧВК 4604762. PMID 26463355.
- ^ Янг В. (2015). «Электростимуляция и восстановление моторики». Трансплантация клеток. 24 (3): 429–46. Дои:10.3727 / 096368915X686904. PMID 25646771.
- ^ https://www.theguardian.com/science/2014/oct/21/paralysed-darek-fidyka-pioneering-surgery
Библиография
- Адамс Дж. Г. (5 сентября 2012 г.). Неотложная медицина: основы клинической практики. Elsevier Health Sciences. ISBN 978-1-4557-3394-1.
- Августин JJ (21 ноября 2011 г.). «Травма позвоночника». В Кэмпбелле-младшем (ред.). Международная помощь при травмах для поставщиков неотложной помощи. Pearson Education. ISBN 978-0-13-300408-3.
- Бигелоу С., Медзон Р. (16 июня 2011 г.). «Травмы позвоночника: нерв». В Legome E, Shockley LW (ред.). Травма: комплексный подход к неотложной медицине. Издательство Кембриджского университета. ISBN 978-1-139-50072-2.
- Браун Дж., Вятт Дж. П., Иллингворт Р. Н., Клэнси М. Дж., Манро П. (6 июня 2008 г.). Оксфордский американский справочник по неотложной медицине. Издательство Оксфордского университета. ISBN 978-0-19-977948-2.
- Кэмерон П., Елинек Дж., Келли А.М., Браун А.Ф., Литтл М. (1 апреля 2014 г.). Учебник неотложной медицины для взрослых: экспертная консультация. Elsevier Health Sciences UK. ISBN 978-0-7020-5438-9.
- Цифу Д.К., Лью Х.Л. (10 сентября 2013 г.). Справочник по лечению и реабилитации при политравмах. Demos Medical Publishing. ISBN 978-1-61705-100-5.
- Cortois F, Charvier K (21 мая 2015 г.). «Сексуальная дисфункция у больных с поражением спинного мозга». В Водусек ДБ, Боллер Ф (ред.). Неврология половых заболеваний и заболеваний мочевого пузыря: Справочник по клинической неврологии. Elsevier Science. ISBN 978-0-444-63254-8.
- DeKoning EP (10 января 2014 г.). «Травмы шейного отдела позвоночника». В Sherman, S., Weber, J., Schindlbeck, M., Patwari, R. (eds.). Клиническая неотложная медицина. McGraw-Hill Education. ISBN 978-0-07-179461-9.
- Эллиотт С. (19 марта 2010 г.). «Сексуальная дисфункция у женщин с травмой спинного мозга». В Bono CM, Cardenas DD, Frost FS (ред.). Медицина спинного мозга, второе издание: принципы и практика. Demos Medical Publishing. С. 429–38. ISBN 978-1-935281-77-1.
- Field-Fote E (26 марта 2009 г.). «Травма спинного мозга: обзор». В Field-Fote E (ред.). Реабилитация после травм спинного мозга. F.A. Davis. ISBN 978-0-8036-2319-4.
- Fallah A, Dance D, Burns AS (29 октября 2012 г.). «Реабилитация человека с травмой спинного мозга». В книге Fehlings, M.G., Vaccaro, A.R., Maxwell B. (ред.). Основы травмы спинного мозга: от фундаментальных исследований к клинической практике. Тиме. ISBN 978-1-60406-727-9.
- Frontera WR, Silver JK, Rizzo TD (5 сентября 2014 г.). Основы физической медицины и реабилитации. Elsevier Health Sciences. ISBN 978-0-323-22272-3.
- Фулк Г.Д., Берман А.Л., Шмитц Т.Дж. (23 июля 2013 г.). «Травматическая травма спинного мозга». В O'Sullivan S, Schmitz T (ред.). Физическая реабилитация. F.A. Davis. ISBN 978-0-8036-4058-0.
- Hammell KW (11 декабря 2013 г.). Реабилитация после травм спинного мозга. Springer. ISBN 978-1-4899-4451-1.
- Харви Л. (2008). Лечение травм спинного мозга: руководство для физиотерапевтов. Elsevier Health Sciences. ISBN 978-0-443-06858-4.
- Хольц А., Леви Р. (6 июля 2010 г.). Повреждение спинного мозга. Издательство Оксфордского университета. ISBN 978-0-19-970681-5.
- Ильяс А., Рехман С. (31 марта 2013 г.). Современное хирургическое лечение переломов и осложнений. JP Medical Ltd. ISBN 978-93-5025-964-1.
- Маркс Дж., Уоллс Р. (1 августа 2013 г.). Неотложная медицина Розена: концепции и клиническая практика. Elsevier Health Sciences. ISBN 978-1-4557-4987-4.
- Миллер Э., Марини I. (24 февраля 2012 г.). «Консультации по вопросам сексуальности и травм спинного мозга». В Марини I, Стебницкий М.А. (ред.). Психологические и социальные последствия болезней и инвалидности, 6-е издание. Издательская компания Springer. ISBN 978-0-8261-0655-1.
- Мур К. (2006). Клинически ориентированная анатомия. Липпинкотт Уильямс и Уилкинс. ISBN 978-0-7817-3639-8.
- Морганти-Косманн С., Рагхупати Р., Маас А. (19 июля 2012 г.). Травматическая травма головного и спинного мозга: проблемы и достижения. Издательство Кембриджского университета. ISBN 978-1-107-00743-7.
- Намдари С., Таблетка С., Мехта С. (21 октября 2014 г.). Ортопедические секреты. Elsevier Health Sciences. ISBN 978-0-323-17285-1.
- Ньюман М.Ф., Флейшер Л.А., Финк МП (2008). Периоперационная медицина: управление результатами. Elsevier Health Sciences. ISBN 978-1-4160-2456-9.
- Peitzman AB, Fabian TC, Rhodes M, Schwab CW, Yealy DM (2012). Пособие по травмам: хирургия травм и неотложной помощи. Липпинкотт Уильямс и Уилкинс. ISBN 978-1-4511-1679-3.
- Пеллок Дж. М., Майер Э. К. (22 октября 2013 г.). Неотложные неврологические состояния в младенчестве и детстве. Elsevier Science. ISBN 978-1-4831-9392-2.
- Roos KL (7 марта 2012 г.). Неотложная неврология. Springer Science & Business Media. ISBN 978-0-387-88585-8.
- Сабхарвал С. (10 декабря 2013 г.). Основы медицины спинного мозга. Demos Medical Publishing. ISBN 978-1-61705-075-6.
- Sabharwal S (5 сентября 2014 г.). «Травма спинного мозга (шейного отдела)». В Frontera WR, Silver JK, Rizzo TD (ред.). Основы физической медицины и реабилитации. Elsevier Health Sciences. ISBN 978-0-323-22272-3.
- Шах К.Х., Иган Д., Кваас Дж. (17 февраля 2012 г.). Существенная экстренная травма. Липпинкотт Уильямс и Уилкинс. ISBN 978-1-4511-5318-7.
- Снелл, Р. (2010). «Спинной мозг, восходящие и нисходящие пути». Клиническая нейроанатомия. Липпинкотт Уильямс и Уилкинс. ISBN 978-0-7817-9427-5.
- Teufack S, Harrop JS, Ashwini DS (29 октября 2012 г.). «Классификация травм спинного мозга». В Fehlings MG, Vaccaro AR, Maxwell B (ред.). Основы травмы спинного мозга: от фундаментальных исследований к клинической практике. Тиме. ISBN 978-1-60406-727-9.
- Weiss JM (15 марта 2010 г.). "Повреждение спинного мозга". In Weiss, L.D., Weiss, J.M., Pobre, T. (ред.). Оксфордский американский справочник по физической медицине и реабилитации. Oxford University Press, США. ISBN 978-0-19-970999-1.
- Wyatt JP, Illingworth RN, Graham CA, Hogg K, Robertson C, Clancy M (9 февраля 2012 г.). Оксфордский справочник по неотложной медицине. ОУП Оксфорд. ISBN 978-0-19-101605-9.
внешняя ссылка
| Классификация | |
|---|---|
| Внешние ресурсы |


