Токсический эпидермальный некролиз - Википедия - Toxic epidermal necrolysis
| Токсический эпидермальный некролиз | |
|---|---|
| Другие имена | Синдром Лайелла, синдром Лайелла[1] |
 | |
| Характерное поражение кожи вследствие токсического эпидермального некролиза | |
| Специальность | Дерматология |
| Симптомы | Лихорадка, волдыри, шелушение кожи, болезненная кожа, красные глаза[2] |
| Осложнения | Обезвоживание, сепсис, пневмония, полиорганная недостаточность.[2] |
| Обычное начало | Возраст> 40[3] |
| Факторы риска | ВИЧ / СПИД, системная красная волчанка, генетика[2] |
| Диагностический метод | > 30% пораженной кожи, биопсия кожи[3] |
| Дифференциальная диагностика | Ветряная оспа, стафилококковый эпидермолиз, стафилококковый синдром ошпаренной кожи, аутоиммунная буллезная болезнь[3] |
| Уход | Госпитализация, устранение причины, болеутоляющее средство[3] |
| Прогноз | Смертность 20–50%[2][3] |
| Частота | 1–2 на миллион в год (вместе с SJS)[2] |
Токсический эпидермальный некролиз (ДЕСЯТЬ) является разновидностью тяжелых кожная реакция.[2] Вместе с Синдром Стивенса-Джонсона (SJS) он формирует спектр заболеваний, причем TEN является более тяжелым.[2] Ранние симптомы включают жар и симптомы гриппа.[2] Через несколько дней на коже появляются волдыри и шелушение с образованием болезненных участков.[2] Слизистые оболочки, такие как рот, также обычно задействованы.[2] Осложнения включают: обезвоживание, сепсис, пневмония, и полиорганная недостаточность.[2]
Наиболее частая причина - некоторые лекарства, такие как: ламотриджин, карбамазепин, аллопуринол, сульфаниламидные антибиотики, и невирапин.[2] Другие причины могут включать инфекции, такие как: Mycoplasma pneumoniae и цитомегаловирус или причина может остаться неизвестной.[3][4] Факторы риска включают: ВИЧ / СПИД и системная красная волчанка.[2] Диагноз ставится на основании биопсия кожи и поражение более 30% кожи.[3] TEN - это разновидность тяжелые кожные побочные реакции (SCARs) вместе с SJS, SJS / TEN и лекарственная реакция с эозинофилией и системными симптомами.[5] Это называется ССД, когда поражено менее 10% кожи, и промежуточная форма с поражением от 10 до 30%.[3] Многоформная эритема (EM) обычно считается отдельным состоянием.[6]
Лечение обычно проходит в больница например, в записывающее устройство или же отделение интенсивной терапии.[3][7] Усилия включают в себя устранение причины, болеутоляющее средство, и антигистаминные препараты.[3][4] Антибиотики, внутривенные иммуноглобулины, и кортикостероиды также могут быть использованы.[3][4] Лечение обычно не меняет течение основного заболевания.[3] Вместе с SJS он поражает от 1 до 2 человек на миллион в год.[2] Это чаще встречается у женщин, чем у мужчин.[3] Типичное начало - в возрасте старше 40 лет.[3] Кожа обычно отрастает в течение двух-трех недель; однако выздоровление может занять месяцы, и у большинства остаются хронические проблемы.[3][4]
Признаки и симптомы
Продром
TEN в конечном итоге приводит к обширному поражению кожи с покраснение, некроз, отслойка верхнего (эпидермального) слоя кожи и слизистой оболочки. Прежде чем появятся эти серьезные симптомы, у людей часто бывает гриппоподобный продром, при кашле, насморке, лихорадке, снижение аппетита и недомогание. История воздействия препарата существует в среднем за 14 дней (от 1 до 4 недель) до появления симптомов, но может произойти уже через 48 часов, если это повторное воздействие.[8]
Находки на коже
Первоначальные признаки на коже включают красно-пурпурные, тусклые, плоские пятна, известные как пятна которые начинаются на стволе и распространяются оттуда. Эти поражения кожи затем трансформируются в большие волдыри. Пораженная кожа может некротизироваться или отвисать от тела и отслаиваться большими слоями.[7]
Токсический эпидермальный некролиз на ногах

Появляющиеся волдыри на 4-й день после ТЭНов.

Спина пациента TENs на 10-й день, на пике состояния
Находки слизистой оболочки
Почти у всех людей с TEN есть поражение ротовой полости, глаз и гениталий. Болезненные корочки и эрозии могут образовываться на любом поверхность слизистой оболочки.[9] Во рту появляются волдыри и эрозия, что затрудняет прием пищи и иногда требует кормления через назогастральный зонд через нос или желудочный зонд прямо в желудок. Глаза могут опухать, покрываться коркой и изъязвляться, что приводит к потенциальной слепоте. Самая частая проблема с глазами - серьезная конъюнктивит.[10]
Осложнения
Те, кто выживает в острой фазе TEN, часто страдают от длительных осложнений, затрагивающих кожу и глаза. Кожные проявления могут включать рубцы, сыпь. меланоцитарные невусы, вульвовагинальный стеноз, и диспареуния. Эпителий трахеи, бронхов или желудочно-кишечного тракта может быть вовлечен в SJS и TEN.[11] Глазные симптомы являются наиболее частым осложнением TEN, с которым сталкиваются 20–79% людей с TEN, даже у тех, кто не испытывает немедленных глазных проявлений. Они могут включать сухие глаза, светобоязнь, симблефарон рубцевание роговицы или ксероз, субконъюнктивальный фиброз, трихиаз, снижение остроты зрения и слепота.[12]
Причина
Сообщалось, что реакции на лекарства являются причиной 80–95% случаев TEN.[6]
К лекарствам, наиболее часто связанным с TEN, относятся:
- антибиотики
- нестероидные противовоспалительные препараты
- аллопуринол
- антиметаболиты (метотрексат )
- антиретровирусные препараты (невирапин)
- кортикостероиды
- анксиолитики (хлормезанон )
- противосудорожные препараты (фенобарбитал, фенитоин, карбамазепин, ламотриджин, и вальпроевая кислота ).[13][11]
Сообщалось также, что TEN возникает в результате заражения Mycoplasma pneumoniae или же вирус денге. Контрастные вещества, используемые в исследованиях визуализации, а также трансплантация из Костный мозг или органы также были связаны с развитием TEN.[13][6]
ВИЧ
У ВИЧ-положительных людей риск развития SJS / TEN в 1000 раз выше, чем у населения в целом. Причина повышенного риска не ясна.[7]
Генетика
Определенные генетические факторы связаны с повышенным риском TEN. Например, некоторые HLA-типы например, HLA-B * 1502,[14] HLA-A * 3101,[15]HLA-B * 5801,[16] и HLA ‐ B * 57: 01[17] было замечено, что они связаны с развитием TEN при воздействии определенных препаратов.
Патогенез
Роль иммунной системы в точном патогенезе TEN остается неясной. Похоже, что определенный тип иммунных клеток (цитотоксические CD8 + Т-клетки ) в первую очередь ответственна за гибель кератиноцитов и последующее отслоение кожи. Кератиноциты Это клетки, находящиеся ниже в эпидермисе и специализирующиеся на удержании вместе окружающих клеток кожи. Предполагается, что иммунные клетки CD8 + становятся сверхактивными при стимуляции лекарствами или их метаболитами. Затем CD8 + Т-клетки опосредуют гибель клеток кератиноцитов за счет высвобождения ряда молекул, включая перфорин, гранзим B и гранулизин. Другие агенты, включая фактор некроза опухоли альфа и лиганд fas, также, по-видимому, участвуют в патогенезе TEN.[6]
Диагностика
Диагноз TEN основывается как на клинических, так и на гистологических данных. Ранний TEN может напоминать неспецифические реакции на лекарства, поэтому клиницисты должны поддерживать высокий индекс подозрения на TEN. Наличие орального, глазного и / или генитального мукозита полезно с диагностической точки зрения, поскольку эти данные присутствуют почти у всех пациентов с ТЭН. В Никольский знак (отделение сосочкового слоя дермы от базального слоя при легком боковом давлении) и Знак Асбоэ-Хансена (латеральное расширение пузырей с давлением) также являются полезными диагностическими признаками, обнаруживаемыми у пациентов с ТЭН.[7]
Учитывая значительную заболеваемость и смертность от TEN, а также улучшение результатов от своевременного лечения, существует значительный интерес к открытию сывороточных биомаркеров для ранней диагностики TEN. Сывороточный гранулизин и сывороточный белок B1 группы высокой подвижности (HMGB1) являются одними из немногих исследуемых маркеров, которые показали многообещающие результаты в ранних исследованиях.[7]
Гистология
Для окончательного диагноза TEN часто требуется подтверждение биопсии. Гистологически ранний TEN показывает разбросанные некротические кератиноциты. При более продвинутой TEN визуализируется эпидермальный некроз полной толщины с субэпидермальным расщеплением и скудным воспалительным инфильтратом в папиллярная дерма. Эпидермальный некроз, обнаруженный при гистологическом исследовании, является чувствительной, но неспецифической находкой для TEN.[7]

Сливающийся эпидермальный некроз, низкая магн.
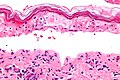
Сливающийся эпидермальный некроз, высокая величина
Дифференциальная диагностика
- Стафилококковый синдром ошпаренной кожи
- Лекарственный дерматоз линейного иммуноглобулина А
- Острая реакция трансплантат против хозяина
- Острый генерализованный экзантематозный пустулез
- Эритродермия
- Лекарственная реакция с эозинофилией и системными симптомами, также известными как ПЛАТЬЕ
- Генерализованная морбиллиформная сыпь[18]
Уход
Первичным лечением TEN является прекращение приема причинного фактора (ов), обычно вызывающего нарушение, раннего направления к специалисту и лечения ожоги или же отделения интенсивной терапии, поддерживающее лечение и нутритивная поддержка.[7]
В современной литературе нет убедительной поддержки использования какой-либо адъювантной системной терапии. Первоначальный интерес к Внутривенный иммуноглобулин (IVIG) был получен в результате исследования, показывающего, что IVIG может ингибировать опосредованный Fas-FasL апоптоз кератиноцитов in vitro.[19] К сожалению, исследования показывают противоречивую поддержку использования ВВИГ для лечения ТЭН.[20] Возможность сделать более общие выводы из исследований на сегодняшний день ограничена отсутствием контролируемых исследований и несогласованностью в дизайне исследований с точки зрения тяжести заболевания, дозы ВВИГ и времени введения ВВИГ.[7]Чтобы оценить реальную пользу ВВИГ в TEN, необходимы более масштабные исследования высокого качества.
В TEN было опробовано множество других адъювантных методов лечения, включая: кортикостероиды, циклоспорин, циклофосфамид, плазмаферез, пентоксифиллин, ацетилцистеин, улинастатин, инфликсимаб, и колониестимулирующие факторы гранулоцитов (если TEN связан-лейкопения существуют). Существуют смешанные доказательства использования кортикостероидов и скудные данные о других методах лечения.[7] Мета-анализ 2002 года пришел к выводу, что нет надежных доказательств лечения TEN.[21] Талидомид не показали никаких преимуществ и были связаны с повышенной смертностью по сравнению с плацебо.[21]
Прогноз
Смертность от токсического эпидермального некролиза составляет 25–30%.[7] У людей с SJS или TEN, вызванными лекарствами, прогноз тем лучше, чем раньше будет отменено лекарство, вызывающее причину.[11] Потеря кожи делает пациентов уязвимыми для инфекций от грибы и бактерии, и может привести к сепсис, ведущая причина смерти от этого заболевания.[13] Смерть вызвана либо инфекционное заболевание или по респираторный дистресс что либо связано с пневмония или повреждение подкладки дыхательных путей. Микроскопический анализ ткани (особенно степень кожного мононуклеарного воспаления и степень воспаления в целом) может сыграть роль в определении прогноза в отдельных случаях.[22]
Оценка серьезности
«Оценка степени тяжести токсического эпидермального некролиза» (SCORTEN) - это система оценок, разработанная для оценки тяжести TEN и прогнозирования смертности у пациентов с острым TEN.[23]
Один балл дается за каждый из следующих факторов:[12]
- возраст> 40
- частота пульса> 120 ударов в минуту
- диагноз рака
- разделение эпидермиса более чем на десять процентов площадь поверхности тела (BSA) в день 1.
- Азот мочевины крови> 28 мг / дл
- Глюкоза> 252 мг / дл (14 ммоль / л)
- Бикарбонат <20 мг-экв / л
Счет
- 0–1: 3,2% смертность
- 2: 12,2% смертность
- 3: 35,3% смертность
- 4: смертность 58,3%
- ≥5: 90% смертность
Следует отметить, что эта система оценки наиболее ценна при использовании в первый и третий день госпитализации и может недооценивать смертность пациентов с респираторными симптомами.[12]
Рекомендации
- ^ Рапини, Рональд П .; Болонья, Жан Л .; Йориццо, Джозеф Л. (2007). Дерматология: 2-томный набор. Сент-Луис: Мосби. ISBN 978-1-4160-2999-1.
- ^ а б c d е ж грамм час я j k л м п «Синдром Стивенса-Джонсона / токсический эпидермальный некролиз». Домашний справочник по генетике. Июль 2015 г. В архиве из оригинала 27 апреля 2017 г.. Получено 26 апреля 2017.
- ^ а б c d е ж грамм час я j k л м п о «Орфанет: токсический эпидермальный некролиз». Orphanet. Ноябрь 2008 г. В архиве из оригинала 27 апреля 2017 г.. Получено 26 апреля 2017.
- ^ а б c d «Синдром Стивенса-Джонсона». ГАРД. В архиве с оригинала 28 августа 2016 г.. Получено 26 августа 2016.
- ^ Адлер Н.Р., Аунг А.К., Эрген Э.Н., Трубиано Дж., Го М.С., Филлипс Э.Д. (2017). «Последние достижения в понимании серьезных кожных побочных реакций». Британский журнал дерматологии. 177 (5): 1234–1247. Дои:10.1111 / bjd.15423. ЧВК 5582023. PMID 28256714.
- ^ а б c d Шварц, РА; McDonough, PH; Ли, Б.В. (август 2013 г.). «Токсический эпидермальный некролиз: Часть I. Введение, история, классификация, клинические особенности, системные проявления, этиология и иммунопатогенез». Журнал Американской академии дерматологии. 69 (2): 173.e1–13, викторина 185–6. Дои:10.1016 / j.jaad.2013.05.003. PMID 23866878.
- ^ а б c d е ж грамм час я j Шварц, РА; McDonough, PH; Ли, Б.В. (август 2013 г.). «Токсический эпидермальный некролиз: Часть II. Прогноз, последствия, диагностика, дифференциальный диагноз, профилактика и лечение». Журнал Американской академии дерматологии. 69 (2): 187.e1–16, викторина 203–4. Дои:10.1016 / j.jaad.2013.05.002. PMID 23866879.
- ^ Иордания, MH; Льюис, MS; Jeng, JG; Рис, JM (1991). «Лечение токсического эпидермального некролиза ожоговыми установками: другой рынок или другая угроза?». Журнал ожоговой терапии и реабилитации. 12 (6): 579–81. Дои:10.1097/00004630-199111000-00015. PMID 1779014.
- ^ Roujeau, JC; Стерн, Р.С. (10 ноября 1994 г.). «Тяжелые кожные побочные реакции на лекарства». Медицинский журнал Новой Англии. 331 (19): 1272–85. Дои:10.1056 / nejm199411103311906. PMID 7794310.
- ^ Моралес, Мэн; Purdue, GF; Верити, С.М. Арнольдо, Б.Д .; Бломквист, PH (октябрь 2010 г.). «Офтальмологические проявления синдрома Стивенса-Джонсона и токсического эпидермального некролиза и связь с SCORTEN». Американский журнал офтальмологии. 150 (4): 505–510.e1. Дои:10.1016 / j.ajo.2010.04.026. PMID 20619392.
- ^ а б c Маверакис, Эмануэль; Ван, Элизабет А .; Шинкай, Канаде; Махасиримонгкол, Суракамет; Марголис, Дэвид Дж .; Авиган, Марк; Чунг, Вен-Хунг; Гольдман, Дженнифер; Граната, Лоис Ла (2017-06-01). «Стандартные отчеты и рекомендации по оценке синдрома Стивенса-Джонсона и токсического эпидермального некролиза: результаты рабочей группы национальных институтов здравоохранения» (PDF). JAMA Дерматология. 153 (6): 587–592. Дои:10.1001 / jamadermatol.2017.0160. ISSN 2168-6068. PMID 28296986.
- ^ а б c DeMers, G; Meurer, WJ; Ши, Р; Розенбаум, S; Вилке, GM (декабрь 2012 г.). «Тканевый активатор плазминогена и инсульт: обзор литературы для клинициста». Журнал неотложной медицины. 43 (6): 1149–54. Дои:10.1016 / j.jemermed.2012.05.005. PMID 22818644.
- ^ а б c Гарра, GP (2007). "Токсический эпидермальный некролиз В архиве 2007-12-27 на Wayback Machine ". Emedicine.com. Проверено 13 декабря 2007 г..
- ^ Hung, SI; Чанг, WH; Jee, SH; Чен, WC; Чанг, Ю.Т .; Ли, WR; Ху, SL; Wu, MT; Чен, GS; Вонг, TW; Сяо, П.Ф .; Чен, WH; Ши, HY; Фанг, WH; Wei, CY; Лу, YH; Хуанг, Ю.Л .; Lin, JJ; Чен, Ю.Т. (апрель 2006 г.). «Генетическая предрасположенность к кожным побочным реакциям, вызываемым карбамазепином». Фармакогенетика и геномика. 16 (4): 297–306. Дои:10.1097 / 01.fpc.0000199500.46842.4a. PMID 16538176.
- ^ Маккормак, М; Альфиревич, А; Буржуазный, S; Фаррелл, JJ; Касперавичюте, Д; Кэррингтон, М; Пороги, ГДж; Марсон, Т; Цзя, X; де Баккер, ИП; Chinthapalli, K; Молохия, М; Джонсон, MR; О'Коннор, Дж. Д. Chaila, E; Альхусайни, S; Шианна, К.В. Радтке, РА; Heinzen, EL; Уолли, N; Пандольфо, М; Пихлер, Вт; Парк, БК; Депонд, С; Сисодия, С.М. Гольдштейн, ДБ; Deloukas, P; Деланты, N; Cavalleri, GL; Пирмохамед, М. (24 марта 2011 г.). «Реакции гиперчувствительности, вызванные HLA-A * 3101 и карбамазепином, у европейцев». Медицинский журнал Новой Англии. 364 (12): 1134–43. Дои:10.1056 / nejmoa1013297. ЧВК 3113609. PMID 21428769.
- ^ Тохкин, М; Kaniwa, N; Сайто, Y; Сугияма, Э; Куросе, К; Nishikawa, J; Hasegawa, R; Айхара, М; Мацунага, К; Абэ, М; Фуруя, H; Такахаши, Й; Икеда, H; Мурамацу, М. Уэта, М; Сотозоно, С; Киношита, S; Ikezawa, Z; Japan Pharmacogenomics Data Science, Consortium (февраль 2013 г.). «Полногеномное исследование основных детерминант синдрома Стивенса-Джонсона, связанного с аллопуринолом, и токсического эпидермального некролиза у японских пациентов». Журнал фармакогеномики. 13 (1): 60–9. Дои:10.1038 / tpj.2011.41. PMID 21912425.
- ^ Альфиревич, Ана; Пирмохамед, Мунир; Маринович, Бранка; Харкорт-Смит, Линда; Йоргенсен, Андреа Л; Купер, Тесс Э (17 июля 2019 г.). «Генетическое тестирование для предотвращения тяжелой кожной сыпи, вызванной лекарствами». Кокрановская база данных систематических обзоров. 7: CD010891. Дои:10.1002 / 14651858.CD010891.pub2. ЧВК 6636675. PMID 31314143.
- ^ Шварц, РА; McDonough, PH; Ли, Б.В. (август 2013 г.). «Токсический эпидермальный некролиз: Часть II. Прогноз, последствия, диагностика, дифференциальный диагноз, профилактика и лечение». Журнал Американской академии дерматологии. 69 (2): 187.e1–16, викторина 203–4. Дои:10.1016 / j.jaad.2013.05.002. PMID 23866879.
- ^ Zajicek, R; Пинтар, Д; Броз, Л; Suca, H; Кёнигова, Р. (май 2012 г.). «Токсический эпидермальный некролиз и синдром Стивенса-Джонсона в Пражском ожоговом центре 1998-2008». Журнал Европейской академии дерматологии и венерологии: JEADV. 26 (5): 639–43. Дои:10.1111 / j.1468-3083.2011.04143.x. PMID 21668825.
- ^ Раджаратнам Р., Манн С., Баласубраманиам П. и др. (Декабрь 2010 г.). «Токсический эпидермальный некролиз: ретроспективный анализ 21 последовательного случая, проведенного в специализированном центре». Clin. Exp. Дерматол. 35 (8): 853–62. Дои:10.1111 / j.1365-2230.2010.03826.x. PMID 20456393.
- ^ а б Маджумдар, Самит; Mockenhaupt, Maja; Ружо, Жан-Клод; Тауншенд, Аскари П. (21.10.2002). «Вмешательства при токсическом эпидермальном некролизе». Кокрановская база данных систематических обзоров (4): CD001435. Дои:10.1002 / 14651858.CD001435. ISSN 1465-1858. PMID 12519556.
- ^ Куинн А.М.; Браун, К; Бониш, Б.К .; Карри, Дж; Гордон, КБ; Sinacore, J; Гамелли, Р. Николофф, Би Джей; и другие. (2005). «Выявление гистологических критериев с прогностическим значением при токсическом эпидермальном некролизе». Арка Дерматол. 141 (6): 683–7. Дои:10.1001 / archderm.141.6.683. PMID 15967913.
- ^ Шварц, РА; McDonough, PH; Ли, Б.В. (август 2013 г.). «Токсический эпидермальный некролиз: Часть II. Прогноз, последствия, диагностика, дифференциальный диагноз, профилактика и лечение». Журнал Американской академии дерматологии. 69 (2): 187.e1–16, викторина 203–4. Дои:10.1016 / j.jaad.2013.05.002. PMID 23866879.
внешняя ссылка
| Классификация | |
|---|---|
| Внешние ресурсы |
- 18-203e. в Руководство по диагностике и терапии Merck Домашняя версия
- DermNetNZ





