Золотистый стафилококк - Staphylococcus aureus
| Золотистый стафилококк | |
|---|---|
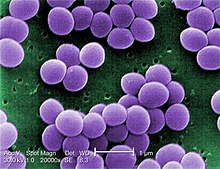 | |
| Сканирующая электронная микрофотография S. aureus; ложный цвет добавлен | |
| Научная классификация | |
| Домен: | Бактерии |
| Тип: | Фирмикуты |
| Учебный класс: | Бациллы |
| Заказ: | Бациллы |
| Семья: | Стафилококковые |
| Род: | Стафилококк |
| Разновидность: | S. aureus |
| Биномиальное имя | |
| Золотистый стафилококк Розенбах 1884 | |
| Золотистый стафилококк | |
|---|---|
| Другие имена | Золотистый стафилококк, S. aureus |
| Специальность | Инфекционное заболевание |

Золотистый стафилококк это Грамположительный, круглой формы бактерия это член Фирмикуты, и это обычный член микробиота тела, часто встречаются в верхние дыхательные пути и на кожа. Часто бывает положительным для каталаза и снижение нитратов и является факультативный анаэроб которые могут расти без потребности в кислороде.[1] Несмотря на то что S. aureus обычно действует как комменсал микробиоты человека, он также может стать оппортунистическим патогеном, являясь частой причиной кожные инфекции включая абсцессы, респираторные инфекции Такие как синусит, и пищевое отравление. Патогенные штаммы часто способствуют инфекции производя факторы вирулентности такие как мощный белок токсины, а выражение белок клеточной поверхности что связывает и инактивирует антитела. Появление устойчивый к антибиотикам штаммы S. aureus Такие как метициллин-устойчивый S. aureus (MRSA) - всемирная проблема в клиническая медицина. Несмотря на многое исследования и разработки, нет вакцина за S. aureus был одобрен.
По оценкам, от 20% до 30% населения являются долгосрочными носителями S. aureus[2][3] который можно найти как часть обычного кожная флора, в ноздри,[2][4] и как обычно житель нижнего половые пути женщин.[5][6] S. aureus может вызвать ряд заболеваний, от незначительных кожных инфекций, таких как прыщи,[7] импетиго, кипит, целлюлит, фолликулит, карбункулы, синдром ошпаренной кожи, и абсцессы, к опасным для жизни заболеваниям, таким как пневмония, менингит, остеомиелит, эндокардит, синдром токсического шока, бактериемия, и сепсис. Это по-прежнему одна из пяти самых распространенных причин внутрибольничные инфекции и часто является причиной раневые инфекции следующий хирургия. Ежегодно около 500 000 пациентов в больницах Соединенных Штатов заболевают стафилококковой инфекцией, в основном от S. aureus.[8] До 50 000 смертей ежегодно в США связаны с S. aureus инфекции.[9]
История
Открытие
В 1881 г. Сэр Александр Огстон, шотландский хирург, обнаружил, что Стафилококк может вызвать раневую инфекцию, заметив группы бактерий в гное хирургического абсцесса во время процедуры, которую он выполнял. Он назвал это Стафилококк после того, как его кластерный вид очевиден под микроскопом. Затем, в 1884 году, немецкий ученый Фридрих Юлиус Розенбах идентифицированный Золотистый стафилококк, различая и отделяя его от Staphylococcus albus, родственная бактерия. В начале 1930-х годов врачи начали использовать более рациональные тесты для обнаружения S. aureus заражение посредством коагулаза тестирование, которое позволяет обнаруживать фермент, продуцируемый бактерией. До 1940-х годов S. aureus инфекции закончились летальным исходом у большинства пациентов. Однако врачи обнаружили, что использование пенициллина может вылечить S. aureus инфекции. К сожалению, к концу 1940-х гг. устойчивость к пенициллину стал широко распространенным среди этой популяции бактерий, и начали происходить вспышки резистентного штамма.[10]
Эволюция
Золотистый стафилококк можно разделить на десять доминирующих человеческих родословных. Также существует множество второстепенных линий, но они не так часто встречаются в популяции. Геномы бактерий одной линии в основном консервативны, за исключением мобильных генетических элементов. Мобильные генетические элементы, распространенные в S. aureus включают бактериофаги, острова патогенности, плазмиды, транспозоны и стафилококковые кассетные хромосомы. Эти элементы позволили S. aureus постоянно развиваться и приобретать новые черты. Существует множество генетических вариаций внутри S. aureus разновидность. Исследование Fitzgerald et al. (2001) показали, что примерно 22% S. aureus геном не кодирует и поэтому может отличаться от бактерии к бактерии. Пример этой разницы виден в вирулентности видов. Только несколько штаммов S. aureus связаны с инфекциями у людей. Это демонстрирует, что существует широкий диапазон инфекционных способностей внутри вида.[11]
Было высказано предположение, что одна из возможных причин большой неоднородности внутри вида может быть связана с его зависимостью от гетерогенных инфекций. Это происходит, когда несколько разных типов S. aureus вызвать инфекцию внутри хозяина. Различные штаммы могут секретировать разные ферменты или вызывать у группы разную устойчивость к антибиотикам, увеличивая ее патогенную способность.[12] Таким образом, существует потребность в большом количестве мутаций и приобретений мобильных генетических элементов.
Еще один заметный эволюционный процесс в S. aureus вид - это его совместная эволюция с человеческими хозяевами. Со временем эта паразитарная связь привела к способности бактерии переноситься в носоглотку человека, не вызывая симптомов или инфекции. Это позволяет ему распространяться среди людей, повышая его приспособленность как вид.[13] Однако только около 50% населения являются носителями S. aureus, при этом 20% - непрерывные носители и 30% - прерывистые. Это заставляет ученых полагать, что существует множество факторов, определяющих, S. aureus у людей передается бессимптомно, включая факторы, специфичные для конкретного человека. Согласно исследованию Хофмана и др. 1995 года, эти факторы могут включать возраст, пол, диабет и курение. Они также определили некоторые генетические вариации у людей, которые приводят к повышенной способности к S. aureus колонизации, особенно полиморфизм в гене рецептора глюкокортикоидов, который приводит к увеличению кортикостероид производство. В заключение, есть доказательства того, что любой штамм этой бактерии может стать инвазивным, поскольку это сильно зависит от человеческого фактора.[14]
Хотя S. aureus имеет быструю репродуктивную и микроэволюционную скорость, существует множество препятствий, мешающих эволюции вида. Одним из таких барьеров является AGR, который является глобальным регулятором дополнительных генов бактерий. Этот регулятор был связан с уровнем вирулентности бактерий. Было обнаружено, что мутации с потерей функции в этом гене увеличивают приспособленность бактерий, содержащих его. Таким образом, S. aureus должны пойти на компромисс, чтобы увеличить свой успех как биологический вид, заменив пониженную вирулентность на повышенную лекарственную устойчивость. Еще одним препятствием для эволюции является система рестрикционных модификаций (RM) Sau1 Type I. Эта система существует для защиты бактерии от чужеродной ДНК путем ее переваривания. Обмен ДНК между одними и теми же клонами не блокируется, поскольку у них одни и те же ферменты, и система RM не распознает новую ДНК как чужеродную, но передача между клонами блокируется.[12]
Микробиология
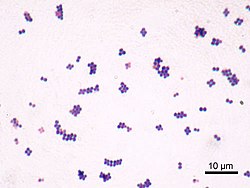

S. aureus (/ˌsтæжɪлəˈkɒkəsˈɔːrяəs,-лoʊ-/,[15][16] Греческий σταφυλόκοκκος, "гроздь винограда", латинский aureus, "золотой") факультативный анаэробный, Грамположительные кокковый (круглая) бактерия, также известная как «золотой стафилококк» и «оро стафира». S. aureus неподвижен и не образует споры.[17] В медицинской литературе бактерия часто упоминается как S. aureus, Золотистый стафилококк или же Staph a..[18] S. aureus при просмотре под микроскопом выглядит как стафилококки (гроздья, похожие на виноград), и имеет большие круглые золотисто-желтые колонии, часто с гемолиз, когда вырос на чашки с кровяным агаром.[19] S. aureus размножается бесполым путем к двойное деление. Полное разделение дочерние клетки опосредовано S. aureus автолизин, и в его отсутствии или целенаправленном ингибировании дочерние клетки остаются прикрепленными друг к другу и появляются в виде кластеров.[20]
S. aureus является каталаза-положительный (это означает, что он может производить фермент каталазу). Каталаза конвертирует пероксид водорода (ЧАС
2О
2) к воде и кислороду. Тесты на активность каталазы иногда используются, чтобы отличить стафилококки от энтерококки и стрептококки. Ранее, S. aureus отличался от других стафилококков коагулазный тест. Тем не менее, не все S. aureus штаммы коагулазо-положительные[19][21] а неправильная идентификация видов может повлиять на эффективные меры обработки и контроля.[22]
Стафилококк отличается от одноименных и имеющих медицинское значение род Стрептококк.
Естественная генетическая трансформация представляет собой репродуктивный процесс, включающий передачу ДНК от одной бактерии к другой через промежуточную среду и интеграцию донорной последовательности в геном реципиента посредством гомологичная рекомбинация. S. aureus было обнаружено, что они способны к естественной генетической трансформации, но только с низкой частотой в используемых экспериментальных условиях.[23] Дальнейшие исследования показали, что развитие способности к естественной генетической трансформации может быть значительно выше при соответствующих условиях, но еще предстоит открыть.[24]
Роль в здоровье
В людях, S. aureus может присутствовать в верхних дыхательных путях, слизистой оболочке кишечника и коже как член нормального микробиота.[25][26][27] Однако, поскольку S. aureus может вызывать заболевание при определенных условиях хозяина и окружающей среды, он характеризуется как «патобионт».[25]
Роль в болезни


Пока S. aureus обычно действует как комменсальная бактерия, бессимптомно колонизация около 30% населения, он иногда может вызывать болезни.[3] Особенно, S. aureus это одна из наиболее частых причин бактериемия и инфекционный эндокардит. Кроме того, это может вызвать различные кожа и мягких тканей инфекции,[3] особенно когда кожа или барьеры слизистой оболочки были нарушены.
S. aureus инфекции могут распространять через контакт с гной от инфицированной раны, контакта кожи с кожей с инфицированным человеком и контакта с предметами, которыми пользовался инфицированный человек, такими как полотенца, простыни, одежда или спортивное снаряжение. Совместные замены подвергнуть человека особому риску септический артрит, стафилококковый эндокардит (инфекция сердечных клапанов) и пневмония.[28]
Профилактические меры включают частое мытье рук с мылом и ежедневное принятие ванны или душа.
S. aureus является важной причиной хронических инфекций биопленки на медицинские имплантаты, а репрессор токсинов является частью пути заражения.[29]
S. aureus могут бездействовать в организме годами незамеченными. Как только симптомы начинают проявляться, хозяин заразен еще две недели, а общее заболевание длится несколько недель. Однако при отсутствии лечения болезнь может быть смертельной.[30] Глубоко проникающий S. aureus инфекции могут быть тяжелыми.
Кожные инфекции
Кожные инфекции являются наиболее распространенной формой S. aureus инфекционное заболевание. Это может проявляться по-разному, включая небольшие доброкачественные кипит, фолликулит, импетиго, целлюлит и более тяжелые инвазивные инфекции мягких тканей.[7][3]
S. aureus чрезвычайно распространен у людей с атопический дерматит, более известная как экзема. В основном он встречается в плодородных, активных местах, включая подмышки, волосы и кожу головы. Большие прыщики, появляющиеся на этих участках, могут усугубить инфекцию, если их разорвать. Это может привести к стафилококковый синдром ошпаренной кожи, тяжелую форму которого можно увидеть в новорожденные.[31]
Наличие S. aureus у лиц с атопическим дерматитом не является показанием для лечения пероральными антибиотиками, поскольку данные не показали, что это приносит пользу пациенту.[32][33] Тем не мение, местные антибиотики в сочетании с кортикостероиды было обнаружено, чтобы улучшить состояние.[34] Колонизация S. aureus снимает воспаление атопического дерматита;[35] S. aureus как полагают, использует дефекты кожного барьера у людей с атопическим дерматитом, вызывая цитокин выражение и, следовательно, обострение симптомов.[36]
Пищевое отравление
S. aureus также отвечает за пищевое отравление. Он способен вырабатывать токсины, вызывающие пищевое отравление в организме человека.[37] Инкубационный период длится от одного до шести часов,[38] при самой болезни продолжительностью от 30 минут до 3 дней.[39]Профилактические меры, которые можно предпринять, чтобы помочь предотвратить распространение болезни, включают тщательное мытье рук с мылом перед приготовлением пищи. В случае болезни держитесь подальше от любой пищи и надевайте перчатки, если на руках или запястьях есть открытые раны во время приготовления пищи. Если вы храните продукты более 2 часов, храните их ниже 5 или выше 63 ° C.[40]
Костные и суставные инфекции
S. aureus это бактерия, обычно ответственная за все основные инфекции костей и суставов. Это проявляется в одной из трех форм: остеомиелит, септический артрит, и заражение от замена сустава хирургия.[41][3]
Бактериемия
S. aureus является ведущей причиной инфекции кровотока во многих промышленно развитых странах.[41] Инфекция обычно связана с повреждениями кожи или слизистых оболочек в результате хирургического вмешательства, травмы или использования внутрисосудистый такие устройства, как катетеры, гемодиализ машины или инъекционные наркотики.[3][41] Попав в кровоток, бактерии могут инфицировать различные органы, вызывая инфекционный эндокардит, септический артрит, и остеомиелит.[41] Это заболевание особенно распространено и тяжело у очень молодых и очень старых.[3]
Без лечения антибиотиками, S. aureus бактериемия имеет коэффициент летальности около 80%.[3] При лечении антибиотиками уровень летальности составляет от 15% до 50% в зависимости от возраста и состояния здоровья пациента, а также устойчивости организма к антибиотикам. S. aureus напряжение.[3]
Инфекции медицинских имплантатов
S. aureus часто встречается в биопленки формируется на медицинских устройствах, имплантированных в тело или на ткани человека. Обычно встречается с другим патогеном, грибковые микроорганизмы албиканс, образуя многовидовые биопленки. Предполагается, что последний помогает S. aureus проникают в ткани человека.[9] Более высокая смертность связана с многовидовыми биопленками.[42]
S. aureus биопленка является основной причиной инфекций, связанных с ортопедическими имплантатами, но также обнаруживается на сердечных имплантатах, сосудистые трансплантаты, разные катетеры, и косметические хирургические имплантаты.[43][44] После имплантации поверхность этих устройств покрывается белками-хозяевами, которые обеспечивают хорошую поверхность для прикрепления бактерий и образования биопленок. После заражения устройство необходимо полностью удалить, поскольку S. aureus биопленка не может быть разрушена антибиотиками.[44]
Текущая терапия для S. aureus Инфекции, опосредованные биопленкой, включают хирургическое удаление инфицированного устройства с последующим лечением антибиотиками. Одно только обычное лечение антибиотиками неэффективно для искоренения таких инфекций.[43] Альтернативой послеоперационного лечения антибиотиками является использование растворимых шариков сульфата кальция, содержащих антибиотики, которые имплантируются вместе с медицинским устройством. Эти шарики могут высвобождать высокие дозы антибиотиков в желаемом месте, чтобы предотвратить начальную инфекцию.[44]
Новые методы лечения S. aureus биопленка с наночастицами серебра, бактериофаги, и антибиотики растительного происхождения изучаются. Эти агенты показали ингибирующее действие против S. aureus встроены в биопленки.[45] Класс ферменты было обнаружено, что они обладают способностью разрушать матрицу биопленки, поэтому могут использоваться в качестве агентов диспергирования биопленок в сочетании с антибиотиками.[46]
Инфекции животных
S. aureus может выжить на собаках,[47] кошки[48] и лошади,[49] и может вызвать шмель у кур.[50] Некоторые считают, что собак медицинских работников следует рассматривать как значительный источник устойчивых к антибиотикам S. aureus, особенно во время эпидемии.[47] В исследовании 2008 года, проведенном Boost, O’Donoghue и James, было обнаружено, что примерно 90% S. aureus колонизированные у домашних собак, представленные как устойчивые по крайней мере к одному антибиотику. Носовая область считается наиболее важным местом передачи между собаками и людьми.[51]
S. aureus является одним из причинных факторов мастит в молочном коровы. Его большой полисахарид капсула защищает организм от распознавания коровьим иммунная защита.[52]
Факторы вирулентности
Ферменты
S. aureus производит различные ферменты, такие как коагулаза (связанные и свободные коагулазы), которые свертывают плазму и покрывают бактериальные клетки, вероятно, для предотвращения фагоцитоз.Гиалуронидаза (также известный как коэффициент распространения) разрушается гиалуроновая кислота и помогает в его распространении. S. aureus также производит дезоксирибонуклеаза, который расщепляет ДНК, липаза переваривать липиды, стафилокиназа растворять фибрин и способствовать распространению, а также бета-лактамаза на лекарственную устойчивость.[53]
Токсины
В зависимости от сорта S. aureus способен секретировать несколько экзотоксины, которые можно разделить на три группы. Многие из этих токсинов связаны с определенными заболеваниями.[54]
- Суперантигены
- Антигены известный как суперантигены может вызвать синдром токсического шока (TSS). В эту группу входят токсины ЦСТ-1, и энтеротоксин типа B, что вызывает TSS, связанный с тампон использовать. Синдром токсического шока характеризуется: высокая температура, эритематозная сыпь, низкое кровяное давление, шок, полиорганная недостаточность, и шелушение кожи. Отсутствие антител к TSST-1 играет роль в патогенезе TSS. Другие штаммы S. aureus может произвести энтеротоксин то есть возбудитель типа гастроэнтерит. Эта форма гастроэнтерита является самоограничивающейся, характеризуется рвотой и диареей через 1–6 часов после приема токсина, с выздоровлением через 8–24 часа. Симптомы включают тошноту, рвоту, диарею и сильную боль в животе.[55][56]
- Эксфолиативные токсины
- Эксфолиативные токсины причастны ли экзотоксины к заболеванию стафилококковый синдром ошпаренной кожи (SSSS), который чаще всего встречается у младенцев и детей младшего возраста. Это также может происходить в виде эпидемий в яслях больниц. В протеаза активность эксфолиативных токсинов вызывает шелушение кожи, наблюдаемое при SSSS.[56]
- Другие токсины
- Стафилококковые токсины, которые действуют на клеточные мембраны, включают: альфа-токсин, бета-токсин, дельта-токсин, и несколько двухкомпонентных токсинов. Штаммы S. aureus может принять фаги, такой как профаг Φ-PVL, который производит Пантон-Валентайн лейкоцидин (ПВЛ), чтобы увеличить вирулентность. Двухкомпонентный токсин PVL связан с тяжелой некротической пневмонией у детей.[57][58] Гены, кодирующие компоненты PVL, кодируются на бактериофаг обнаружен в штаммах MRSA, ассоциированных с сообществами.[нужна цитата ]
Малая РНК
Список малые РНК участвует в контроле бактериальной вирулентности в S. aureus растет. Этому могут способствовать такие факторы, как повышенное образование биопленок в присутствии повышенных уровней таких малых РНК.[59] Например, РНКIII,[60] SprD,[61] SprC,[62][63] RsaE,[64] SprA1,[65] SSR42,[66] ArtR,[67] SprX, и Тег49.[68]
Стратегии посттранскрипционной регуляции 3'-нетранслируемой областью
Много мРНК в S. aureus нести три основных непереведенных региона (3'UTR) длиннее 100 нуклеотиды, который потенциально может иметь регулирующую функцию.[69]
Дальнейшее исследование iмашина мРНК (мРНК, кодирующая репрессор основного эксполисахаридного соединения матрикса биопленки бактерий) продемонстрировала, что связывание 3'UTR с 5 'UTR может вмешиваться в комплекс инициации трансляции и генерировать двухцепочечный субстрат для РНКаза III. Взаимодействие происходит между мотивом UCCCCUG в 3'UTR и Шайн-Далагарно регион в 5'UTR. Делеция мотива приводила к накоплению репрессора IcaR и ингибированию развития биопленок.[69] Образование биопленок - основная причина Стафилококк инфекции имплантата.[70]
Биопленка
Биопленки представляют собой группы микроорганизмов, таких как бактерии, которые прикрепляются друг к другу и растут на влажных поверхностях.[71] В S. aureus Биопленка встроена в слой слизи гликокаликса и может состоять из тейхоевых кислот, белков хозяина, внеклеточной ДНК (eDNA) и полисахаридного межклеточного антигена (PIA). Не все S. aureus биопленки содержат PIA. Биопленки S. aureus играют важную роль в патогенезе заболевания, поскольку они могут способствовать устойчивости к антибиотикам и уклонению иммунной системы.>[44] S. aureus Биопленка обладает высокой устойчивостью к лечению антибиотиками и иммунному ответу хозяина.[71] Одна из гипотез, объясняющих это, заключается в том, что матрица биопленки защищает встроенные клетки, действуя как барьер, предотвращающий проникновение антибиотиков. Однако матрица биопленки состоит из множества водных каналов, поэтому эта гипотеза становится все менее вероятной, но матрица биопленки, возможно, содержит ферменты, разлагающие антибиотики, такие как β-лактамазы, которые могут предотвратить проникновение антибиотиков.[72] Другая гипотеза состоит в том, что условия в матрице биопленки способствуют образованию клеток-персистеров, которые являются высокоустойчивыми к антибиотикам, спящими бактериальными клетками.[44] S. aureus биопленки также обладают высокой устойчивостью к иммунному ответу хозяина. Хотя точный механизм сопротивления неизвестен, S. aureus биопленки увеличили рост в присутствии цитокины продуцируется иммунным ответом хозяина.[73] Антитела хозяина менее эффективны для S. aureus биопленка из-за неоднородности антиген Распространение, при котором антиген может присутствовать в некоторых областях биопленки, но полностью отсутствовать в других областях.[44]
Другие иммуноэвазивные стратегии
- Белок А
Белок А привязан к стафилококковой пептидогликан пентаглициновые мостики (цепи из пяти глицин остатки) транспептидаза сортировка А.[74] Белок A, an IgG -связывающий белок, связывается с Fc регион из антитело. Фактически, исследования, связанные с мутацией генов, кодирующих белок А, привели к снижению вирулентности S. aureus как измерено по выживаемости в крови, что привело к предположению, что вирулентность, обусловленная белком А, требует связывания Fc-областей антитела.[75]
Белок А в различных рекомбинантных формах десятилетиями использовался для связывания и очистки широкого спектра антител с помощью иммуноаффинная хроматография. Транспептидазы, такие как сортазы, ответственные за закрепление факторов, таких как белок А, на стафилококковом пептидогликане, изучаются в надежде на разработку новых антибиотиков для борьбы с инфекциями MRSA.[76]

- Стафилококковые пигменты
Некоторые штаммы S. aureus способны производить стафилоксантин - золотистый каротиноид пигмент. Этот пигмент действует как фактор вирулентности, прежде всего, будучи бактериальным антиоксидант который помогает микробу избежать активные формы кислорода которые иммунная система хозяина использует для уничтожения патогенов.[77][78]
Мутантные штаммы из S. aureus модифицированные для отсутствия стафилоксантина, менее вероятно, выживут при инкубации с окисляющими химическими веществами, такими как пероксид водорода, чем пигментированные штаммы. Колонии мутантов быстро погибают при контакте с людьми. нейтрофилы, в то время как многие пигментированные колонии выживают.[77] У мышей пигментированные штаммы вызывают затяжной абсцессы при попадании в раны, тогда как раны, инфицированные непигментированными штаммами, быстро заживают.
Эти тесты предполагают Стафилококк штаммы используют стафилоксантин в качестве защиты от нормальной иммунной системы человека. Лекарства, предназначенные для подавления выработки стафилоксантина, могут ослабить бактерию и возобновить ее восприимчивость к антибиотикам.[78] Фактически, из-за сходства путей биосинтеза стафилоксантина и человеческого холестерин, препарат, разработанный в контексте холестеринснижающей терапии, блокирует S. aureus пигментация и прогрессирование заболевания в модель заражения мышей.[79]
Классический диагноз

В зависимости от типа присутствующей инфекции соответствующий образец берут и отправляют в лабораторию для окончательной идентификации с помощью биохимических или ферментных тестов. А Окраска по Граму сначала выполняется, чтобы указать путь, который должен показать типичный Грамположительный бактерии, кокки, скоплениями. Во-вторых, изолят культивируют на маннитовый солевой агар, которая является селективной средой с 7–9% NaCl это позволяет S. aureus расти, образуя колонии желтого цвета в результате маннитол ферментация и последующее понижение pH.[нужна цитата ]
Кроме того, для дифференциации на уровне видов каталаза (положительный для всех Стафилококк разновидность), коагулаза (фибрин образование сгустка, положительное для S. aureus), ДНКаза (зона клиренса на ДНКазном агаре), липаза (желтый цвет и прогорклый запах), и фосфатаза (розовый цвет) все тесты пройдены. В случае стафилококкового пищевого отравления можно выполнить фаговое типирование, чтобы определить, были ли стафилококки, выделенные из пищи, источником инфекции.[нужна цитата ]
Быстрая диагностика и набор текста
Врач спросит о последних действиях и продуктах питания, которые пациент недавно ел, и проведет физический осмотр для проверки любых симптомов. При более тяжелых симптомах могут потребоваться анализы крови и посев стула.[80]Лаборатории диагностической микробиологии и справочные лаборатории являются ключевыми для выявления вспышек и новых штаммов S. aureus. Последние достижения в области генетики позволили использовать надежные и быстрые методы идентификации и характеристики клинических изолятов S. aureus в реальном времени. Эти инструменты поддерживают стратегии инфекционного контроля, направленные на ограничение распространения бактерий и обеспечение надлежащего использования антибиотиков. Количественная ПЦР все чаще используется для выявления вспышек инфекции.[81][82]
При наблюдении за развитием S. aureus и его способности адаптироваться к каждому модифицированному антибиотику, используются два основных метода, известных как «на основе полосы» или «на основе последовательности».[83] Помня об этих двух методах, другие методы, такие как мультилокусная последовательность (MLST), гель-электрофорез в импульсном поле (PFGE), бактериофаговое типирование, типирование spa-локуса и типирование SCCmec часто проводят чаще других.[84] С помощью этих методов можно определить, где произошли штаммы MRSA, а также где они находятся в настоящее время.[85]
В MLST этот метод типизации использует фрагменты нескольких генов домашнего хозяйства, известных как aroE, glpF, gmk, pta, наконечник, и yqiL. Затем этим последовательностям присваивается номер, который соответствует строке из нескольких номеров, которые служат в качестве аллельного профиля. Хотя это распространенный метод, ограничением этого метода является поддержание микроматрицы, которая обнаруживает новые аллельные профили, что делает его дорогостоящим и трудоемким экспериментом.[83]
PFGE, метод, который все еще широко используется, начиная с его первого успеха в 1980-х годах, по-прежнему может помочь дифференцировать изоляты MRSA.[85] Для этого в методе используется многократный гель-электрофорез, а также градиент напряжения для отображения четкого разрешения молекул. В S. aureus Затем фрагменты переходят вниз по гелю, образуя специфические полосы, которые позже сравнивают с другими изолятами в надежде идентифицировать родственные штаммы. Ограничения метода включают практические трудности с однородными диаграммами полос и чувствительностью PFGE в целом.
Типирование локуса спа также считается популярным методом, который использует одну зону локуса в полиморфной области S. aureus различать любые формы мутаций.[85] Хотя этот метод часто является недорогим и менее затратным по времени, шанс потери дискриминирующей способности, затрудняющий дифференциацию между клональными комплексами MLST, является одним из важнейших ограничений.
Уход
Лучшее лечение S. aureus инфекция пенициллин. Антибиотик, полученный из некоторых Пенициллий грибковый видов, пенициллин подавляет образование пептидогликан поперечные связи, обеспечивающие жесткость и прочность в стенка бактериальной клетки. Четырехчленное β-лактамное кольцо пенициллина связано с ферментом DD-транспептидаза, фермент, который, когда функционирует, сшивает цепи пептидогликана, которые образуют стенки бактериальных клеток. Связывание β-лактама с DD-транспептидазой подавляет функциональность фермента и больше не может катализировать образование поперечных связей. В результате образование и деградация клеточной стенки нарушаются, что приводит к гибели клеток. Однако в большинстве стран резистентность к пенициллину является чрезвычайно распространенным явлением, а терапия первой линии чаще всего связана с резистентностью к пенициллиназе. β-лактамный антибиотик (Например, оксациллин или же флуклоксациллин, оба из которых имеют тот же механизм действия, что и пенициллин). Комбинированная терапия с гентамицин может использоваться для лечения серьезных инфекций, таких как эндокардит,[86][87] но его использование неоднозначно из-за высокого риска повреждения почек.[88] Продолжительность лечения зависит от очага инфекции и степени тяжести. Дополнительный рифампицин исторически использовался для лечения S aureus бактериемии, но данные рандомизированных контролируемых исследований показали, что это не имеет общего преимущества по сравнению со стандартной терапией антибиотиками.[89]
Устойчивость к антибиотикам у S. aureus было необычным, когда пенициллин был впервые представлен в 1943 году. Действительно, оригинальная чашка Петри, на которой Александр Флеминг из Имперский колледж Лондон наблюдали антибактериальную активность Пенициллий гриб выращивал культуру S. aureus. К 1950 г. 40% больниц S. aureus изоляты были устойчивы к пенициллину; к 1960 году этот показатель вырос до 80%.[90]
MRSA, часто произносится /ˈмɜːrsə/ или же /ɛмɑːrɛseɪ/, является одним из многих видов S. aureus которые стали устойчивыми к большинству β-лактамных антибиотиков. По этой причине, ванкомицин, а гликопептид антибиотик, обычно используемый для борьбы с MRSA. Ванкомицин подавляет синтез пептидогликана, но, в отличие от β-лактамных антибиотиков, гликопептидные антибиотики связываются с аминокислотами в клеточной стенке, предотвращая образование поперечных связей пептидогликана. Штаммы MRSA чаще всего встречаются в таких учреждениях, как больницы, но они становятся все более распространенными при внебольничных инфекциях.
Незначительные кожные инфекции можно лечить с помощью мазь с тройным антибиотиком.[91] Одним из назначаемых местных средств является мупироцин, ингибитор синтеза белка, который естественным образом вырабатывается Pseudomonas fluorescens и успешно применяется для лечения носительства S. aureus через нос. [44]
Устойчивость к антибиотикам
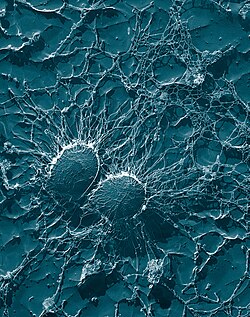
Устойчивость стафилококков к пенициллину опосредуется: пенициллиназа (форма бета-лактамаза ) производство: фермент, расщепляющий β-лактам кольцо молекулы пенициллина, что делает антибиотик неэффективным. Пенициллиназарезистентные β-лактамные антибиотики, такие как метициллин, нафциллин, оксациллин, клоксациллин, диклоксациллин, и флуклоксациллин способны противостоять деградации стафилококковой пенициллиназой.
Устойчивость к метициллину опосредуется через мех оперон, часть стафилококковой кассетной хромосомы mec (SCCмех). SCCmec - это семейство мобильных генетических элементов, которое является основной движущей силой S. aureus эволюция.[83] Сопротивление оказывает МЕКА ген, который кодирует измененный пенициллин-связывающий белок (PBP2a или PBP2 '), который имеет более низкое сродство к связыванию β-лактамов (пенициллинов, цефалоспорины, и карбапенемы ). Это обеспечивает устойчивость ко всем β-лактамным антибиотикам и исключает их клиническое применение при инфекциях MRSA. Исследования объяснили, что этот мобильный генетический элемент был приобретен разными линиями в ходе отдельных событий переноса генов, что указывает на отсутствие общего предка для разных штаммов MRSA.[92] Интересно, что одно исследование предполагает, что MRSA жертвует вирулентностью, например, производством токсинов и инвазивностью, ради выживания и создания биопленок.[93]
Аминогликозид антибиотики, такие как канамицин, гентамицин, стрептомицин, когда-то были эффективны против стафилококковых инфекций до тех пор, пока у штаммов не развились механизмы, ингибирующие действие аминогликозидов, которое происходит через протонированные амины и / или гидроксильные взаимодействия с рибосомная РНК бактериального 30S рибосомальная субъединица.[94] В настоящее время широко признаны три основных механизма механизмов устойчивости к аминогликозидам: ферменты, модифицирующие аминогликозиды, рибосомные мутации и активные излияние препарата из бактерий.
Ферменты, модифицирующие аминогликозиды, инактивируют аминогликозид путем ковалентного присоединения либо фосфат, нуклеотид, или же ацетил к ключевой функциональной группе амина или спирта (или к обеим группам) антибиотика. Это изменяет заряд или стерически мешает антибиотику, уменьшая его сродство к связыванию с рибосомами. В S. aureus, наиболее охарактеризованным ферментом, модифицирующим аминогликозиды, является аминогликозид аденилилтрансфераза 4 'IA (АНТ (4 ') IA). Этот фермент был решен Рентгеновская кристаллография.[95] Фермент способен прикреплять аденил фрагмент к 4'-гидроксильной группе многих аминогликозидов, включая камамицин и гентамицин.
Устойчивость к гликопептидам опосредуется приобретением vanA ген, который происходит от транспозона Tn1546, обнаруженного в плазмиде в энтерококки и кодирует фермент, который производит альтернативу пептидогликан с которым ванкомицин не связывается.[96]
Сегодня, S. aureus стал стойкий ко многим обычно используемым антибиотикам. В Великобритании только 2% всех S. aureus изоляты чувствительны к пенициллину, с аналогичной картиной во всем мире. Пенициллины, устойчивые к β-лактамазе (метициллин, оксациллин, клоксациллин и флуклоксациллин), были разработаны для лечения устойчивых к пенициллину S. aureus, и до сих пор используются в качестве лечения первой линии. Метициллин был первым использованным антибиотиком этого класса (он был представлен в 1959 году), но всего два года спустя был зарегистрирован первый случай метициллин-резистентности. Золотистый стафилококк (MRSA) был зарегистрирован в Англии.[97]
Несмотря на это, MRSA в целом оставался необычным обнаружением даже в больничных условиях до 1990-х годов, когда распространенность MRSA в больницах резко возросла, а сейчас это наблюдается. эндемичный.[98]
Инфекции MRSA как в больнице, так и в сообществе обычно лечат не-β-лактамными антибиотиками, такими как клиндамицин (линкозамин) и котримоксазол (также широко известный как триметоприм /сульфаметоксазол ). Устойчивость к этим антибиотикам также привела к использованию новых антиграмположительных антибиотиков широкого спектра действия, таких как линезолид, из-за его доступности в качестве перорального препарата. В настоящее время проводится лечение первой линии серьезных инвазивных инфекций, вызванных MRSA. гликопептид антибиотики (ванкомицин и тейкопланин ). С этими антибиотиками возникает ряд проблем, таких как необходимость внутривенного введения (пероральные препараты недоступны), токсичность и необходимость регулярного контроля уровня лекарств с помощью анализов крови. Кроме того, гликопептидные антибиотики не очень хорошо проникают в инфицированные ткани (это особенно важно при инфекциях головного мозга и мозговые оболочки И в эндокардит ). Гликопептиды нельзя использовать для лечения чувствительности к метициллину. S. aureus (MSSA), поскольку результаты хуже.[99]
Из-за высокого уровня устойчивости к пенициллинам и из-за способности MRSA развивать устойчивость к ванкомицину, Центры США по контролю и профилактике заболеваний опубликовал руководящие указания для соответствующего использования ванкомицина. В ситуациях, когда известно, что заболеваемость MRSA-инфекциями высока, лечащий врач может выбрать использование гликопептидного антибиотика до тех пор, пока не станет известна личность инфекционного организма. После подтверждения того, что инфекция вызвана метициллин-чувствительным штаммом S. aureusпри необходимости лечение можно изменить на флуклоксациллин или даже пенициллин.
Ванкомицин-устойчивый S. aureus (VRSA) - это штамм S. aureus который стал устойчивым к гликопептидам. Первый случай промежуточного соединения ванкомицина S. aureus (VISA) была зарегистрирована в Японии в 1996 году;[100]но первый случай S. aureus об истинной устойчивости к гликопептидным антибиотикам сообщалось только в 2002 году.[101]По состоянию на 2005 год в США было зарегистрировано три случая инфекции VRSA.[102]По крайней мере частично, устойчивость к противомикробным препаратам S. aureus можно объяснить его способностью к адаптации. Множественные двухкомпонентные пути передачи сигналов помогают S. aureus для экспрессии генов, необходимых для выживания в условиях антимикробного стресса.[103]
Перевозка
Около 33% населения США являются носителями S. aureus и около 2% несут MRSA.[104]
Перевозка S. aureus является важным источником внутрибольничная инфекция (также называемый нозокомиальным) и внебольничный MRSA. Несмотря на то что S. aureus может присутствовать на коже хозяина, большая часть его носительства проходит через передние ноздри носовых ходов[2] и в дальнейшем может присутствовать в ушах.[105] Способность носовых ходов к укрытию S. aureus является результатом комбинации ослабленного или дефектного иммунитета хозяина и способности бактерии уклоняться от врожденного иммунитета хозяина.[106] Носительство также связано с возникновением инфекций стафилококка.[107]
Инфекционный контроль
Распространение S. aureus (включая MRSA) обычно передается от человека к человеку, хотя недавно некоторые ветеринары обнаружили, что инфекция может передаваться через домашних животных,[108] считается, что загрязнение окружающей среды играет относительно менее важную роль.[109] Акцент на основных мытье рук методы, следовательно, эффективны для предотвращения его передачи. Использование персоналом одноразовых фартуков и перчаток снижает контакт кожи с кожей, что еще больше снижает риск передачи.
В последнее время множество случаев S. aureus были зарегистрированы в больницах по всей Америке. Передача возбудителя облегчается в медицинских учреждениях, где уровень гигиены у медицинских работников недостаточен. S. aureus это невероятно выносливая бактерия, как было показано в исследовании, в котором она выживала на полиэстере чуть менее трех месяцев;[110] polyester is the main material used in hospital privacy curtains.
The bacteria are transported on the hands of healthcare workers, who may pick them up from a seemingly healthy patient carrying a benign or commensal strain of S. aureus, and then pass it on to the next patient being treated. Introduction of the bacteria into the bloodstream can lead to various complications, including endocarditis, meningitis, and, if it is widespread, сепсис.
Этиловый спирт has proven to be an effective topical sanitizer against MRSA. Четвертичный аммоний can be used in conjunction with ethanol to increase the duration of the sanitizing action. The prevention of nosocomial infections involves routine and terminal cleaning. Nonflammable alcohol vapor in CO
2 NAV-CO2 systems have an advantage, as they do not attack metals or plastics used in medical environments, and do not contribute to antibacterial resistance.
An important and previously unrecognized means of community-associated MRSA colonization and transmission is during sexual contact.[111]
S. aureus is killed in one minute at 78 °C and in ten minutes at 64 °C but is resistant to замораживание.[112][113]
Certain strains of S. aureus have been described as being resistant to chlorine disinfection[114][115]
The use of mupirocin ointment can reduce the rate of infections due to nasal carriage of S. aureus.[116] There is limited evidence that nasal decomination of S. aureus carriers using antibiotics or antiseptics can reduce the rates of surgical site infections.[117]
| Top common bacterium in each industry | |
|---|---|
| Кейтеринг промышленность | Вибрион парагемолитический, S. aureus, Bacillus cereus |
| Медицинское промышленность | кишечная палочка, S. aureus, Синегнойная палочка[118] |
Исследование
As of 2015, no approved вакцина exists against S. aureus. Рано клинические испытания have been conducted for several vaccines candidates such as Nabi's StaphVax and PentaStaph, Intercell's / Merck's V710, VRi's SA75, and others.[119]
While some of these vaccines candidates have shown immune responses, other aggravated an infection by S. aureus. To date, none of these candidates provides protection against a S. aureus инфекционное заболевание. The development of Nabi's StaphVax was stopped in 2005 after phase III trials failed.[120] Intercell's first V710 vaccine variant was terminated during phase II/III after higher mortality and morbidity were observed among patients who developed S. aureus инфекционное заболевание.[121]
Nabi's enhanced S. aureus vaccines candidate PentaStaph was sold in 2011 to GlaxoSmithKline Biologicals S.A.[122] The current status of PentaStaph is unclear. А ВОЗ document indicates that PentaStaph failed in the phase III trial stage.[123]
В 2010, GlaxoSmithKline начал phase 1 слепое исследование to evaluate its GSK2392103A vaccine.[124] As of 2016, this vaccine is no longer under active development.[125]
Pfizer's S. aureus four-antigen vaccine SA4Ag was granted обозначение ускоренного пути США Управление по контролю за продуктами и лекарствами в феврале 2014 г.[126] In 2015, Pfizer has commenced a phase 2b trial regarding the SA4Ag vaccine.[127] Phase 1 results published in February 2017 showed a very robust and secure immunogenicity of SA4Ag.[128]
In 2015, Novartis Vaccines and Diagnostics, a former division of Новартис and now part of GlaxoSmithKline, published promising pre-clinical results of their four-component Золотистый стафилококк vaccine, 4C-staph.[129]
Рекомендации
- ^ Masalha M, Borovok I, Schreiber R, Aharonowitz Y, Cohen G (December 2001). "Analysis of transcription of the Staphylococcus aureus aerobic class Ib and anaerobic class III ribonucleotide reductase genes in response to oxygen". Журнал бактериологии. 183 (24): 7260–72. Дои:10.1128/JB.183.24.7260-7272.2001. ЧВК 95576. PMID 11717286.
- ^ а б c Kluytmans J, van Belkum A, Verbrugh H (июль 1997 г.). "Nasal carriage of Золотистый стафилококк: epidemiology, underlying mechanisms, and associated risks". Обзоры клинической микробиологии. 10 (3): 505–20. Дои:10.1128 / CMR.10.3.505. ЧВК 172932. PMID 9227864.
- ^ а б c d е ж грамм час я Tong SY, Davis JS, Eichenberger E, Holland TL, Fowler VG (July 2015). "Staphylococcus aureus infections: epidemiology, pathophysiology, clinical manifestations, and management". Обзоры клинической микробиологии. 28 (3): 603–61. Дои:10.1128/CMR.00134-14. ЧВК 4451395. PMID 26016486.
- ^ Cole AM, Tahk S, Oren A, Yoshioka D, Kim YH, Park A, Ganz T (November 2001). "Determinants of Золотистый стафилококк nasal carriage". Клинико-диагностическая лаборатория иммунологии. 8 (6): 1064–9. Дои:10.1128/CDLI.8.6.1064-1069.2001. ЧВК 96227. PMID 11687441.
- ^ Сенок А.С., Верстрален Х., Теммерман М., Ботта Г.А. (октябрь 2009 г.). "Probiotics for the treatment of bacterial vaginosis". Кокрановская база данных систематических обзоров (4): CD006289. Дои:10.1002 / 14651858.CD006289.pub2. PMID 19821358.
- ^ Hoffman B (2012). Гинекология Вильямса (2-е изд.). Нью-Йорк: McGraw-Hill Medical. п. 65. ISBN 978-0071716727.
- ^ а б "Staphylococcal Infections". MedlinePlus [Internet]. Bethesda, MD: National Library of Medicine, USA.
Skin infections are the most common. They can look like pimples or boils.
- ^ Bowersox J (27 May 1999). "Experimental Staph Vaccine Broadly Protective in Animal Studies". НАЦИОНАЛЬНЫЕ ИНСТИТУТЫ ЗДРАВООХРАНЕНИЯ США. Архивировано из оригинал 5 мая 2007 г.. Получено 28 июля 2007.
- ^ а б Schlecht LM, Peters BM, Krom BP, Freiberg JA, Hänsch GM, Filler SG, Jabra-Rizk MA, Shirtliff ME (January 2015). "Systemic Золотистый стафилококк infection mediated by Candida albicans hyphal invasion of mucosal tissue". Микробиология. 161 (Pt 1): 168–181. Дои:10.1099/mic.0.083485-0. ЧВК 4274785. PMID 25332378.
- ^ Orent W (2006). "A Brief History of Staph". Proto Magazine.
- ^ Fitzgerald JR, Sturdevant DE, Mackie SM, Gill SR, Musser JM (2001). "Evolutionary genomics of Золотистый стафилококк: insights into the origin of methicillin resistant strains and the toxic shock syndrome epidemic". Труды Национальной академии наук. 98 (15): 8821–8826. Bibcode:2001PNAS...98.8821F. Дои:10.1073/pnas.161098098. ЧВК 37519. PMID 11447287.CS1 maint: несколько имен: список авторов (связь)
- ^ а б Lindsay JA (2010). "Genomic variation and evolution of Золотистый стафилококк". Международный журнал медицинской микробиологии. 300 (2–3): 98–103. Дои:10.1016/j.ijmm.2009.08.013. PMID 19811948.
- ^ Fitzgerald JR (2014). "Эволюция Золотистый стафилококк during human colonization and infection". Инфекция, генетика и эволюция. 21: 542–547. Дои:10.1016/j.meegid.2013.04.020. PMID 23624187.
- ^ Van B, Melles D, Nouwen J, Van L, Van W, Vos M, Verbrugh H (2009). "Co-evolutionary aspects of human colonisation and infection by Золотистый стафилококк". Инфекция, генетика и эволюция. 9 (1): 32–47. Дои:10.1016/j.meegid.2008.09.012. PMID 19000784.CS1 maint: несколько имен: список авторов (связь)
- ^ "Staphylococcus". Dictionary.com Несокращенный. Случайный дом. "aureus". Dictionary.com Несокращенный. Случайный дом.
- ^ "staphylococcus – definition of staphylococcus in English from the Oxford dictionary". OxfordDictionaries.com. Получено 20 января 2016. "aureus – definition of aureus in English from the Oxford dictionary". OxfordDictionaries.com. Получено 20 января 2016.
- ^ "PATHOGEN SAFETY DATA SHEET – INFECTIOUS SUBSTANCES." Staphylococcus cells have a diameter of 0.7–1.2 um. Staphylococcus Aureus. Public Health Agency of Canada, 2011. Web
- ^ "Canadian Centre for Occupational Health and Safety". Получено 8 апреля 2016.
- ^ а б Райан К.Дж., Рэй К.Г., ред. (2004). Шеррис Медицинская микробиология (4-е изд.). Макгроу Хилл. ISBN 978-0-8385-8529-0.
- ^ Varrone JJ, de Mesy Bentley KL, Bello-Irizarry SN, Nishitani K, Mack S, Hunter JG, Kates SL, Daiss JL, Schwarz EM (October 2014). "Passive immunization with anti-glucosaminidase monoclonal antibodies protects mice from implant-associated osteomyelitis by mediating opsonophagocytosis of Staphylococcus aureus megaclusters". Журнал ортопедических исследований. 32 (10): 1389–96. Дои:10.1002/jor.22672. ЧВК 4234088. PMID 24992290.
- ^ PreTest, Surgery, 12th ed., p.88
- ^ Matthews KR, Roberson J, Gillespie BE, Luther DA, Oliver SP (1997). "Identification and Differentiation of Coagulase-Negative Золотистый стафилококк by Polymerase Chain Reaction". Журнал защиты пищевых продуктов. 60 (6): 686–8. Дои:10.4315/0362-028X-60.6.686. PMID 31195568.
- ^ Morikawa K, Takemura AJ, Inose Y, Tsai M, Nguyen T, Ohta T, Msadek T (2012). "Expression of a cryptic secondary sigma factor gene unveils natural competence for DNA transformation in Staphylococcus aureus". Патогены PLOS. 8 (11): e1003003. Дои:10.1371/journal.ppat.1003003. ЧВК 3486894. PMID 23133387.
- ^ Fagerlund A, Granum PE, Håvarstein LS (November 2014). "Staphylococcus aureus competence genes: mapping of the SigH, ComK1 and ComK2 regulons by transcriptome sequencing". Молекулярная микробиология. 94 (3): 557–79. Дои:10.1111/mmi.12767. PMID 25155269. S2CID 1568023.
- ^ а б Schenck LP, Surette MG, Bowdish DM (November 2016). "Composition and immunological significance of the upper respiratory tract microbiota". Письма FEBS. 590 (21): 3705–3720. Дои:10.1002/1873-3468.12455. ЧВК 7164007. PMID 27730630.
- ^ Wollina U (2017). "Microbiome in atopic dermatitis". Клиническая, косметическая и исследовательская дерматология. 10: 51–56. Дои:10.2147/CCID.S130013. ЧВК 5327846. PMID 28260936.
- ^ Otto M (April 2010). "Staphylococcus colonization of the skin and antimicrobial peptides". Обзор дерматологии. 5 (2): 183–195. Дои:10.1586/edm.10.6. ЧВК 2867359. PMID 20473345.
- ^ Kuehnert MJ, Hill HA, Kupronis BA, Tokars JI, Solomon SL, Jernigan DB (June 2005). "Methicillin-resistant-Staphylococcus aureus hospitalizations, United States". Возникающие инфекционные заболевания. 11 (6): 868–72. Дои:10.3201/eid1106.040831. ЧВК 3367609. PMID 15963281.
- ^ Kavanaugh JS, Horswill AR (June 2016). "Impact of Environmental Cues on Staphylococcal Quorum Sensing and Biofilm Development". Журнал биологической химии (Рассмотрение). 291 (24): 12556–64. Дои:10.1074/jbc.R116.722710. ЧВК 4933443. PMID 27129223.
- ^ "Staphylococcus aureus in Healthcare Settings | HAI | CDC". www.cdc.gov. Получено 19 апреля 2017.
- ^ Curran JP, Al-Salihi FL (August 1980). "Neonatal staphylococcal scalded skin syndrome: massive outbreak due to an unusual phage type". Педиатрия. 66 (2): 285–90. PMID 6447271.
- ^ Американская академия дерматологии (Февраль 2013), «Пять вещей, которые должны задать вопросы врачам и пациентам», Мудрый выбор: инициатива Фонд ABIM, Американская академия дерматологии, получено 5 декабря 2013
- ^ George SM, Karanovic S, Harrison DA, Rani A, Birnie AJ, Bath-Hextall FJ, et al. (Октябрь 2019 г.). "Interventions to reduce Staphylococcus aureus in the management of eczema". Кокрановская база данных систематических обзоров. 2019 (10). Дои:10.1002/14651858.CD003871.pub3. ЧВК 6818407. PMID 31684694.
- ^ Hon KL, Wang SS, Lee KK, Lee VW, Leung TF, Ip M (July 2012). "Combined antibiotic/corticosteroid cream in the empirical treatment of moderate to severe eczema: friend or foe?". Журнал лекарственных средств в дерматологии. 11 (7): 861–4. PMID 22777230.
- ^ Kobayashi T, Glatz M, Horiuchi K, Kawasaki H, Akiyama H, Kaplan DH, et al. (Апрель 2015 г.). "Dysbiosis and Staphylococcus aureus Colonization Drives Inflammation in Atopic Dermatitis". Иммунитет. 42 (4): 756–66. Дои:10.1016/j.immuni.2015.03.014. ЧВК 4407815. PMID 25902485.
- ^ Nakatsuji T, Chen TH, Two AM, Chun KA, Narala S, Geha RS, et al. (Ноябрь 2016 г.). "Staphylococcus aureus Exploits Epidermal Barrier Defects in Atopic Dermatitis to Trigger Cytokine Expression". Журнал следственной дерматологии. 136 (11): 2192–2200. Дои:10.1016/j.jid.2016.05.127. ЧВК 5103312. PMID 27381887.
- ^ "Staphylococcal Food Poisoning". cdc.gov. hhs.gov. 4 октября 2016 г.. Получено 23 октября 2016.
- ^ "Staphylococcus." Foodsafety.gov, U.S. Department of Health and Human Services, https://www.foodsafety.gov/poisoning/causes/bacteriaviruses/staphylococcus/.
- ^ "Staphylococcal Food Poisoning." Food Safety, Centers for Disease Control and Prevention, 4 October 2016, https://www.cdc.gov/foodsafety/diseases/staphylococcal.html.
- ^ Woodson J. "Centers for disease control and prevention". Безопасности пищевых продуктов. В архиве из оригинала 8 февраля 2016 г.. Получено 24 октября 2017.
- ^ а б c d Rasmussen RV, Fowler VG, Skov R, Bruun NE (January 2011). "Future challenges and treatment of Staphylococcus aureus bacteremia with emphasis on MRSA". Будущая микробиология. 6 (1): 43–56. Дои:10.2217/fmb.10.155. ЧВК 3031962. PMID 21162635.
- ^ Zago CE, Silva S, Sanitá PV, Barbugli PA, Dias CM, Lordello VB, Vergani CE (2015). "Dynamics of biofilm formation and the interaction between Candida albicans and methicillin-susceptible (MSSA) and -resistant Staphylococcus aureus (MRSA)". PLOS ONE. 10 (4): e0123206. Bibcode:2015PLoSO..1023206Z. Дои:10.1371/journal.pone.0123206. ЧВК 4395328. PMID 25875834.
- ^ а б Nandakumar V, Chittaranjan S, Kurian VM, Doble M (2013). "Characteristics of bacterial biofilm associated with implant material in clinical practice". Полимерный журнал. 45 (2): 137–152. Дои:10.1038/pj.2012.130.
- ^ а б c d е ж грамм Archer NK, Mazaitis MJ, Costerton JW, Leid JG, Powers ME, Shirtliff ME (1 September 2011). "Staphylococcus aureus biofilms: properties, regulation, and roles in human disease". Вирулентность. 2 (5): 445–59. Дои:10.4161/viru.2.5.17724. ЧВК 3322633. PMID 21921685.
- ^ Chung PY, Toh YS (April 2014). "Anti-biofilm agents: recent breakthrough against multi-drug resistant Staphylococcus aureus". Патогены и болезни. 70 (3): 231–9. Дои:10.1111/2049-632x.12141. PMID 24453168.
- ^ Hogan S, Zapotoczna M, Stevens NT, Humphreys H, O'Gara JP, O'Neill E (June 2017). "Potential use of targeted enzymatic agents in the treatment of Staphylococcus aureus biofilm-related infections". Журнал госпитальной инфекции. 96 (2): 177–182. Дои:10.1016/j.jhin.2017.02.008. PMID 28351512.
- ^ а б Boost MV, O'Donoghue MM, James A (July 2008). "Prevalence of Staphylococcus aureus carriage among dogs and their owners". Эпидемиология и инфекция. 136 (7): 953–64. Дои:10.1017/S0950268807009326. ЧВК 2870875. PMID 17678561.
- ^ Hanselman BA, Kruth SA, Rousseau J, Weese JS (September 2009). "Coagulase positive staphylococcal colonization of humans and their household pets". Канадский ветеринарный журнал. 50 (9): 954–8. ЧВК 2726022. PMID 19949556.
- ^ Burton S, Reid-Smith R, McClure JT, Weese JS (August 2008). "Staphylococcus aureus colonization in healthy horses in Atlantic Canada". Канадский ветеринарный журнал. 49 (8): 797–9. ЧВК 2465786. PMID 18978975.
- ^ "Staphylococcosis, Staphylococcal Arthritis, Bumble Foot". The Poultry Site. Получено 22 октября 2013.
- ^ Boost MV, O'Donoghue MM, James A (2008). "Prevalence of Staphylococcus aureus carriage among dogs and their owners". Эпидемиология и инфекция. 136 (7): 953–64. Дои:10.1017/s0950268807009326. HDL:10397/7558. ЧВК 2870875. PMID 17678561.CS1 maint: несколько имен: список авторов (связь)
- ^ Cenci-Goga BT, Karama M, Rossitto PV, Morgante RA, Cullor JS (September 2003). "Enterotoxin production by Staphylococcus aureus isolated from mastitic cows". Журнал защиты пищевых продуктов. 66 (9): 1693–6. Дои:10.4315/0362-028X-66.9.1693. PMID 14503727.
- ^ Medical Laboratory Manual For Tropical Countries vol two
- ^ Dinges MM, Orwin PM, Schlievert PM (January 2000). "Exotoxins of Staphylococcus aureus". Обзоры клинической микробиологии. 13 (1): 16–34, table of contents. Дои:10.1128/cmr.13.1.16. ЧВК 88931. PMID 10627489.
- ^ Jarraud S, Peyrat MA, Lim A, Tristan A, Bes M, Mougel C, Etienne J, Vandenesch F, Bonneville M, Lina G (January 2001). "egc, a highly prevalent operon of enterotoxin gene, forms a putative nursery of superantigens in Staphylococcus aureus". Журнал иммунологии. 166 (1): 669–77. Дои:10.4049/jimmunol.166.1.669. PMID 11123352.
- ^ а б Becker K, Friedrich AW, Lubritz G, Weilert M, Peters G, Von Eiff C (April 2003). "Prevalence of genes encoding pyrogenic toxin superantigens and exfoliative toxins among strains of Staphylococcus aureus isolated from blood and nasal specimens". Журнал клинической микробиологии. 41 (4): 1434–9. Дои:10.1128/jcm.41.4.1434-1439.2003. ЧВК 153929. PMID 12682126.
- ^ Lina G, Piémont Y, Godail-Gamot F, Bes M, Peter MO, Gauduchon V, Vandenesch F, Etienne J (November 1999). "Involvement of Panton-Valentine leukocidin-producing Staphylococcus aureus in primary skin infections and pneumonia". Клинические инфекционные болезни. 29 (5): 1128–32. Дои:10.1086/313461. PMID 10524952.
- ^ Gillet Y, Issartel B, Vanhems P, Fournet JC, Lina G, Bes M, Vandenesch F, Piémont Y, Brousse N, Floret D, Etienne J (March 2002). "Association between Staphylococcus aureus strains carrying gene for Panton-Valentine leukocidin and highly lethal necrotising pneumonia in young immunocompetent patients". Ланцет. 359 (9308): 753–9. Дои:10.1016/S0140-6736(02)07877-7. PMID 11888586. S2CID 20400336. В качестве PDF В архиве 14 июля 2014 г. Wayback Machine
- ^ Kim S, Reyes D, Beaume M, Francois P, Cheung A (2014). "Contribution of teg49 small RNA in the 5' upstream transcriptional region of sarA to virulence in Staphylococcus aureus". Инфекция и иммунитет. 82 (10): 4369–4379. Дои:10.1128/iai.02002-14. ЧВК 4187880. PMID 25092913.CS1 maint: несколько имен: список авторов (связь)
- ^ Chevalier C, Boisset S, Romilly C, Masquida B, Fechter P, Geissmann T, Vandenesch F, Romby P (March 2010). "Staphylococcus aureus RNAIII binds to two distant regions of coa mRNA to arrest translation and promote mRNA degradation". Патогены PLOS. 6 (3): e1000809. Дои:10.1371/journal.ppat.1000809. ЧВК 2837412. PMID 20300607.
- ^ Chabelskaya S, Gaillot O, Felden B (June 2010). "A Staphylococcus aureus small RNA is required for bacterial virulence and regulates the expression of an immune-evasion molecule". Патогены PLOS. 6 (6): e1000927. Дои:10.1371/journal.ppat.1000927. ЧВК 2880579. PMID 20532214.
- ^ Le Pabic H, Germain-Amiot N, Bordeau V, Felden B (October 2015). "A bacterial regulatory RNA attenuates virulence, spread and human host cell phagocytosis". Исследования нуклеиновых кислот. 43 (19): 9232–48. Дои:10.1093/nar/gkv783. ЧВК 4627067. PMID 26240382.
- ^ Mauro T, Rouillon A, Felden B (December 2016). "Insights into the regulation of small RNA expression: SarA represses the expression of two sRNAs in Staphylococcus aureus". Исследования нуклеиновых кислот. 44 (21): 10186–10200. Дои:10.1093/nar/gkw777. ЧВК 5137438. PMID 27596601.
- ^ Bohn C, Rigoulay C, Chabelskaya S, Sharma CM, Marchais A, Skorski P, Borezée-Durant E, Barbet R, Jacquet E, Jacq A, Gautheret D, Felden B, Vogel J, Bouloc P (October 2010). "Experimental discovery of small RNAs in Staphylococcus aureus reveals a riboregulator of central metabolism". Исследования нуклеиновых кислот. 38 (19): 6620–36. Дои:10.1093/nar/gkq462. ЧВК 2965222. PMID 20511587.
- ^ Sayed N, Jousselin A, Felden B (December 2011). "A cis-antisense RNA acts in trans in Staphylococcus aureus to control translation of a human cytolytic peptide" (PDF). Структурная и молекулярная биология природы. 19 (1): 105–12. Дои:10.1038/nsmb.2193. PMID 22198463. S2CID 8217681.
- ^ Morrison JM, Miller EW, Benson MA, Alonzo F, Yoong P, Torres VJ, Hinrichs SH, Dunman PM (June 2012). "Characterization of SSR42, a novel virulence factor regulatory RNA that contributes to the pathogenesis of a Staphylococcus aureus USA300 representative". Журнал бактериологии. 194 (11): 2924–38. Дои:10.1128/JB.06708-11. ЧВК 3370614. PMID 22493015.
- ^ Xue T, Zhang X, Sun H, Sun B (February 2014). "ArtR, a novel sRNA of Staphylococcus aureus, regulates α-toxin expression by targeting the 5' UTR of sarT mRNA". Медицинская микробиология и иммунология. 203 (1): 1–12. Дои:10.1007/s00430-013-0307-0. PMID 23955428. S2CID 18371872.
- ^ Kim S, Reyes D, Beaume M, Francois P, Cheung A (October 2014). "Contribution of teg49 small RNA in the 5' upstream transcriptional region of sarA to virulence in Staphylococcus aureus". Инфекция и иммунитет. 82 (10): 4369–79. Дои:10.1128/IAI.02002-14. ЧВК 4187880. PMID 25092913.
- ^ а б Ruiz de los Mozos I, Vergara-Irigaray M, Segura V, Villanueva M, Bitarte N, Saramago M, Domingues S, Arraiano CM, Fechter P, Romby P, Valle J, Solano C, Lasa I, Toledo-Arana A (2013). "Base pairing interaction between 5'- and 3'-UTRs controls icaR mRNA translation in Staphylococcus aureus". PLOS Genetics. 9 (12): e1004001. Дои:10.1371/journal.pgen.1004001. ЧВК 3868564. PMID 24367275.
- ^ Arciola CR, Campoccia D, Speziale P, Montanaro L, Costerton JW (September 2012). "Biofilm formation in Staphylococcus implant infections. A review of molecular mechanisms and implications for biofilm-resistant materials". Биоматериалы. 33 (26): 5967–82. Дои:10.1016/j.biomaterials.2012.05.031. PMID 22695065.
- ^ а б Vidyasagar, A. (2016). What Are Biofilms? Живая наука.
- ^ de la Fuente-Núñez C, Reffuveille F, Fernández L, Hancock RE (October 2013). "Bacterial biofilm development as a multicellular adaptation: antibiotic resistance and new therapeutic strategies". Текущее мнение в микробиологии. 16 (5): 580–9. Дои:10.1016/j.mib.2013.06.013. PMID 23880136.
- ^ McLaughlin RA, Hoogewerf AJ (August 2006). "Interleukin-1beta-induced growth enhancement of Staphylococcus aureus occurs in biofilm but not planktonic cultures". Микробный патогенез. 41 (2–3): 67–79. Дои:10.1016/j.micpath.2006.04.005. PMID 16769197.
- ^ Schneewind O, Fowler A, Faull KF (April 1995). "Structure of the cell wall anchor of surface proteins in Staphylococcus aureus". Наука. 268 (5207): 103–6. Bibcode:1995Sci...268..103S. Дои:10.1126/science.7701329. PMID 7701329.
- ^ Patel AH, Nowlan P, Weavers ED, Foster T (December 1987). "Virulence of protein A-deficient and alpha-toxin-deficient mutants of Staphylococcus aureus isolated by allele replacement". Инфекция и иммунитет. 55 (12): 3103–10. Дои:10.1128/IAI.55.12.3103-3110.1987. ЧВК 260034. PMID 3679545.
- ^ Zhu J, Lu C, Standland M, Lai E, Moreno GN, Umeda A, Jia X, Zhang Z (February 2008). "Single mutation on the surface of Staphylococcus aureus Sortase A can disrupt its dimerization". Биохимия. 47 (6): 1667–74. Дои:10.1021/bi7014597. PMID 18193895.
- ^ а б Clauditz A, Resch A, Wieland KP, Peschel A, Götz F (August 2006). "Staphyloxanthin plays a role in the fitness of Staphylococcus aureus and its ability to cope with oxidative stress". Инфекция и иммунитет. 74 (8): 4950–3. Дои:10.1128/IAI.00204-06. ЧВК 1539600. PMID 16861688.
- ^ а б Liu GY, Essex A, Buchanan JT, Datta V, Hoffman HM, Bastian JF, Fierer J, Nizet V (July 2005). "Staphylococcus aureus golden pigment impairs neutrophil killing and promotes virulence through its antioxidant activity". Журнал экспериментальной медицины. 202 (2): 209–15. Дои:10.1084/jem.20050846. ЧВК 2213009. PMID 16009720.
- ^ Liu CI, Liu GY, Song Y, Yin F, Hensler ME, Jeng WY, Nizet V, Wang AH, Oldfield E (March 2008). "A cholesterol biosynthesis inhibitor blocks Staphylococcus aureus virulence". Наука. 319 (5868): 1391–4. Bibcode:2008Sci...319.1391L. Дои:10.1126/science.1153018. ЧВК 2747771. PMID 18276850.
- ^ Krause L. "Staphylococcus Aureus food poisoning". healthline. Получено 24 октября 2017.
- ^ Франсуа П., Шренцель Дж. (2008). "Rapid Diagnosis and Typing of Золотистый стафилококк". Staphylococcus: Molecular Genetics. Caister Academic Press. ISBN 978-1-904455-29-5.
- ^ Маккей И.М., изд. (2007). ПЦР в реальном времени в микробиологии: от диагностики до характеристики. Caister Academic Press. ISBN 978-1-904455-18-9.
- ^ а б c Deurenberg RH, Stobberingh EE (December 2008). "The evolution of Staphylococcus aureus". Инфекция, генетика и эволюция. 8 (6): 747–63. Дои:10.1016/j.meegid.2008.07.007. PMID 18718557.
- ^ Aires de Sousa M, Conceição T, Simas C, de Lencastre H (October 2005). "Comparison of genetic backgrounds of methicillin-resistant and -susceptible Staphylococcus aureus isolates from Portuguese hospitals and the community". Журнал клинической микробиологии. 43 (10): 5150–7. Дои:10.1128/JCM.43.10.5150-5157.2005. ЧВК 1248511. PMID 16207977.
- ^ а б c Kim J (2009). "Understanding the Evolution of Methicillin-Resistant Staphylococcus aureus". Информационный бюллетень по клинической микробиологии. 31 (3): 17–23. Дои:10.1016/j.clinmicnews.2009.01.002.
- ^ Korzeniowski O, Sande MA (October 1982). "Combination antimicrobial therapy for Staphylococcus aureus endocarditis in patients addicted to parenteral drugs and in nonaddicts: A prospective study". Анналы внутренней медицины. 97 (4): 496–503. Дои:10.7326/0003-4819-97-4-496. PMID 6751182.
- ^ Bayer AS, Bolger AF, Taubert KA, Wilson W, Steckelberg J, Karchmer AW, Levison M, Chambers HF, Dajani AS, Gewitz MH, Newburger JW, Gerber MA, Shulman ST, Pallasch TJ, Gage TW, Ferrieri P (1998). "Diagnosis and management of infective endocarditis and its complications". Тираж. 98 (25): 2936–48. Дои:10.1161/01.CIR.98.25.2936. PMID 9860802.
- ^ Косгроув С.Е., Вильяни Г.А., Фаулер В.Г., Абрутин Э., Кори Г.Р., Левин Д.П., Рупп М.Э., Чемберс Х.Ф., Карчмер А.В., Бушер Х.В. (март 2009 г.). «Первоначальные низкие дозы гентамицина при бактериемии и эндокардите Staphylococcus aureus являются нефротоксичными». Клинические инфекционные болезни. 48 (6): 713–21. Дои:10.1086/597031. PMID 19207079.
- ^ Thwaites GE, Scarborough M, Szubert A, Nsutebu E, Tilley R, Greig J, Wyllie SA, Wilson P, Auckland C, Cairns J, Ward D, Lal P, Guleri A, Jenkins N, Sutton J, Wiselka M, Armando GR, Graham C, Chadwick PR, Barlow G, Gordon NC, Young B, Meisner S, McWhinney P, Price DA, Harvey D, Nayar D, Jeyaratnam D, Planche T, Minton J, Hudson F, Hopkins S, Williams J, Török ME, Llewelyn MJ, Edgeworth JD, Walker AS (February 2018). "Adjunctive rifampicin for Staphylococcus aureus bacteraemia (ARREST): a multicentre, randomised, double-blind, placebo-controlled trial". Ланцет. 391 (10121): 668–678. Дои:10.1016/S0140-6736(17)32456-X. ЧВК 5820409. PMID 29249276.
- ^ Chambers HF (2001). "The changing epidemiology of Staphylococcus aureus?". Возникающие инфекционные заболевания. 7 (2): 178–82. Дои:10.3201/eid0702.010204. ЧВК 2631711. PMID 11294701.
- ^ Bonomo RA, Van Zile PS, Li Q, Shermock KM, McCormick WG, Kohut B (October 2007). "Topical triple-antibiotic ointment as a novel therapeutic choice in wound management and infection prevention: a practical perspective". Экспертная оценка противоинфекционной терапии. 5 (5): 773–82. Дои:10.1586/14787210.5.5.773. PMID 17914912. S2CID 31594289.
- ^ Jamrozy D, Coll F, Mather AE, Harris SR, Harrison EM, MacGowan A, et al. (Сентябрь 2017 г.). "Evolution of mobile genetic element composition in an epidemic methicillin-resistant Staphylococcus aureus: temporal changes correlated with frequent loss and gain events". BMC Genomics. 18 (1): 684. Дои:10.1186/s12864-017-4065-z. ЧВК 5584012. PMID 28870171.
- ^ Pozzi C, Waters EM, Rudkin JK, Schaeffer CR, Lohan AJ, Tong P, et al. (5 April 2012). Sullam PM (ed.). "Methicillin resistance alters the biofilm phenotype and attenuates virulence in Staphylococcus aureus device-associated infections". PLoS Патогены. 8 (4): e1002626. Дои:10.1371/journal.ppat.1002626. ЧВК 3320603. PMID 22496652.
- ^ Carter AP, Clemons WM, Brodersen DE, Morgan-Warren RJ, Wimberly BT, Ramakrishnan V (September 2000). "Functional insights from the structure of the 30S ribosomal subunit and its interactions with antibiotics". Природа. 407 (6802): 340–8. Bibcode:2000Natur.407..340C. Дои:10.1038/35030019. PMID 11014183. S2CID 4408938.
- ^ Sakon J, Liao HH, Kanikula AM, Benning MM, Rayment I, Holden HM (November 1993). "Molecular structure of kanamycin nucleotidyltransferase determined to 3.0-A resolution". Биохимия. 32 (45): 11977–84. Дои:10.1021/bi00096a006. PMID 8218273.
- ^ Arthur M, Courvalin P (August 1993). "Genetics and mechanisms of glycopeptide resistance in enterococci". Противомикробные препараты и химиотерапия. КАК М. 37 (8): 1563–71. Дои:10.1128/AAC.37.8.1563. ЧВК 188020. PMID 8215264.
- ^ Jevons MP (1961). "Celbenin-resistant staphylococci". BMJ. 1 (5219): 124–5. Дои:10.1136/bmj.1.5219.124-a. ЧВК 1952878.
- ^ Johnson AP, Aucken HM, Cavendish S, Ganner M, Wale MC, Warner M, Livermore DM, Cookson BD (July 2001). "Dominance of EMRSA-15 and −16 among MRSA causing nosocomial bacteraemia in the UK: analysis of isolates from the European Antimicrobial Resistance Surveillance System (EARSS)". Журнал антимикробной химиотерапии. 48 (1): 143–4. Дои:10.1093/jac/48.1.143. PMID 11418528.
- ^ [требуется проверка ]Blot SI, Vandewoude KH, Hoste EA, Colardyn FA (October 2002). "Outcome and attributable mortality in critically Ill patients with bacteremia involving methicillin-susceptible and methicillin-resistant Staphylococcus aureus". Архивы внутренней медицины. 162 (19): 2229–35. Дои:10.1001/archinte.162.19.2229. PMID 12390067.
- ^ Hiramatsu K, Hanaki H, Ino T, Yabuta K, Oguri T, Tenover FC (July 1997). "Methicillin-resistant Staphylococcus aureus clinical strain with reduced vancomycin susceptibility" (PDF). Журнал антимикробной химиотерапии. 40 (1): 135–6. Дои:10.1093/jac/40.1.135. PMID 9249217.
- ^ Chang S, Sievert DM, Hageman JC, Boulton ML, Tenover FC, Downes FP, Shah S, Rudrik JT, Pupp GR, Brown WJ, Cardo D, Fridkin SK (April 2003). "Infection with vancomycin-resistant Staphylococcus aureus containing the vanA resistance gene". Медицинский журнал Новой Англии. 348 (14): 1342–7. Дои:10.1056/NEJMoa025025. PMID 12672861.
- ^ Menichetti F (May 2005). "Current and emerging serious Gram-positive infections". Клиническая микробиология и инфекции. 11 Suppl 3 (Suppl 3): 22–8. Дои:10.1111/j.1469-0691.2005.01138.x. PMID 15811021.
- ^ Sengupta M, Jain V, Wilkinson BJ, Jayaswal RK (June 2012). "Chromatin immunoprecipitation identifies genes under direct VraSR regulation in Staphylococcus aureus". Канадский журнал микробиологии. 58 (6): 703–8. Дои:10.1139/w2012-043. PMID 22571705.
- ^ "General Information: Community acquired MRSA". CDC. 25 March 2016.
- ^ Campos A, Arias A, Betancor L, Rodríguez C, Hernández AM, López Aguado D, Sierra A (July 1998). "Study of common aerobic flora of human cerumen". Журнал ларингологии и отологии. 112 (7): 613–6. Дои:10.1017/s002221510014126x. PMID 9775288.
- ^ Quinn GA, Cole AM (September 2007). "Suppression of innate immunity by a nasal carriage strain of Staphylococcus aureus increases its colonization on nasal epithelium". Иммунология. 122 (1): 80–9. Дои:10.1111/j.1365-2567.2007.02615.x. ЧВК 2265977. PMID 17472720.
- ^ Wertheim HF, Melles DC, Vos MC, van Leeuwen W, van Belkum A, Verbrugh HA, Nouwen JL (December 2005). "The role of nasal carriage in Staphylococcus aureus infections". Ланцет. Инфекционные заболевания. 5 (12): 751–62. Дои:10.1016/S1473-3099(05)70295-4. PMID 16310147.
- ^ Sing A, Tuschak C, Hörmansdorfer S (March 2008). "Methicillin-resistant Staphylococcus aureus in a family and its pet cat". Медицинский журнал Новой Англии. 358 (11): 1200–1. Дои:10.1056/NEJMc0706805. PMID 18337614.
- ^ Munir MT, Pailhories H, Eveillard M, Irle M, Aviat F, Federighi M, Belloncle C (August 2020). "Quercus petraea)". Антибиотики. 9 (9): 535. Дои:10.3390/antibiotics9090535. ЧВК 7558063. PMID 32847132.
- ^ Neely AN, Maley MP (February 2000). "Survival of enterococci and staphylococci on hospital fabrics and plastic". Журнал клинической микробиологии. 38 (2): 724–6. Дои:10.1128/JCM.38.2.724-726.2000. ЧВК 86187. PMID 10655374.
- ^ Cook HA, Furuya EY, Larson E, Vasquez G, Lowy FD (February 2007). "Heterosexual transmission of community-associated methicillin-resistant Staphylococcus aureus". Клинические инфекционные болезни. 44 (3): 410–3. Дои:10.1086/510681. PMID 17205449.
- ^ Shafiei Y, Razavilar V, Javadi A (2011). "Thermal Death Time of Золотистый стафилококк (PTCC=29213) and Staphylococcus Epidermidis (PTCC=1435) in Distilled Water" (PDF). Австралийский журнал фундаментальных и прикладных наук. 5 (11): 1551–4.
- ^ Wu X, Su YC (August 2014). "Effects of frozen storage on survival of Staphylococcus aureus and enterotoxin production in precooked tuna meat". Журнал пищевой науки. 79 (8): M1554-9. Дои:10.1111/1750-3841.12530. PMID 25039601.
- ^ Bolton KJ, Dodd CE, Mead GC, Waites WM (1988). "Chlorine resistance of strains of Staphylococcus aureus isolated from poultry processing plants". Письма по прикладной микробиологии. 6 (2): 31–34. Дои:10.1111/j.1472-765X.1988.tb01208.x. S2CID 84137649.
- ^ Mead GC, Adams BW (1986). "Chlorine resistance of Staphylococcus aureus isolated from turkeys and turkey products". Письма по прикладной микробиологии. 3 (6): 131–133. Дои:10.1111/j.1472-765X.1986.tb01566.x. S2CID 86676949.
- ^ van Rijen M, Bonten M, Wenzel R, Kluytmans J, et al. (Cochrane Wounds Group) (October 2008). "Mupirocin ointment for preventing Staphylococcus aureus infections in nasal carriers". Кокрановская база данных систематических обзоров (4): CD006216. Дои:10.1002/14651858.CD006216.pub2. PMID 18843708.
- ^ Liu Z, Norman G, Iheozor-Ejiofor Z, Wong JK, Crosbie EJ, Wilson P, et al. (Cochrane Wounds Group) (May 2017). "Nasal decontamination for the prevention of surgical site infection in Staphylococcus aureus carriers". Кокрановская база данных систематических обзоров. 5: CD012462. Дои:10.1002/14651858.CD012462.pub2. ЧВК 6481881. PMID 28516472.
- ^ "Food standard agency".
- ^ "A Shot Against MRSA?" (PDF). Ресурсы на будущее. 20 апреля 2009 г.. Получено 7 октября 2015.
- ^ "Strengthening the immune system as an antimicrobial strategy against Staphylococcus aureus infections" (PDF). FORMATEX RESEARCH CENTER. 11 декабря 2013 г.. Получено 7 октября 2015.
- ^ "Intercell, Merck terminate V710 Phase II/III trial against S. aureus infection". Merck & Co. 8 June 2011. Получено 7 октября 2015.
- ^ "Nabi Biopharmaceuticals Completes Final PentaStaph(TM) Milestone". ГЛОБУС НОВОСТИ. 27 апреля 2011 г.. Получено 7 октября 2015.
- ^ "Vaccines to prevent antibiotic‐resistant Staphylococcus aureus (MRSA)infections" (PDF). Чикагский университет. Получено 11 мая 2017.
- ^ "A Study to Evaluate the Safety, Reactogenicity and Immunogenicity of GSK Biologicals' Staphylococcal Investigational Vaccine in Healthy Adults". ClinicalTrials.gov. 1 июля 2010 г.. Получено 7 октября 2015.
- ^ "Status of vaccine research and development of vaccines for Staphylococcus aureus" (PDF). Эльзевье. 19 апреля 2016 г.. Получено 10 октября 2016.
- ^ "Pfizer Begins Phase 2b Study of Its Investigational Multi-antigen Staphylococcus aureus Vaccine in Adults Undergoing Elective Spinal Fusion Surgery". Pfizer Inc. 7 July 2015. Получено 24 февраля 2016.
- ^ "Safety and Efficacy of SA4Ag Vaccine in Adults Having Elective Posterior Instrumented Lumbar Spinal Fusion Procedure (STRIVE)". ClinicalTrials.gov. 9 марта 2015 г.. Получено 7 октября 2015.
- ^ Begier E, Seiden DJ, Patton M, Zito E, Severs J, Cooper D, Eiden J, Gruber WC, Jansen KU, Anderson AS, Gurtman A (February 2017). "SA4Ag, a 4-antigen Staphylococcus aureus vaccine, rapidly induces high levels of bacteria-killing antibodies". Вакцина. 35 (8): 1132–1139. Дои:10.1016/j.vaccine.2017.01.024. PMID 28143674.
- ^ Torre A, Bacconi M, Sammicheli C, Galletti B, Laera D, Fontana MR, Grandi G, De Gregorio E, Bagnoli F, Nuti S, Bertholet S, Bensi G (August 2015). "Four-component Staphylococcus aureus vaccine 4C-staph enhances Fcγ receptor expression in neutrophils and monocytes and mitigates S. aureus infection in neutropenic mice". Инфекция и иммунитет. 83 (8): 3157–63. Дои:10.1128/IAI.00258-15. ЧВК 4496606. PMID 26015481.
дальнейшее чтение
- Loskill P, Pereira PM, Jung P, Bischoff M, Herrmann M, Pinho MG, Jacobs K (September 2014). "Reduction of the peptidoglycan crosslinking causes a decrease in stiffness of the Staphylococcus aureus cell envelope". Биофизический журнал. 107 (5): 1082–1089. Bibcode:2014BpJ...107.1082L. Дои:10.1016/j.bpj.2014.07.029. ЧВК 4156677. PMID 25185544.
- Benson MA, Ohneck EA, Ryan C, Alonzo F, Smith H, Narechania A, Kolokotronis SO, Satola SW, Uhlemann AC, Sebra R, Deikus G, Shopsin B, Planet PJ, Torres VJ (August 2014). "Evolution of hypervirulence by a MRSA clone through acquisition of a transposable element". Молекулярная микробиология. 93 (4): 664–81. Дои:10,1111 / ммi.12682. ЧВК 4127135. PMID 24962815.
внешняя ссылка
| Классификация |
|---|
- StopMRSANow.org - Обсуждает, как предотвратить распространение MRSA.
- TheMRSA.com - Понять, что такое инфекция MRSA.
- "Золотистый стафилококк". Браузер таксономии NCBI. 1280.
- Packham C (16 марта 2015 г.). «Успешный тест in vivo прорывной вакцины против Staphylococcus aureus». Медицинская пресса. Архивировано из оригинал 19 сентября 2012 г.. Получено 18 марта 2015.
- Типовой штамм Золотистый стафилококк в BacНырять - База метаданных по бактериальному разнообразию
