Митральная недостаточность - Mitral insufficiency
| Митральная недостаточность | |
|---|---|
 | |
| Митральная регургитация (схематический рисунок) Во время систолы сокращение левого желудочка вызывает ненормальный обратный ток (стрелка) в левое предсердие. 1 митральный клапан 2 Левый желудочек 3 Левое предсердие 4 Аорта | |
| Специальность | Кардиология |
Митральная регургитация (MR), митральная недостаточность,[а] или же митральная недостаточность это форма порок клапанов сердца в которой митральный клапан не закрывается должным образом, когда сердце откачивается кровь. Это ненормальное истечение крови назад из левый желудочек через митральный клапан в левое предсердие, когда сокращается левый желудочек, т.е. регургитация крови обратно в левое предсердие.[1] МР - наиболее частая форма порока клапанов сердца.[2]
Признаки и симптомы
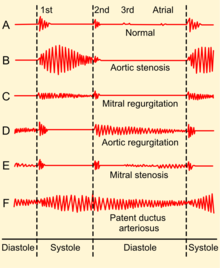
Симптомы, связанные с МР, зависят от того, в какой фазе болезненного процесса находится человек. Лица с острой МР, как правило, имеют серьезные симптомы и имеют признаки и симптомы острой декомпенсации хроническая сердечная недостаточность (т.е. одышка, отек легких, ортопноэ, и пароксизмальная ночная одышка[3]), а также симптомы кардиогенного шока (т. е. одышка в покое). Сердечно-сосудистый коллапс с шок (кардиогенный шок ) может наблюдаться у людей с острой МР из-за сосочковая мышца разрыв, разрыв сухожильная хорда или инфекционный эндокардит митрального клапана.
Лица с хронической компенсированной МР могут длительное время протекать бессимптомно, с нормальной переносимостью физических нагрузок и без признаков сердечной недостаточности. Однако со временем может наступить декомпенсация, и у пациентов может развиться перегрузка по объему (хроническая сердечная недостаточность ). Симптомы перехода в фазу декомпенсации могут включать усталость, одышку, особенно при физической нагрузке, и отек ног. Также может наблюдаться нерегулярный сердечный ритм, известный как мерцательная аритмия.[3]
Результаты клинического обследования зависят от тяжести и продолжительности МР. Митральный компонент первый звук сердца обычно мягкий и со смещенным вбок верхушечным толчком,[3] часто с поднимать.[4] После первого звука сердца следует пронзительный голосистолический шум на верхушке, иррадиирует в спину или ключицу.[3] Его продолжительность, как следует из названия, составляет всю систолу. Громкость шума плохо коррелирует с выраженностью срыгивания. Это может сопровождаться громким, ощутимым п2,[3] лучше всего слышно в положении лежа на левом боку.[4] А третий звук сердца часто слышно.[3]
В острых случаях шум и тахикардия могут быть единственными отличительными признаками.[4]
Пациенты с пролапс митрального клапана может быть голосистолический шум или часто средне-поздний систолический щелчок и поздний систолический шум. Случаи позднего систолического шума регургитации могут быть связаны со значительными гемодинамическими последствиями.[5]
Причина

Аппарат митрального клапана состоит из двух створок клапана, митральный клапан кольцо, который образует кольцо вокруг створок клапана, а сосочковые мышцы, которые прикрепляют створки клапана к левому желудочку и предотвращают их выпадение в левое предсердие. В сухожильные хорды также присутствуют и соединяют створки клапана с сосочковыми мышцами. Дисфункция любой из этих частей аппарата митрального клапана может вызвать регургитацию.
Наиболее частой причиной MR в развивающихся странах является: пролапс митрального клапана (MVP).[6] Это наиболее частая причина первичной митральной регургитации у Соединенные Штаты, вызывая около 50% случаев. Миксоматозная дегенерация митрального клапана чаще встречается у женщин, а также в пожилом возрасте, что вызывает растяжение створок клапана и сухожильных хорд. Такое удлинение предотвращает полное сближение створок клапана при закрытии клапана, в результате чего створки клапана выпадают в левое предсердие, вызывая MR.
Ишемическая болезнь сердца вызывает МР в результате сочетания ишемической дисфункции сосочковых мышц и дилатации левого желудочка. Это может привести к последующему смещению папиллярных мышц и расширению кольца митрального клапана.
Ревматическая лихорадка (РФ), Синдром Марфана и Синдромы Элерса-Данлоса другие типичные причины.[3] Стеноз митрального клапана (MVS) иногда может быть причиной митральной регургитации (MR) в том смысле, что стенотический клапан (кальцинированный и с ограниченным диапазоном движений) допускает обратный поток (регургитацию), если он слишком жесткий и деформированный, чтобы полностью закрыться. Большинство MVS вызывается RF, поэтому можно сказать, что MVS иногда является проксимальной причиной MI / MR (то есть стенотическим MI / MR) и что RF часто является дистальной причиной MVS, MI / MR или обоих. МРТ и пролапс митрального клапана также распространены при Синдромы Элерса-Данлоса.[7]
Вторичная митральная недостаточность происходит из-за расширения левый желудочек что вызывает растяжение фиброзного кольца митрального клапана и смещение папиллярных мышц. Это расширение левого желудочка может быть вызвано любой причиной дилатационная кардиомиопатия включая аортальная недостаточность, неишемический расширенный кардиомиопатия, и Некомпактная кардиомиопатия. Поскольку сосочковые мышцы, хорды и створки клапана в таких условиях обычно нормальны, это также называется функциональная митральная недостаточность.[8]
Острая МР чаще всего вызывается: эндокардит, в основном S. aureus.[3] Разрыв или нарушение функции сосочковая мышца также частые причины в острых случаях,[3] дисфункция, которая может включать пролапс митрального клапана.[4]
Патофизиология
Патофизиологию МР можно разделить на три фазы болезненного процесса: острая фаза, хроническая компенсированная фаза и хроническая декомпенсированная фаза.[9]
Острая фаза
Острая МР (что может произойти из-за внезапного разрыва сухожильной хорды или сосочковой мышцы) вызывает внезапную перегрузку объемом как левого предсердия, так и левого желудочка. Левый желудочек развивает перегрузку объемом, потому что теперь при каждом сокращении он должен откачивать не только тот объем крови, который попадает в желудочек. аорта (нападающий сердечный выброс или прямой ударный объем), но также и кровь, которая срыгивает в левое предсердие (объем регургитации). Комбинация прямого ударного объема и объема регургитации известна как общий ударный объем левого желудочка.
В острой обстановке ударный объем левого желудочка увеличивается (увеличивается фракция выброса ); это происходит из-за более полного опустошения сердца. Однако по мере прогрессирования объем ЛЖ увеличивается, а сократительная функция ухудшается, что приводит к дисфункциональному ЛЖ и снижению фракции выброса.[10] Увеличение ударного объема объясняется Механизм Фрэнка – Старлинга, при котором повышенная предварительная нагрузка желудочков растягивает миокард так, что сокращения становятся более сильными.
Объем регургитации вызывает перегрузку объема и перегрузка по давлению левого предсердия и левого желудочка. Повышенное давление в левой части сердца может препятствовать оттоку крови из легких через легочные вены и приводить к легочный застой.
Хроническая фаза
С компенсацией
Если MR развивается медленно в течение нескольких месяцев или лет или если острая фаза не может быть купирована с помощью медикаментозной терапии, человек войдет в хроническую компенсированную фазу заболевания. В этой фазе левый желудочек развивает эксцентрическую гипертрофию, чтобы лучше справляться с ударным объемом, превышающим нормальный. Эксцентрическая гипертрофия и увеличенный диастолический объем в сочетании увеличивают ударный объем (до уровней, значительно превышающих норму), так что прямой ударный объем (прямой сердечный выброс) приближается к нормальному уровню.
В левом предсердии объемная перегрузка вызывает расширение левого предсердия, что позволяет снизить давление наполнения в левом предсердии. Это улучшает отток из легочных вен, а признаки и симптомы легочной недостаточности уменьшаются.
Эти изменения в левом желудочке и левом предсердии улучшают состояние низкого прямого сердечного выброса и застой в легких, которые возникают в острой фазе заболевания. Люди в хронической компенсированной фазе могут быть бессимптомными и иметь нормальную переносимость физической нагрузки.
Декомпенсированный
Человек может находиться в компенсированной фазе МР в течение многих лет, но в конечном итоге у него разовьется дисфункция левого желудочка, что является признаком хронической декомпенсированной фазы МР. В настоящее время неясно, что заставляет человека вступать в декомпенсированную фазу этого заболевания. Однако декомпенсированная фаза характеризуется перегрузкой кальция в сердечной деятельности. миоциты.
В этой фазе миокард желудочков больше не может адекватно сокращаться, чтобы компенсировать объемную перегрузку митральной регургитации, и ударный объем левого желудочка будет уменьшаться. Уменьшение ударного объема вызывает снижение прямого сердечного выброса и увеличение конечно-систолический объем. Повышенный конечный систолический объем приводит к увеличению давления наполнения левого желудочка и увеличению легочного венозного застоя. У человека могут снова появиться симптомы застойной сердечной недостаточности.
На этом этапе левый желудочек начинает расширяться. Это вызывает расширение фиброзного кольца митрального клапана, что может ухудшить степень MR. Расширенный левый желудочек также вызывает увеличение напряжения стенки камеры сердца.
В то время как фракция выброса меньше в хронической декомпенсированной фазе, чем в острой фазе или хронической компенсированной фазе, она может оставаться в пределах нормы (т. е.> 50 процентов) и может не снижаться до поздних стадий течения болезни. Снижение фракции выброса у пациента с МР и отсутствие других сердечных аномалий должны предупреждать врача о том, что болезнь может находиться в декомпенсированной фазе.
Диагностика
Есть много диагностических тестов, которые дают ненормальные результаты при наличии МРТ. Эти тесты предполагают диагноз МРТ и могут указывать врачу на необходимость дальнейшего тестирования. Например, ЭКГ (ЭКГ) при длительной МРТ может показать признаки увеличения левого предсердия и гипертрофия левого желудочка. Мерцательная аритмия также могут быть отмечены на ЭКГ у лиц с хронической митральной регургитацией. ЭКГ может не показать ни одного из этих результатов на фоне острой МРТ.
| Острый | Хронический | |
|---|---|---|
| ЭКГ | Нормальный | P mitrale, Мерцательная аритмия, гипертрофия левого желудочка |
| Размер сердца | Нормальный | Кардиомегалия, увеличение левого предсердия |
| Систолический шум | Слышится у основания, излучает в шею, позвоночник или макушку головы. | Слышен на верхушке, иррадиирует в подмышечную впадину |
| Апикальный трепет | Может отсутствовать | Подарок |
| Расширение яремных вен | Подарок | Отсутствующий |
Для количественной оценки MR обычно используются визуальные исследования Такие как эхокардиография или же магнитно-резонансная ангиография сердца.
Рентгенограмма грудной клетки
Грудная клетка рентгеновский снимок у лиц с хронической МР характерно увеличение левого предсердия и левого желудочка.[3] Маркировка легочных сосудов обычно нормальная, поскольку давление в легочных венах обычно незначительно.
Эхокардиография
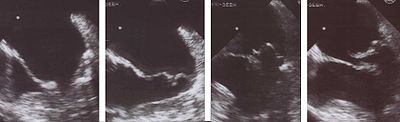
В эхокардиограмма обычно используется для подтверждения диагноза МР. Цветной допплеровский кровоток на трансторакальном канале эхокардиограмма (TTE) покажет струю крови, текущую из левого желудочка в левое предсердие во время желудочкового систола. Кроме того, он может обнаружить расширение левого предсердия и желудочка и снижение функции левого желудочка.[3]
Из-за невозможности получить точные изображения левого предсердия и легочных вен с помощью трансторакальной эхокардиограммы, чреспищеводная эхокардиограмма в некоторых случаях может потребоваться для определения степени тяжести МР.
Электрокардиография
P mitrale широкие зубцы P с зазубринами в нескольких или многих отведениях с заметной поздней отрицательной составляющей зубца P в отведении V.1, и его можно увидеть в MR, но также и в митральный стеноз, и, возможно, любая причина перегрузки левого предсердия.[11] Таким образом, P-sinistrocardiale может быть более подходящим термином.[11]
Количественная оценка митральной недостаточности
Степень тяжести МР можно количественно оценить с помощью регургитирующая фракция, который представляет собой процент от ударного объема левого желудочка, который срыгивает в левое предсердие.
- фракция регургитации =
где Vмитральный и Vаортальный представляют собой, соответственно, объемы крови, которая течет вперед через митральный клапан и аортальный клапан во время сердечный цикл. Методы, которые использовались для оценки фракции регургитации при митральной регургитации, включают эхокардиографию, катетеризацию сердца, быструю компьютерную томографию и МРТ сердца.
Эхокардиографический метод измерения фракции регургитации заключается в определении прямого потока через митральный клапан (из левого предсердия в левый желудочек) во время желудочкового диастола, и сравнивая его с потоком из левого желудочка через аортальный клапан в желудочковой систола. Этот метод предполагает, что аортальный клапан не страдает аортальная недостаточность.
Другой способ количественно оценить степень MR - определить площадь регургитирующего потока на уровне клапана. Это известно как область отверстия регургитации и коррелирует с размером дефекта митрального клапана. Одним из конкретных методов эхокардиографии, используемых для измерения площади отверстия, является измерение проксимальная площадь изоволновой поверхности (PISA). Недостаток использования PISA для определения площади отверстия регургитации митрального клапана заключается в том, что он измеряет поток в один момент времени в сердечный цикл, что может не отражать среднюю производительность регургитирующей струи.
| Степень митральной регургитации | Регургитирующая фракция | Область регургитирующего отверстия |
|---|---|---|
| Незначительный | <20 процентов | |
| Умеренный | 20-40 процентов | |
| От умеренного до тяжелого | 40-60 процентов | |
| Суровый | > 60 процентов | > 0,4 см2 |
Уход
Лечение МР зависит от остроты заболевания и наличия ассоциированных признаков нарушения гемодинамики. В общем, медикаментозная терапия не является лечебной и используется при регургитации легкой и средней степени тяжести или у пациентов, которые не переносят хирургическое вмешательство.
При острой МР, вторичной по отношению к механическому дефекту сердца (т. Е. Разрыв сосочковой мышцы или сухожильных хорд), методом выбора является операция на митральном клапане. Если до операции у пациента наблюдается гипотензия, внутриаортальный баллонный насос могут быть размещены для улучшения перфузии органов и уменьшения степени МР.[3]
Лекарство
Если у человека с острой МР нормотензивность, вазодилататоры могут помочь уменьшить последующая нагрузка видны левым желудочком и тем самым уменьшают фракцию регургитации. Наиболее часто используемым вазодилататором является нитропруссид.
Людей с хронической МР можно лечить сосудорасширяющими средствами, чтобы уменьшить постнагрузку.[3] В хроническом состоянии наиболее часто применяемыми агентами являются: Ингибиторы АПФ и гидралазин. Исследования показали, что использование ингибиторов АПФ и гидралазина может отсрочить хирургическое лечение МР.[12][13] Текущие рекомендации по лечению МР ограничивают использование вазодилататоров лицами с гипертония, тем не мение. Любая гипертония лечится агрессивно,[4] например к мочегонные средства и диета с низким содержанием натрия.[3] Как при гипертонии, так и при нормотонии дигоксин и антиаритмические средства также указаны.[3][4] Также хронический антикоагулянт дается там, где есть сопутствующие пролапс митрального клапана[4] или же мерцательная аритмия.[3]
Хирургия
Хирургия лечит регургитацию митрального клапана. Есть два хирургических варианта лечения МР: замена митрального клапана и восстановление митрального клапана.[3] Восстановление митрального клапана предпочтительнее замены митрального клапана, если восстановление возможно, поскольку заменяющие биопротезы клапаны имеют ограниченный срок службы от 10 до 15 лет, тогда как синтетические заменяющие клапаны требуют постоянного использования разжижителей крови для снижения риска инсульта. Существует две основные категории подходов к восстановлению митрального клапана: резекция выпавшего клапанного сегмента (иногда называемая подходом «Карпентье») и установка искусственных хорд для «закрепления» выпавшего сегмента на сосочковой мышце (иногда называемой подход «Давида»). При резекции любая выпадающая ткань иссекается, фактически удаляя отверстие, через которое вытекает кровь. В подходе с искусственными хордами ePTFE (вспененный политетрафторэтилен или Гор-Текс ) швы используются для замены разорванных или растянутых сухожилий хорд, возвращая естественную ткань в физиологическое положение, тем самым восстанавливая естественную анатомию клапана. В обоих методах аннулопластическое кольцо обычно прикрепляется к фиброзному кольцу или отверстию митрального клапана, чтобы обеспечить дополнительную структурную поддержку. В некоторых случаях при использовании техники «двойного отверстия» (или «Альфиери») для восстановления митрального клапана отверстие митрального клапана зашивается посередине, оставляя два конца открытыми. Это гарантирует, что митральный клапан закрывается, когда левый желудочек качает кровь, но позволяет митральному клапану открываться с двух концов, чтобы заполнить левый желудочек кровью до того, как он перекачивает кровь. В общем, операция на митральном клапане требует операции на «открытом сердце», при которой сердце останавливается, а пациента помещают в аппарат искусственного кровообращения (сердечно-легочный обход ). Это позволяет проводить сложную операцию в спокойной обстановке.
Из-за физиологического стресса, связанного с операцией на открытом сердце, пожилые и очень больные пациенты могут подвергаться повышенному риску и не могут быть кандидатами на этот тип операции. Как следствие, предпринимаются попытки определить средства коррекции МР на работающем сердце. Например, метод Альфиери был воспроизведен с использованием чрескожного катетер техника, которая устанавливает "MitraClip «устройство для удержания середины митрального клапана в закрытом состоянии.[14][15]
Показания к операции по поводу хронической МР включают признаки дисфункции левого желудочка с фракцией выброса менее 60%, тяжелую легочную гипертензию с систолическим давлением в легочной артерии более 50 мм рт. Ст. В состоянии покоя или 60 мм рт. мерцательная аритмия.
| Симптомы | LV EF | LVESD |
|---|---|---|
| NYHA II | > 30 процентов | <55 мм |
| NYHA III-IV | <30 процентов | > 55 мм |
| Бессимптомный | 30–60 процентов | ≥ 40 мм |
| Бессимптомное течение при легочной гипертензии | ФВ ЛЖ> 60 процентов и систолическое давление в легочной артерии> 50-60 мм рт. | |
| Бессимптомное течение и вероятность восстановления без остаточной МР> 90% | > 60 процентов | <40 мм |
Эпидемиология
Значительная регургитация митрального клапана распространенность приблизительно 2% населения, в равной степени затрагивая мужчин и женщин.[17] Это одно из двух наиболее распространенных пороков клапанов сердца у пожилых людей.[18]
Смотрите также
Примечания
- ^ Сокращения MI лучше избегать, потому что его можно спутать с инфаркт миокарда.
Рекомендации
- ^ Регургитация митрального клапана в Больница горы Синай
- ^ Вайнраух, Луизиана (12 мая 2008 г.). «Митральная регургитация - хроническая». Энциклопедия Medline Plus. Национальная медицинская библиотека США и национальные институты здравоохранения. Получено 2009-12-04.
- ^ а б c d е ж грамм час я j k л м п о п q Элизабет Д Агабеги; Агабеги, Стивен С. (2008). Шаг вперед к медицине (серия Step-Up). Хагерствон, доктор медицины: Липпинкотт Уильямс и Уилкинс. ISBN 978-0-7817-7153-5. Глава 1: Заболевания сердечно-сосудистой системы> Раздел: Порок клапанов сердца
- ^ а б c d е ж грамм VOC = VITIUM ORGANICUM CORDIS, справочник отделения кардиологии Академической больницы Упсалы. Автор: Пер Квидаль, сентябрь 1999 г., редакция Эрика Бьёрклунда, май 2008 г.
- ^ Ахмед, Мустафа I .; Санагала, Тривени; Dell'Italia, Louis J .; Денни, Томас; Инусах, Сейду; Макгиффин, Дэвид; Ноулан, Дональд; о'Рурк, Роберт А. (август 2009 г.). «Пролапс митрального клапана с поздним систолическим шумом регургитации может быть связан со значительными гемодинамическими последствиями». Am J Med Sci. 338 (2): 113–5. Дои:10.1097 / MAJ.0b013e31819d5ec6. PMID 19561453.
- ^ Кулик, Даниэль. «Пролапс митрального клапана (MVP)». MedicineNet.com. MedicineNet, Inc. Получено 2010-01-18.
- ^ [1] Национальная медицинская библиотека США NIH, A.D.A.M. Медицинская энциклопедия, Синдром Элерса-Данлоса - PMH0002439
- ^ Функциональная митральная регургитация В архиве 2010-08-22 на Wayback Machine Автор: Уильям Х. Гааш, доктор медицины. Проверено 8 июля, 2010 г.
- ^ Ди Сандро, Д. (2009-06-08). «Митральная регургитация». eMedicine. Medscape. Получено 2009-12-08.
- ^ Внутренняя медицина Харрисона 17-е издание
- ^ а б medilexicon.com <П митральная Цитирование. Медицинский словарь Стедмана. Авторские права 2006 г.
- ^ Гринберг Б.Х., Масси Б.М., Брандейдж Б.Н., Ботвиник Э.Х., Пармли В.В., Чаттерджи К. (1978). «Благоприятные эффекты гидралазина при тяжелой митральной регургитации». Тираж. 58 (2): 273–9. Дои:10.1161 / 01.cir.58.2.273. PMID 668075.
- ^ Хойт Б.Д. (1991). «Медикаментозное лечение пороков сердца». Curr. Мнение. Кардиол. 6 (2): 207–11. Дои:10.1097/00001573-199104000-00005. PMID 10149580.
- ^ Гарг П., Уолтон А.С. (июнь 2008 г.). «Новый мир кардиологических вмешательств: краткий обзор последних достижений в некоронарных чрескожных вмешательствах». Сердце легкого Circ. 17 (3): 186–99. Дои:10.1016 / j.hlc.2007.10.019. PMID 18262841.
- ^ Фельдман, доктор медицины, Тед; Элиз Фостер; Дональд Г. Гловер; Сайбал Кар; Майкл Дж. Ринальди; Питер С. Фэйл; Ричард В. Смоллинг; Роберт Сигель; Джеффри А. Роуз; Эрик Энгерон; Каталин Логин; Альфредо Тренто; Эрик Р. Скиппер; Томми Фадж; Джордж В. Лецу; Джозеф М. Массаро; Лаура Маури; и другие. (Следователи ЭВЕРЕСТ II) (14 апреля 2011 г.). «Чрескожное восстановление или хирургия митральной регургитации». Медицинский журнал Новой Англии. 364 (15): 1395–1406. Дои:10.1056 / NEJMoa1009355. PMID 21463154.
- ^ Боноу Р. и др. (2008). «Специальное обновление 2008 г., включенное в рекомендации ACC / AHA 2006 г. по ведению пациентов с пороками клапанов сердца: отчет Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по написанию рекомендаций по пересмотру рекомендаций 1998 г. по ведению) пациентов с пороком клапанов сердца): одобрен Обществом сердечно-сосудистых анестезиологов, Обществом сердечно-сосудистой ангиографии и вмешательств и Обществом торакальных хирургов ». Тираж. 118 (15): e523-661. Дои:10.1161 / CIRCULATIONAHA.108.190748. PMID 18820172.
- ^ Клинический центр непрерывного образования Кливленда> Болезнь митрального клапана: стеноз и регургитация Авторы: Ронан Дж. Куртин и Брайан П. Гриффин. Проверено сентябрь 2010 г.
- ^ Пороки сердца у пожилых людей Авторы: Дания Мохти, Морис Энрикес-Сарано. Редакторы секции: Кэтрин М Отто, Кеннет Э. Шмадер. Заместитель редактора: Сьюзан Б Ён. Последнее обновление этой темы: 20 апреля 2007 г. Последний обзор литературы, версия 18.2: май 2010 г.
внешняя ссылка
| Классификация | |
|---|---|
| Внешние ресурсы |
| Схолия имеет тема профиль для Митральная недостаточность. |

